1589 - FACTORES DE RIESGO E INFLUENCIA PRONÓSTICA DE LA RESISTENCIA A CARBAPENÉMICOS EN BACTERIEMIAS POR KLEBSIELLA SPP. EXPERIENCIA DE UN HOSPITAL TERCIARIO
Hospital Universitario Puerta de Hierro, Madrid, España.
Objetivos: Describir los factores de riesgo de bacteriemias por Klebsiella spp. resistente a carbapenémicos y/o productoras de carbapenemasas (K-RC) con respecto a las bacteriemias por Klebsiella spp. sensible a carbapenémicos (K-SC), así como los factores de mortalidad de bacteriemias por K-RC.
Métodos: Cohorte prospectiva unicéntrica que incluye datos recogidos desde enero de 2021 hasta diciembre de 2023 de pacientes con un primer episodio de bacteriemia por Klebsiella spp. en un hospital terciario. Pacientes divididos en dos grupos: bacteriemias por K-SC, y bacteriemias por K-RC.
Resultados: Del total de 186 pacientes con un primer episodio de bacteriemia por Klebsiella spp. 156 presentaban K-SC y 30 K-RC. La mediana de edad fue de 70 años y 39,7% fueron mujeres. Un 75,2% de las bacteriemias eran K. pneumoniae. En comparación con K-SC los pacientes con bacteriemia por K-RC tenían menor edad (mediana de 61 años vs. 70 p = 0,002), mayor frecuencia de trasplante de órgano sólido (46,7 vs. 12,8%, p < 0,001), de colonización previa (83,3 vs. 2,5%, p < 0,001), mayor frecuencia de cirugía reciente (53,5 vs. 17,9%, p < 0,001) y de estancia en UCI (56,7 vs. 14,7%, p < 0,001). Fue más frecuente el foco respiratorio en K-RC (16,7 vs. 5,1%) y la adquisición nosocomial (73,3 vs. 41,7%, p = 0,002). La mayoría de las bacteriemias por K-RC tenían colonización previa conocida (83,3%) versus un pequeño porcentaje de las K-SC (2,6%), p < 0,001. En un modelo de regresión logística multivariante, el único factor independientemente asociado a bacteriemias por K-RC fue la colonización previa (aOR:353,74, IC95%: 39,82-3142,51, p < 0,001). En cuanto al pronóstico, los pacientes con bacteriemia por K-RC tuvieron mayor mortalidad (40,0 vs. 10,9%, p < 0,001). Esta diferencia se mantuvo tras ajustar por posibles confusores en un modelo de regresión multivariante (odds ratio (OR 3,97, intervalo de confianza 95% (IC95% 1,40-9,12, p = 0,009). Dentro de los pacientes con bacteriemia por K-RC, los pacientes fallecidos tenían mayor gravedad medida mediante escala SOFA (7 puntos (RIQ 5-10) vs. 4 (RIQ 2-6), p = 0,014) y más frecuencia de bacteriemia persistente (63,3 vs. 22,2%, p = 0,048), con menor frecuencia de uso de nuevos betalactámicos (16,7 vs. 55,6%, p = 0,038, sin existir diferencias en otras variables (fig. 1). En un modelo de regresión multivariante, el uso de nuevos betalactámicos se asoció de forma independiente a menor mortalidad (OR 0,10, IC95% 0,01-0,91). Como se ve en la figura 2, los pacientes con K-RC en los que se usó nuevos betalactámicos tuvieron un pronóstico similar a aquellos con bacteriemia por K-SC.
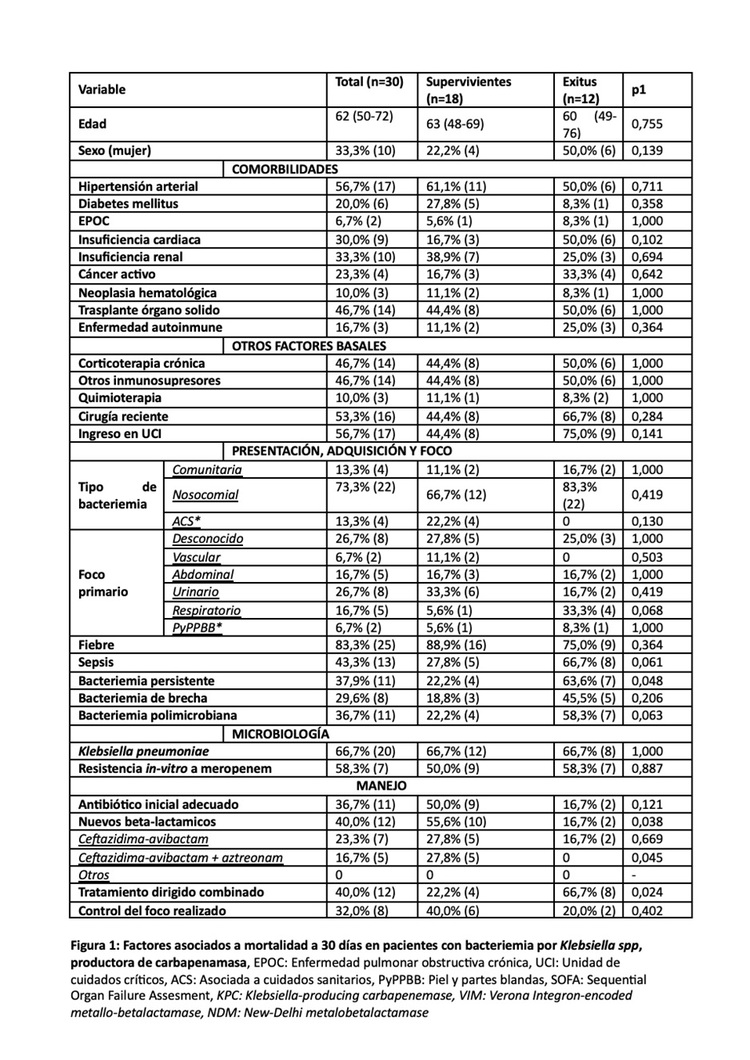
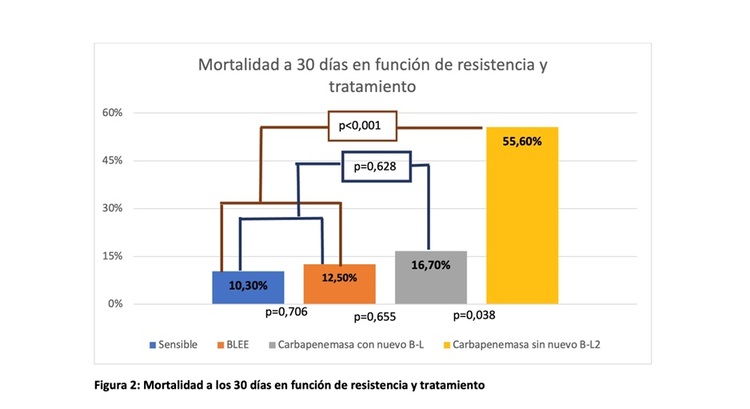
Conclusiones: La colonización previa es el factor más importante asociado a bacteriemia por K-RC. La presencia de resistencia a carbapenémicos y/o producción de carbapenemasas asocia un peor pronóstico, aunque el uso de nuevos betalactámicos activos se relaciona con una reducción significativa de la mortalidad, igualándola a aquellos pacientes con bacteriemia por K-SC. Nuestros datos resaltan la importancia de considerar la colonización previa, la epidemiología y resistencias locales para la elección correcta de antibioterapia empírica en el manejo de los pacientes con alto riesgo de infecciones por K-RC.






