580 - PREVALENCIA DE MULTIRRESISTENCIAS EN BACTERIEMIAS DE FOCO URINARIO EN FUNCIÓN DEL MICROORGANISMO Y SU ORIGEN
1Hospital Royo Villanova, Zaragoza, España. 2Hospital Ernest Lluch, Zaragoza, España.
Objetivos: Analizar los microorganismos más frecuentes y su tasa de resistencias en función del origen de la bacteriemia de foco urinario en nuestro centro.
Métodos: Se analizaron los tipos de resistencias en las bacteriemias, así como el origen de las mismas durante el año 2022 en nuestro centro, recogiendo datos sobre los microorganismos causantes y tipo de multirresistencia que presentaban.
Resultados: Del total de las 116 bacteriemias, 75 (64,7%) corresponden a hombres, con una edad media de 73,59 (DE 14,4) años. El origen fue comunitario en 46 (39,7%) casos, nosocomial en 20 (17,2%) casos y relacionado con la asistencia (RAS) sanitaria en 50 (43,1%) casos. Los microorganismos más frecuentes en las bacteriemias independientemente del origen fueron Escherichia coli, Klebsiella pneumoniae y Proteus mirabilis. Escherichia coli causó el 58,7% (27) de las bacteriemias de origen comunitario, el 20% (4) de las de origen nosocomial y el 52% (26) de las RAS. Klebsiella pneumoniae causó el 13% (6) de las bacteriemias de origen comunitario, el 30% (6) de las de origen nosocomial y el 14% (7) de las RAS. Proteus mirabilis causó el 8,7% (4) de las bacteriemias de origen comunitario, el 20% (4) de las de origen nosocomial y el 10% (5) de las RAS. Se adjunta tabla con prevalencias de microorganismos según origen (fig.). En las bacteriemias de origen comunitario hubo 3 (6,5%) en los que se aisló un microorganismo multirresistente, con dos casos de BLEE y un caso de AmpC; en las de origen nosocomial hubo 4 (20%) en los que se aisló microorganismo multirresistente, siendo todos ellos BLEE y en las RAS hubo 17 (34%) en los que se aisló un microorganismo multirresistente, siendo 15 (30%) de ellas por BLEE y 2 (4%) por AmpC. Se detectó un 21,1% (12 casos) de multirresistencia en los aislamientos de Escherichia coli, un 3,7% en los de origen comunitario, un 25% en los aislamientos nosocomiales y un 38,5% (10) en los RAS. Todos ellos portadores de BLEE. Se hallaron diferencias estadísticamente significativas en la prevalencia de resistencias en función del origen (p = 0,008). Se detectó un 47,4% (9 casos) de multirresistencia en los aislamientos de Klebsiella pneumoniae, un 16,7% (1) en los de origen comunitario, un 50% (3) en los nosocomiales y un 71,4% (5) en los RAS. No se hallaron diferencias estadísticamente significativas en cuanto a la prevalencia de resistencias en función del origen (p = 0,142). En los aislamientos de Proteus mirabilis no se encontraron multirresistentes. El 100% de los aislamientos de Serratia marcescens de origen comunitario fue multirresistente. El 100% de los aislamientos de Providencia stuartii de origen RAS fue multirresistente. El 50% de los aislamientos de Enterobacter cloacae de origen RAS fue multirresistente.
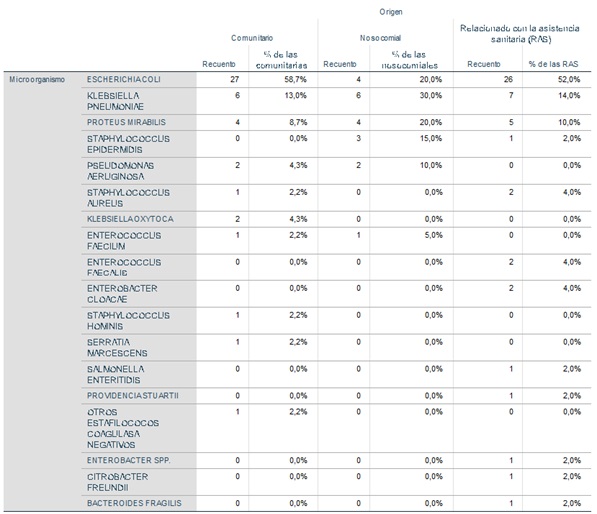
Conclusiones: La adquisición de la bacteriemia a nivel hospitalario y RAS supone un riesgo significativamente mayor para microorganismos multirresistentes. Escherichia coli y Klebsiella pneumoniae, los principales causantes de bacteriemias de foco urinario aumentan su prevalencia de multirresistencias en el origen nosocomial y RAS.








