2179 - SÍNDROME ANTIFOSFOLÍPIDO PRIMARIO: FACTORES DE RIESGO, TROMBOSIS, PERFIL DE AUTOINMUNIDAD Y COMPLICACIONES
Medicina Interna, Hospital Clínico Universitario de Valladolid, Valladolid, España.
Objetivos: Describir comorbilidad, presentación clínica y analítica, autoanticuerpos y complicaciones del síndrome antifosfolípido (SAF) primario en un hospital de tercer nivel.
Métodos: Estudio observacional, retrospectivo, descriptivo y unicéntrico. Se incluyen pacientes clasificados de SAF primario según los criterios ACR-EULAR 2023, atendidos en una Unidad de Enfermedades Autoinmunes entre 2018 y 2023.
Resultados: Se analizaron 39 pacientes, 25 (64%) eran mujeres y 14 (36%) hombres, con una media de edad de 54,85 años. En 4 (10,25%) existían antecedentes familiares de trombosis. Treinta pacientes (77%) tenían factores de riesgo cardiovascular (figs.). Once (28,2%) habían sufrido trombosis previas al diagnóstico (tabla 1). Respecto a la clínica que permitió el diagnóstico, en 36 casos (92,3%) fueron eventos trombóticos de los cuales 11 (28,2%) fueron venosos y 25 (64%) arteriales. En 3 (7,7%) casos el SAF fue obstétrico. 8 (20,5%) individuos presentaron síntomas dermatológicos (livedo y Raynaud); en 5 (12,8%) neurológicos (migraña, epilepsia), y en 9 (23%) otra sintomatología (artralgias, astenia y anemia hemolítica). En 27 (69,2%) se realizó ecocardiografía al diagnóstico, sin hallazgos atribuibles al SAF. 14 pacientes tenían positividad significativa persistente a título medio-alto de anticardiolipina (36%), 13 (33%) de anti-B2glicoproteína1, 35 de anticoagulante lúpico (90%) y 4 otros anticuerpos antifosfolipídicos (10,25%). Doce (30,8%) individuos eran triple positivos. En cuanto al tratamiento, 19 (48,7%) combinaban antiagregación y acenocumarol, 17 (43,5%) acenocumarol en monoterapia y los 3 (7,7%) SAF obstétricos antiagregación. En 16 casos (41%) fue necesario el inicio de hidroxicloroquina; en 4 (10,25%) iniciada al diagnóstico y en 12 (30,8%) por complicaciones posteriores. Cinco pacientes (12,8%) han precisado adición de otro inmunosupresor; en 3 casos por trombosis y en dos por manifestaciones neurológicas. 14 (35,9%) pacientes sufrieron complicaciones posteriores al diagnóstico: siendo de estas 8 casos de trombosis recurrentes (57%), 4 con clínica neurológica (29%) y 2 con artralgias y astenia (14%). En la tabla 2 se recogen características de pacientes que sufrieron retrombosis durante el seguimiento, sin encontrarse asociación estadísticamente significativa (p < 0,05) entre los factores evaluados y la recurrencia de trombosis.
|
Tabla 1 |
||
|
Trombosis previas |
Frecuencia (n) |
Porcentaje (%) |
|
Trombosis arterial cerebral |
5 |
45% |
|
Trombosis venosa periférica |
2 |
18% |
|
Trombosis arterial periférica |
2 |
18% |
|
Trombosis de la arteria retina |
2 |
18% |
|
Total de trombosis previas |
11 |
28,2% |
|
Tabla 2 |
||
|
Frecuencia (n) |
Porcentaje (%) |
|
|
Mujeres |
4 |
50% |
|
Hombres |
4 |
50% |
|
Ausencia de FRCV |
1 |
12,5% |
|
Presencia de un FRCV |
3 |
37,5% |
|
Presencia de dos FRCV |
2 |
25% |
|
Presencia de tres o más FRCV |
2 |
25% |
|
Triple positivad anticuerpos |
3 |
37,5% |
|
Trombosis venosa al diagnóstico |
2 |
25% |
|
Trombosis arterial al diagnóstico |
6 |
75% |
|
Tratamiento previo con acenocumarol |
4 |
50% |
|
Tratamiento previo combinado (antiagregación y acenocumarol) |
4 |
50% |
|
Tratamiento previo con dolquine |
2 |
25% |
|
Inicio de dolquine tras la retrombosis |
4 |
50% |
|
Inicio de tratamiento inmunosupresor tras retrombosis |
3 |
37,5% |
|
Retrombosis |
8 |
20,5% |
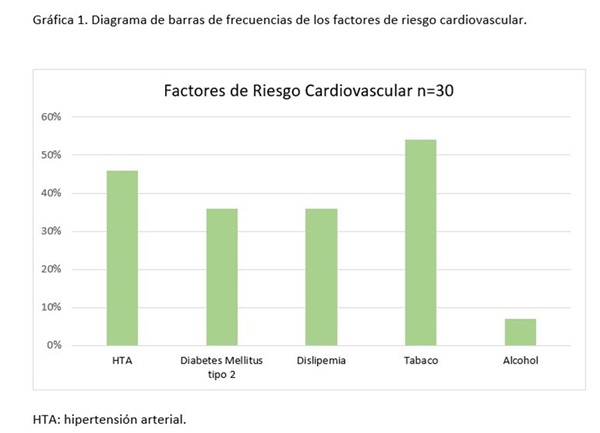
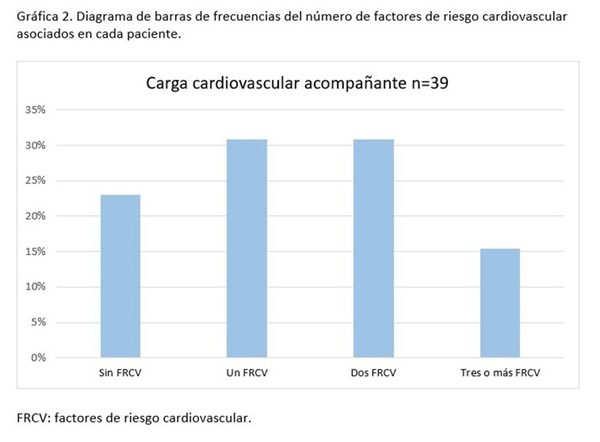
Discusión: Presentamos una cohorte de pacientes con SAF primario con predominio de trombosis arteriales como forma de presentación, en contraste con la literatura que reporta mayor frecuencia de trombosis venosa. La alta presencia de FRCV podría haber influido en esta distribución. Destaca también la elevada positividad para anticoagulante lúpico (90%) y un tercio de triple positividad, asociadas con mayor riesgo trombótico y recurrencias. A pesar del tratamiento anticoagulante, un 35,9% presentó complicaciones, principalmente trombóticas y neurológicas, lo que refleja la necesidad de terapéuticas más eficaces. Además de un manejo agresivo del riesgo cardiovascular, el uso de hidroxicloroquina al diagnóstico, así como de hidroxicloroquina, corticoides o inmunosupresores tras complicaciones puede mejorar los resultados, aunque se requiere de mayor evidencia.
Conclusiones: El prototipo del SAF primario en nuestra Unidad es: mujer de edad media, con FRCV, perfil de anticuerpos de alto riesgo trombótico y trombosis arteriales. La elevada tasa de complicaciones durante el seguimiento obligan a un control agresivo de los FRCV y considerar terapias inmunomoduladoras adyuvantes en unidades especializadas.







