339 - BIOPSIA SALIVAL MENOR MÍNIMAMENTE INVASIVA EN EL ABORDAJE DE PACIENTES CON SOSPECHA DE SÍNDROME DE SJÖGREN SERONEGATIVO
1Medicina Interna, Hospital Universitario Virgen de las Nieves, Granada, España. 2Unidad de Enfermedades Autoinmunes Sistémicas. Medicina Interna, Hospital Universitario Virgen de las Nieves, Granada, España.
Objetivos: El síndrome de Sjögren (SS) es una enfermedad autoinmune sistémica en la que aparece de forma central una afectación inmunomediada a nivel de las glándulas exocrinas que cursa con síntomas de sequedad a nivel de piel y mucosas; además, en el contexto de la hiperactividad de los linfocitos B, aparece una hiperproducción de autoanticuerpos (ANA, FR, anti-Ro, anti-La...), responsables en gran medida de la posible aparición de sintomatología extraglandular. Sin embargo, hasta en el 30% de los pacientes con sospecha de SS no se detectan estos autoanticuerpos, siendo en estos casos esencial la confirmación anatomopatológica (infiltrado linfocitario periductal focal con ≥ 50 linfocitos), de acuerdo con los distintos criterios clasificatorios propuestos por las Sociedades científicas en las últimas décadas, vigentes en la actualidad.
Métodos: Planteamos la realización de una biopsia de glándula salival menor mínimamente invasiva (BGMI) en aquellos pacientes con sospecha de SS seronegativo o con diagnóstico de enfermedad indeterminada del tejido conectivo (EITC) con datos que puedan orientar a SS, para valorar la utilidad de la técnica en el manejo del caso. Se recogen los datos obtenidos de las BGMI realizadas entre abril 2024 y marzo 2025 en una Unidad de Autoinmunes Sistémicas de un Hospital de tercer nivel.
Resultados: Durante el periodo de estudio se realizaron un total de 100 BGMI, 89% mujeres, con edad media de 58 años. Las causas de indicación fueron: sospecha SS (87%), EITC (12%) o sarcoidosis (1%). Durante la técnica se obtuvieron una media de 3,86 lóbulos glandulares por cada paciente estudiado. Los resultados histopatológicos, respecto al hallazgo de focus linfocitarios sugerentes de SS, fueron los representados en la figura, con un 30% sialoadenitis linfocítica focal, con una media de 2,67 focos linfocitarios por muestra (77% con Chisholm-Mason 4). No apareció ninguna complicación reseñable asociada a la técnica empleada. Respecto a las características clínicas y serológicas de la cohorte, 83% presentaban xeroftalmia, 58% con Schirmer patológico, 91% xerostomía, 63% con gammagrafía alterada. La frecuencia de anti-Ro (17%) y anti-La (3%) fueron bajas, como era de esperar ante la cohorte eminentemente seronegativa, con factor reumatoide positivo en 5% de los casos e hipergammaglobulinemia en el 9%. Había alta frecuencia de afectación extraglandular (40%), fundamentalmente a nivel neurológico (33%), cutáneo (17%), hematológico (13%) y pulmonar (13%), entre otras.
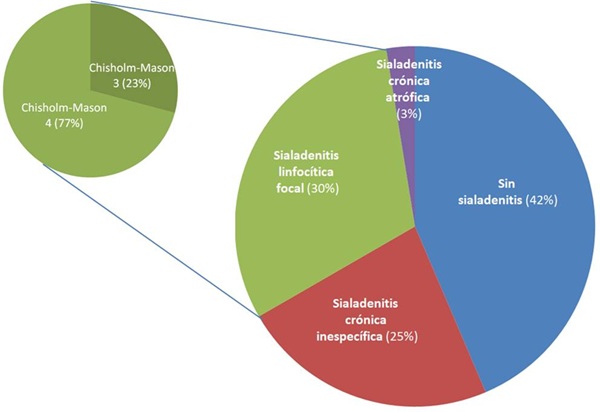
Conclusiones: Revisando las distintas series publicadas con cohortes similares, los resultados descritos fueron superponibles a los detectados en nuestra cohorte, con una frecuencia de sialadenitis linfocítica focal notificada del 24,5-29,8% según las series. Confirmar el diagnóstico de SS resulta esencial por las implicaciones pronósticas y terapéuticas asociadas al mismo, así como por la potencial aparición de manifestaciones extraglandulares, por lo que en aquellos casos con negatividad de autoanticuerpos resulta esencial el estudio anatomopatológico, siendo la técnica más recomendada en la actualidad la BGMI, que ha demostrado rentabilidad, con resultados superponibles a otras técnicas más cruentas, y con un muy buen perfil de seguridad.







