1393 - HIPONATREMIA ASOCIADA A FÁRMACOS EN MEDICINA INTERNA: UN DIAGNÓSTICO FRECUENTE, INFRAESTIMADO Y EVITABLE
1Medicina Interna, Hospital Fundación Jiménez Díaz, Madrid, España. 2Nefrología, Hospital Universitario Infanta Leonor, Madrid, España. 3Nefrología, Hospital Fundación Jiménez Díaz, Madrid, España. 4Nefrología, Nefrología, Madrid, España.
Objetivos: Determinar la prevalencia de hiponatremia asociada a fármacos (HAF) en un servicio de Medicina Interna durante un año. Describir las características clínicas, los fármacos implicados, el tratamiento recibido y la evolución. Comparar los casos con HAF como diagnóstico principal y secundario.
Métodos: Se realizó un estudio retrospectivo, observacional y descriptivo en un hospital de tercer nivel en 2023. Se incluyeron pacientes mayores de 18 años ingresados dicho año en Medicina Interna con diagnóstico de hiponatremia al alta. Entre estos, se identificaron los casos de HAF mediante una revisión clínica detallada. Se recogieron en una base de datos variables clínicas y analíticas. Se analizaron las intervenciones terapéuticas, las modificaciones de los fármacos al alta, los reingresos y la mortalidad durante el año. El análisis estadístico se realizó con SPSS v.18. Se consideró significativa una p < 0,05. El estudio fue aprobado por el Comité Ético de Investigación del centro.
Resultados: En 2023, entre los 5.053 ingresos en Medicina Interna, 698 (13,8%) presentaron hiponatremia. En 159 (22,7%) casos, esta se atribuyó a HAF, suponiendo un 3,1% del total de ingresos. En 55 (34,6% de las HAF) pacientes, esta fue el motivo principal de ingreso, representando el 1% del total de ingresos en Medicina Interna. La mayoría eran mujeres (112; 70,4%) con una mediana de edad de 87 (80-92) años. Setenta pacientes (44%) presentaron hiponatremia grave y 47 (29,6%) sintomática. En 36 (22,6%) casos no se realizó ninguna intervención específica. La retirada del fármaco implicado fue la estrategia más frecuente (92 casos; 57,9%). La mediana de sodio al alta fue 132 (129-134) meq/L. Los grupos farmacológicos implicados se exponen en la figura. El uso de dos o más fármacos inductores se asoció con hiponatremias más graves (39,8 vs. 47%; p = 0,04) y con más reingresos (34,4 vs. 50%; p = 0,04). Las diferencias entre diagnóstico principal y secundario se describen en la tabla. Cuando la HAF fue diagnóstico principal, fue más grave y sintomática, se solicitaron más pruebas complementarias y se proporcionaron más medidas terapéuticas. No hubo diferencias significativas en reingresos ni mortalidad. Durante el seguimiento anual, 65 (40,9%) pacientes reingresaron, aunque solo 4 (6,2%) por una nueva HAF. Treinta (18,9%) fallecieron, aunque ninguno directamente por la hiponatremia.
|
Características asociadas a hiponatremia |
Diagnóstico principal |
Diagnóstico secundario |
Significación estadística (p) |
|
Sintomáticas |
42 (79,2%) |
5 (4,7%) |
< 0,01 |
|
Graves |
45 (84,9%) |
23 (21,7%) |
< 0,01 |
|
Medida de osmolaridad plasmática |
29 (54,7%) |
17 (16%) |
< 0,01 |
|
Medida de iones en orina |
44 (83%) |
39 (36,8%) |
< 0,01 |
|
Natremia más baja registrada (meq/L) |
120 (114-123) |
128 (125-130) |
< 0,01 |
|
Natremia al alta (mEq/L) |
131 (128-133) |
132 (130-134) |
No significativa (ns) |
|
Más medidas terapéuticas |
39 (73,6%) |
24 (22,6%) |
< 0,01 |
|
Mayor modificación del tratamiento al alta |
47 (88,7%) |
41 (38,7%) |
< 0,01 |
|
Reingresos durante el año |
17 (32,1%) |
48 (45,3%) |
ns |
|
Mortalidad durante el año |
8 (15,1%) |
22 (20,8%) |
ns |
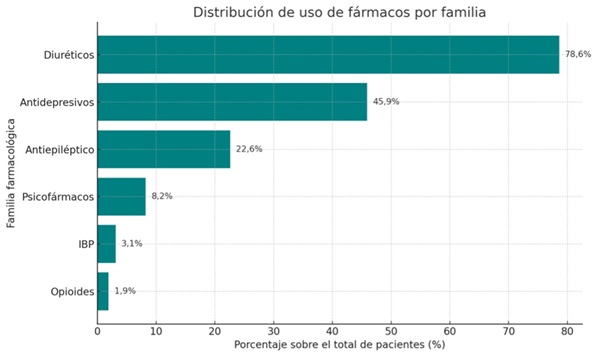
Conclusiones: La HAF es una causa frecuente de hiponatremia, especialmente en pacientes de edad avanzada y polimedicados. Los diuréticos y los antidepresivos fueron los fármacos más frecuentemente implicados, y el tratamiento más utilizado fue la suspensión del fármaco causante. La ausencia de tratamiento específico en muchos casos, junto con la persistencia de hiponatremia al alta, subraya la necesidad de mejorar su detección y manejo. Aunque la mayoría fue dada de alta con hiponatremia leve, pocos reingresaron por HAF, lo que sugiere que, cuando se identifica y actúa sobre el fármaco implicado, el pronóstico puede ser favorable. Sin embargo, la elevada tasa de reingresos generales y la mortalidad observada a un año denotan la fragilidad de estos pacientes. Por ello, reconocer la HAF como entidad clínica propia y revisar sistemáticamente los tratamientos puede ayudar a reducir complicaciones y mejorar su pronóstico.







