1027 - SCORE CLÍNICO INFLAMATORIO PARA ESTRATIFICACIÓN PRONÓSTICA EN PACIENTES CON HIPERLIPOPROTEINEMIA(A): VALIDACIÓN EN UNA COHORTE REAL
Medicina Interna, Hospital Clínico San Carlos, Madrid, España.
Objetivos: Desarrollar y validar un score clínico de inflamación que integre variables clínicas, analíticas y factores de riesgo cardiovascular en una cohorte con Lp(a) elevada, para estratificar riesgo cardiovascular, mortalidad y uso de recursos sanitarios.
Métodos: Estudio observacional prospectivo analítico de cohortes realizado entre 2023 y 2024 en pacientes con Lp(a) elevada, definida por niveles > 30 mg/dL. Se recogieron variables clínicas, antecedentes personales, comorbilidades, resultados de pruebas complementarias y datos pronósticos, con el objetivo de caracterizar el perfil basal de los pacientes y analizar su asociación con eventos cardiovasculares, visitas a Urgencias, hospitalizaciones y mortalidad. Se construyó un score clínico-inflamatorio sencillo sumando 1 punto por cada una de las variables (tabla): PCR hs > 3 mg/L, ferritina > 200 ng/mL, albúmina < 3,5 g/dL, insuficiencia cardíaca (IC), EPOC, enfermedad renal crónica (ERC) moderada, diabetes con lesión de órgano diana, obesidad al menos moderada (IMC ≥ 30), alta comorbilidad (Índice de Charlson ≥ 2) y tabaquismo activo. El score total varía entre 0 y 10 puntos. Se calcularon las curvas ROC para eventos cardiovasculares y mortalidad, así como comparaciones mediante t-test. Se analizó también su relación con visitas a urgencias e ingresos hospitalarios.
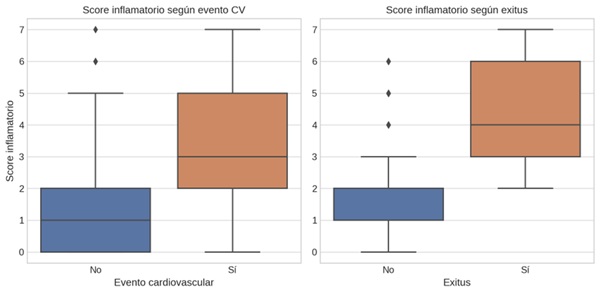
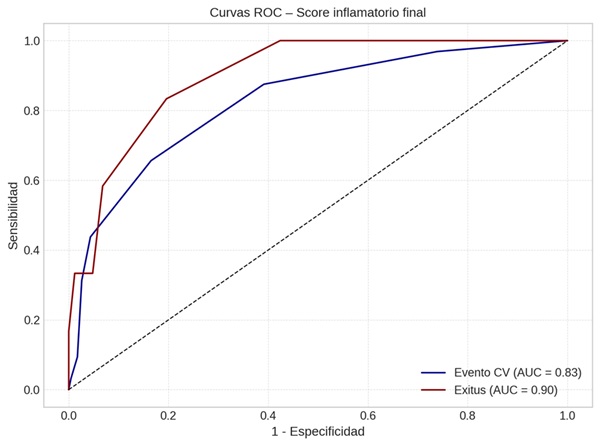
Resultados: Se incluyeron 262 pacientes con hiperlipoproteinemia(a) con una edad media de 61,4 años ± 15,36 de predominio femenino (58,78%), la mayoría habiéndose realizado la determinación en prevención primaria (69,47%). El score clínico mostró una media significativamente mayor en pacientes con eventos cardiovasculares (2,9 vs. 1,2, p < 0,001) y en los que fallecieron (3,75 vs. 1,3, p < 0,001) (fig. 1). Las curvas ROC (fig. 2) mostraron una excelente capacidad predictiva: AUC de 0,83 para eventos cardiovasculares y 0,90 para mortalidad. El punto de corte óptimo fue ≥ 3, con sensibilidad del 83% y especificidad del 86% para exitus. El score también se asoció con mayor carga asistencial: los pacientes con score ≥ 3 presentaron más visitas a urgencias (2,5 vs. 1,1, p < 0,01) e ingresos hospitalarios (1,6 vs. 0,3, p < 0,001).
|
Categoría |
Variable |
Puntuación |
|
Variables analíticas |
PCR ultrasensible > 3 mg/L |
1 |
|
Ferritina > 200 ng/mL |
1 |
|
|
Albúmina < 3,5 g/dL |
1 |
|
|
Variables clínicas |
Insuficiencia cardíaca |
1 |
|
EPOC |
1 |
|
|
ERC moderada |
1 |
|
|
Diabetes mellitus con lesión de órgano diana |
1 |
|
|
Obesidad al menos moderada (IMC ≥ 30) |
1 |
|
|
Alta comorbilidad (Índice de Charlson ≥ 3) |
1 |
|
|
Factores de riesgo CV |
Tabaquismo activo |
1 |
Discusión: La inflamación crónica es un componente clave del riesgo vascular residual, especialmente en pacientes con hiperlipoproteinemia(a). Este score clínico inflamatorio combina biomarcadores de inflamación aguda con comorbilidades crónicas y factores de riesgo clásicos, logrando una estratificación precisa del riesgo en esta población. A diferencia de otras escalas convencionales (ej. SCORE2), basadas en variables demográficas y lipídicas, este score incorpora la dimensión inflamatoria y de carga comórbida, lo que puede explicar su superior capacidad predictiva. La inclusión de variables como obesidad, tabaquismo, IC o ERC, refleja la inflamación subclínica y el impacto del daño orgánico crónico. La PCR ultrasensible y la albúmina, como reactantes de fase aguda positiva y negativa, respectivamente, han demostrado su valor pronóstico independiente en múltiples estudios, así como la ferritina, que se comporta como marcador de inflamación ya demostrado. Este score es sencillo, clínicamente aplicable, y puede incorporarse en la práctica diaria para identificar pacientes con riesgo inflamatorio elevado, incluso en ausencia de eventos previos.
Conclusiones: El score clínico inflamatorio propuesto permite una excelente predicción de eventos cardiovasculares, mortalidad y uso de recursos en pacientes con Lp(a) elevada.







