2123 - EVOLUCIÓN TEMPORAL DEL USO DE LA MONITORIZACIÓN AMBULATORIA DE PRESIÓN ARTERIAL 24 HORAS, GRADO DE CONTROL Y PATRONES CIRCADIANOS EN UNA UNIDAD MONOGRÁFICA DE HIPERTENSIÓN ARTERIAL
Medicina Interna, Hospital Clínico Universitario de Valencia, Valencia, España.
Objetivos: La monitorización ambulatoria de presión arterial (MAPA) de 24 horas es fundamental para el diagnóstico y seguimiento de la hipertensión arterial (HTA). El objetivo del estudio es describir la evolución temporal del uso de la MAPA, el grado de control tensional y la prevalencia de los patrones circadianos en una consulta especializada.
Métodos: Estudio retrospectivo de los registros de MAPA realizados entre 2000 y 2024. Se consideró control adecuado si la presión sistólica/diastólica era < 130/80 mmHg en 24h, < 135/85 mmHg en periodo diurno y < 120/70 mmHg en nocturno. Los patrones circadianos se clasificaron según el descenso nocturno de la presión sistólica: dipper (10-20%), extreme dipper (> 20%), non-dipper (< 10%) y riser (ascenso nocturno). Se calculó, para cada año, la tasa de control (24 h, día y noche) como porcentaje de Holters controlados sobre el total de Holters realizados y se ajustó mediante regresión ponderada (WLS) utilizando el número de Holters como peso. Se aplicó el test de chi-cuadrado para comparar proporciones entre grupos y el chi-cuadrado de tendencias para ver diferencias evolutivas en el grado de control o prevalencia de patrones circadianos. Asimismo, se construyó un modelo de regresión logística multivariable para valorar factores asociados a la falta de control global incluyendo edad, sexo, sobrepeso u obesidad y número de MAPA anuales.
Resultados: El número de MAPA aumentó progresivamente hasta 2019, con un descenso en 2020 (COVID-19) y recuperación parcial posterior. El control de presión arterial en 24 horas mostró mejoría gradual del 35% al 36,5% (2000-2024), mientras que el control diurno disminuyó del 44% al 41% y el nocturno permaneció estable en 28-29% (fig.). Las mujeres tuvieron un mejor control que los hombres (43,7 vs. 29,1, p < 0,001) sin diferencias en el grado de control por tertiles de edad. El patrón circadiano más frecuente fue el non-dipper y significativamente más frecuente en varones (50,1 vs. 46,6%, p < 0,001). Asimismo, se objetivó una tendencia significativa en la prevalencia de patrón non-dipper con mayor prevalencia en los grupos de edad avanzada y con incremento significativo a lo largo del tiempo (47,8% en 2000 a 50,0% en 2024, p < 0,001). En el modelo de regresión logística para la falta de control global (N = 1672), el sexo masculino (OR = 2,05; IC95%: 1,67-2,53; p < 0,001), el sobrepeso (OR = 1,47; IC95%: 1,13-1,90; p = 0,004), la obesidad (OR = 1,39; IC95%: 1,07-1,82; p = 0,014) y el mayor número de MAPA anuales (OR = 1,004; IC95%: 1,002-1,006; p < 0,001) se asociaron con mayor riesgo de mal control. La edad no fue un predictor significativo (p = 0,497).
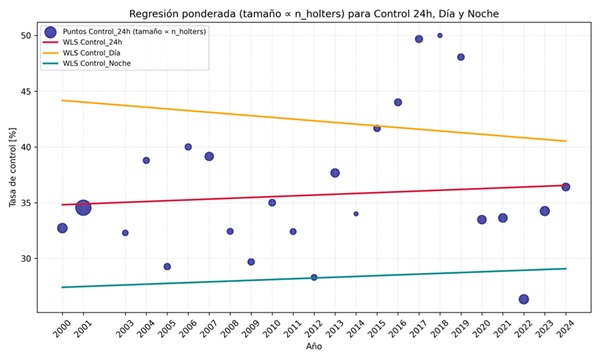
Conclusiones: A pesar del bajo grado de control observado, estos resultados deben interpretarse considerando el sesgo de derivación de pacientes con hipertensión de difícil control y la mayor frecuencia de MAPAs en pacientes con mal control previo. La falta de control nocturno y el incremento del patrón non-dipper evidencian la necesidad de optimizar las pautas terapéuticas con fármacos de larga duración que aseguren una cobertura antihipertensiva efectiva durante las 24 horas.







