IF-068 - SÍNDROME DE SJÖGREN: CLÍNICA, DIAGNÓSTICO Y TRATAMIENTO
Medicina Interna. Hospital Infanta Cristina. Badajoz.
Objetivos: El objetivo principal es conocer la prevalencia del síndrome de Sjögren en el servicio de Medicina Interna del Área de Salud de Badajoz así como sus características clínicas, su diagnóstico y tratamiento y reacciones adversas.
Material y métodos: Se ha realizado un estudio descriptivo retrospectivo de los pacientes diagnosticados de SS en el servicio de Medicina Interna del Complejo Hospitalario Universitario de Badajoz desde el 1 de enero de 2002 hasta el 31 de diciembre de 2011. Se han recogido datos referentes a la edad del diagnóstico, el sexo y los antecedentes personales. Los datos de laboratorio recogidos son los referentes a la presencia de elevación de reactantes de fase aguda, así como diferentes anticuerpos como los ANA, anti-DNA, anti-Ro/SSA, anti- La/SSB y también el factor reumatoide y el anticuerpo anti-péptido citrulinado (anti-CCP). En el seguimiento del enfermo, se recogieron las complicaciones derivadas de la terapia, incluyendo las infecciones y si precisó ingreso hospitalario por brote de la enfermedad o por otro motivo.
Resultados: La sequedad ocular y/u oral fue el motivo por el que consultaron el 70,8% de los pacientes. El 95,8% de los pacientes refirieron xerostomía y el 4,4% de ellos aquejaban también sequedad nasal. Los ANA fueron positivos en el 54,2% de los casos y positivos a título bajo en el 37,5%. Los anti-Ro/SSA fueron positivos a título alto en el 87,5% y a título bajo en el 4,2%. Los anticuerpos anti-La/SSB fueron positivos en el 45,8%. La gammagrafía de las glándulas salivales se realizó en el 42% siendo compatible con el diagnóstico en todos los casos. En cuanto al tratamiento inicial, el 41,7% de los enfermos comenzaron con lágrimas artificiales y pilocarpina, el 33,3% con lágrimas artificiales, el 16,7% con prednisona oral, el 4,2% con lágrimas artificiales e hidroxicloroquina y el 4,2% no realizaron terapia. El 8,7% de los pacientes presentaron infecciones respiratorias que precisaron ingreso y el 4,3% infecciones herpéticas. El 12,5% de los pacientes fueron diagnosticados de una neoplasia. Del total de pacientes el 12,5% fallecieron por una neoplasia.
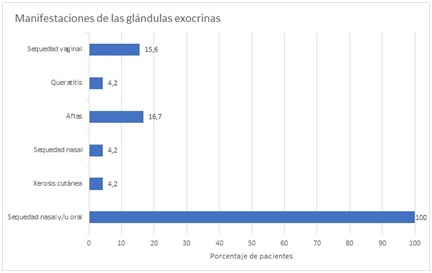
Figura 1.
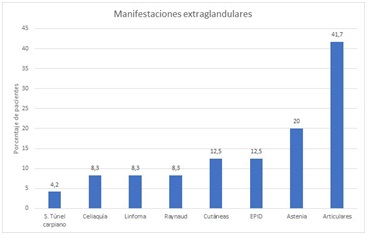
Figura 2.
Discusión: El SS suele ser más frecuentemente primario que asociado a otras enfermedades reumáticas. Algo más del 8% de nuestros pacientes con SS tenían antecedentes personales de LES, pudiéndose catalogar de SS asociado al LES. El fenómeno de Raynaud sólo fue evidenciado en 8% de los pacientes aunque en la literatura se ha descrito que puede alcanzar hasta un tercio de los casos. Los anticuerpos anti-Ro/SSA fueron positivos en casi todos los casos y los anti-La/SSB en la mitad de estos pacientes, al igual que describe la literatura. El 12,5% de los pacientes fallecieron por una neoplasia, en las dos terceras partes por un linfoma, no obstante, se ha descrito que el linfoma puede llegar a suponer el 20% de los fallecimientos en el SS.
Conclusiones: Respecto a las manifestaciones clínicas y a la autoinmunidad, no hubo diferencias importantes respecto a la literatura. El síndrome de Sjögren en nuestra muestra se asoció con frecuencia a otra enfermedad autoinmune, generalmente al lupus eritematoso sistémico y a la esclerodermia. Los corticoides fueron los fármacos más frecuentemente utilizados para controlar el episodio inicial, los brotes y la enfermedad a largo plazo. Las causas más frecuentes de muerte fueron las neoplasias, las complicaciones derivadas de la enfermedad y las infecciones, principalmente respiratorias, en relación con la inmunodepresión derivada de la terapia, coincidiendo con lo descrito en la literatura.








