IF-026 - RIESGO VASCULAR Y COMORBILIDADES EN PACIENTES CON VASCULITIS ANCA ASOCIADAS
Medicina Interna. Hospital Universitario La Paz. Madrid.
Objetivos: Las vasculitis asociadas a anticuerpos anticitoplasma de neutrófilo (VAA) incluyen la granulomatosis con poliangeítis (GPA), poliangeítis microscópica (PAM) y granulomatosis eosinofílica con poliangeítis (GEPA). La mortalidad cardiovascular es la más frecuente a partir del primer año desde el diagnóstico de las VAA. Además, podría haber una diferente distribución de los factores de riesgo vascular (FRV) entre los subtipos de VAA. Por este motivo buscamos definir la epidemiología, factores de riesgo, comorbilidades y resultados de 40 pacientes con VAA de un hospital terciario.
Material y métodos: Estudio observacional retrospectivo de una serie de pacientes diagnosticados de VAA entre 1979 y 2018 y en seguimiento por el Servicio de Medicina Interna del “Hospital Universitario La Paz”. El estudio fue aprobado por Comité Ético de Investigación Clínica del Hospital. El análisis de datos se realizó con Wizard for Mac.
Resultados: Se estudiaron 40 pacientes, 23 mujeres (57,5%). La edad media al diagnóstico fue de 57,6 años (± 5,6). El retraso medio del diagnóstico fue de 8,2 semanas (± 0,6). Los subtipos de VAA encontrados fueron: 19 PAM (47,5%), 11 GPA (27,5%) y 10 GEPA (25%). El tiempo medio de seguimiento fue de 91,3 meses (± 26,1). La puntuación media de la escala de Charlson al diagnóstico fue de 2,6 puntos (± 0,6), y del índice BVAS fue de 19,0 puntos (± 2,3). Dentro de los FRV: 25 (62,5%) tenían hipertensión, 26 (65%) dislipemia, 9 (22,5%) diabetes y 7 (17,5%) obesidad con un IMC medio de 26,39 (± 1,88). Respecto al resto de comorbilidades: 4 (10%) presentaron cardiopatía isquémica, 2 (5%) enfermedad cerebrovascular, 15 (37,5%) enfermedad renal crónica, 10 (25%) neoplasia y 10 (22,5%) fracturas por osteoporosis. No se encontraron diferencias estadísticamente significativas entre los subtipos de VAA en cuanto a FRV, comorbilidades y brotes. Se detectó correlación positiva entre número de brotes y niveles de creatinina (p = 0,015). La mediana de tiempo desde el diagnóstico hasta brote fue de 3,54 años. Menores títulos de ANCA al final del tratamiento se asociaron con más tiempo hasta el siguiente brote (log-rank, p = 0,022). 9 pacientes fallecieron durante el seguimiento (22,5%). Pese a la ausencia de muertes de causa cardiovascular en nuestro estudio, la obesidad y la HTA se asociaron a mayor mortalidad (p = 0,038 y p = 0,007) en el análisis multivariante.
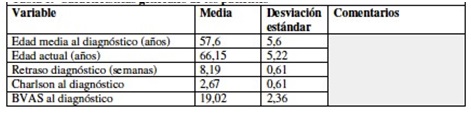
Tabla 1. Características generales de los pacientes.
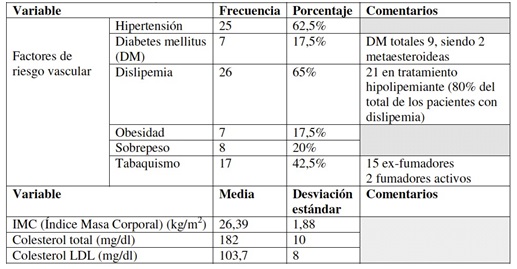
Tabla 2. Factores de riesgo vascular.
Conclusiones: Las frecuencias de hipertensión, dislipemia y diabetes mellitus en nuestra serie fueron semejantes a las detectadas en otros estudios sobre pacientes con VAA (Bramlage, 2017; Berti, 2018) y superiores a las encontradas en la población sana de referencia. Se demostró asociación entre un mayor número de brotes de VAA con obesidad, osteoporosis, fracturas, síndrome de Cushing, miopatía esteroidea y diabetes mellitus. Por este motivo, debemos insistir en el uso de inmunosupresores de forma precoz para el control de la enfermedad, prevenir brotes y reducir los efectos secundarios asociados al uso crónico de corticoides. Por otra parte, las neoplasias son una comorbilidad grave y más frecuente de lo esperado en otros estudios por lo que se debe vigilar de forma estrecha la aparición de esta complicación en estos pacientes.








