La amiloidosis cardiaca (AC) es una patología frecuente en pacientes ancianos que suele manifestarse como insuficiencia cardiaca (IC). Sin embargo, no está claro si la AC asociada a IC confiere un peor pronóstico.
Material y métodosEstudio de cohortes, observacional, prospectivo que reclutó pacientes ≥65 años con IC en 30 centros nacionales. Se dividió la cohorte según si los pacientes tenían o no AC. Los pacientes fueron seguidos durante un año.
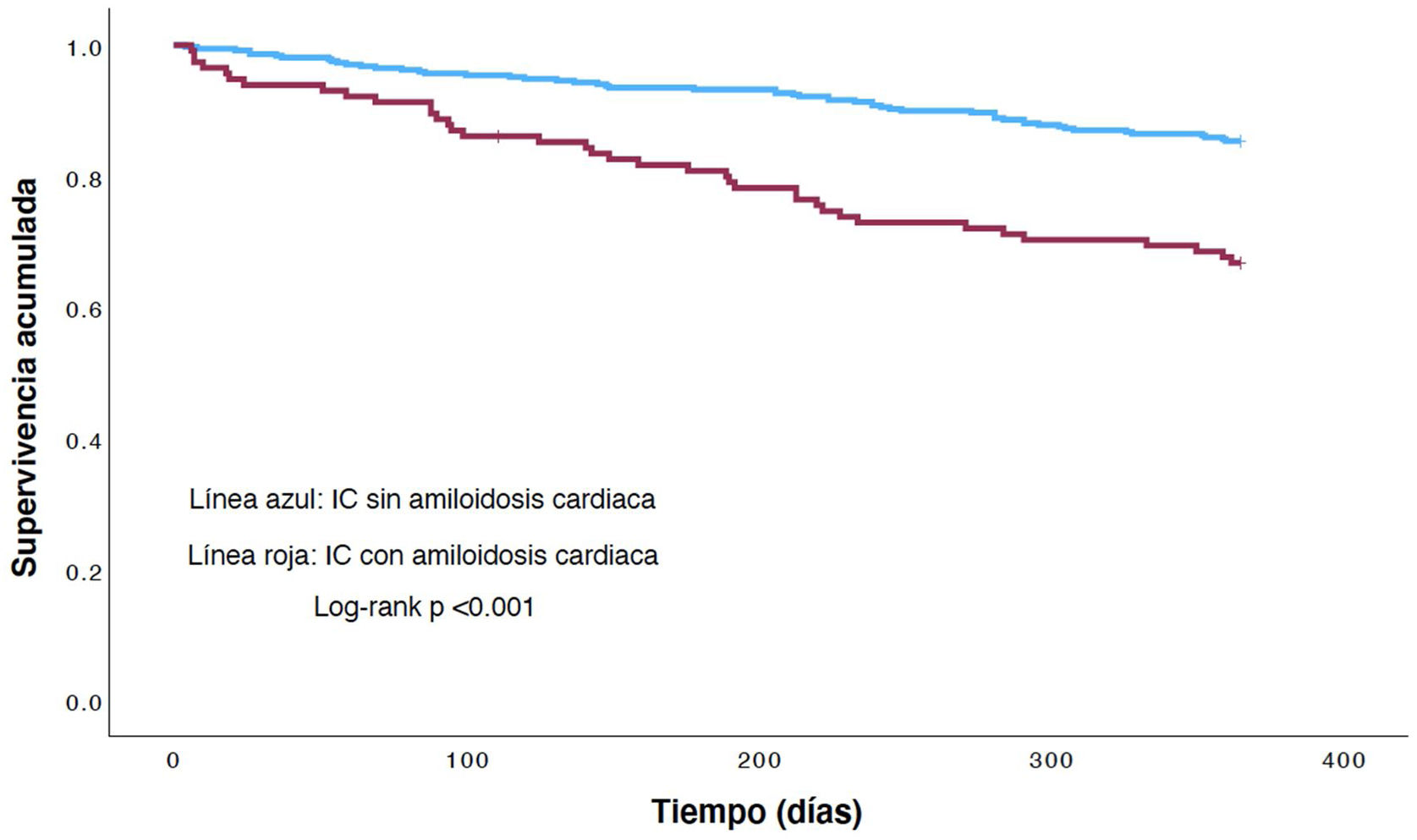
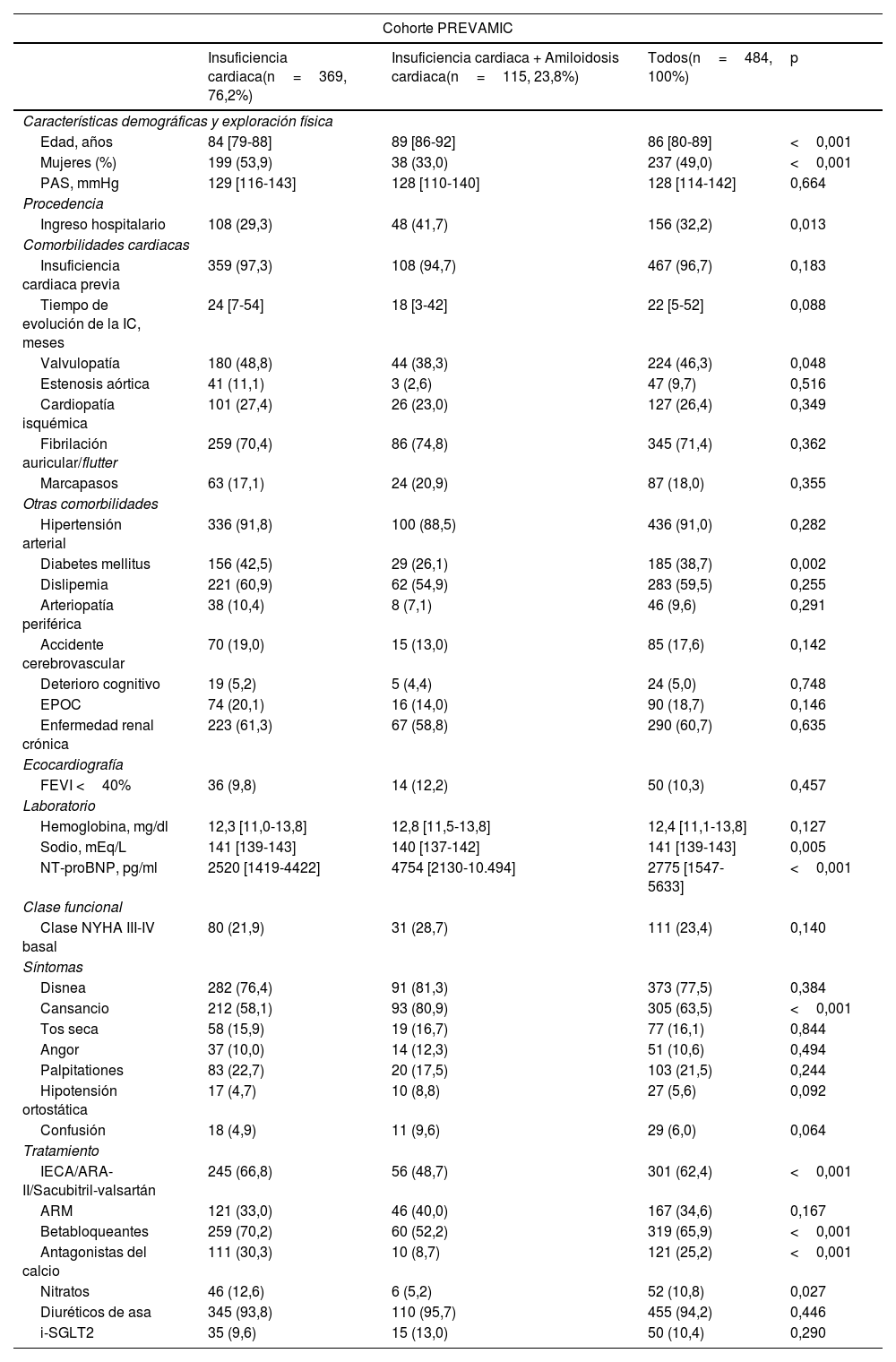
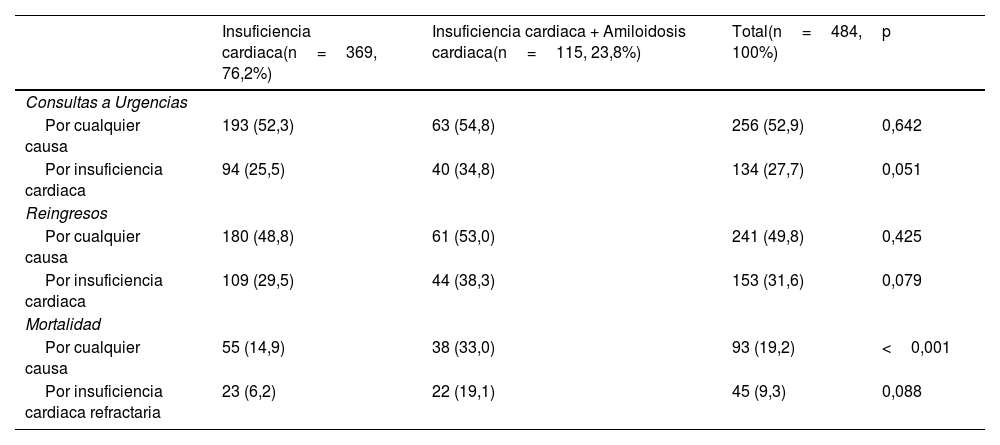
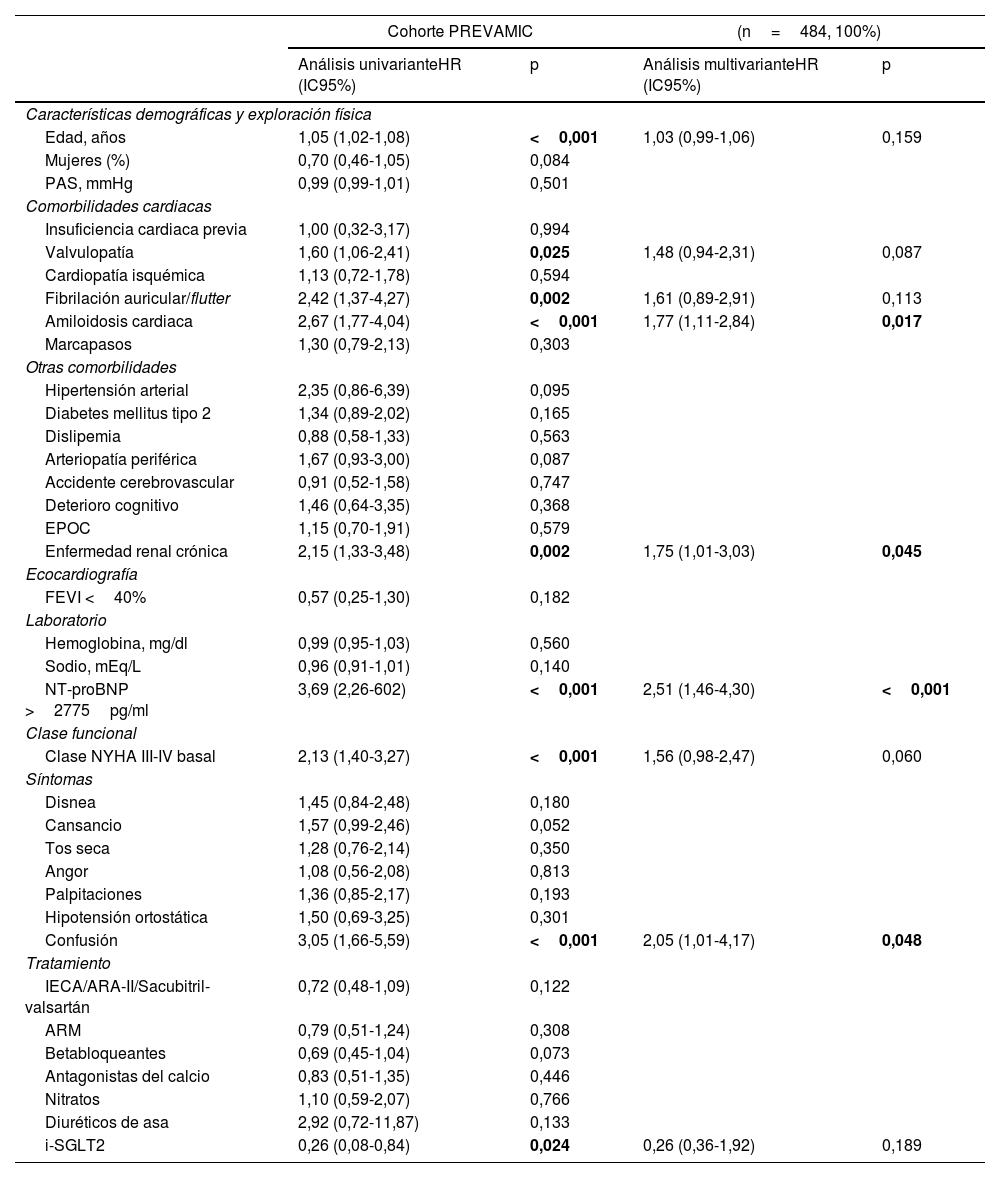
ResultadosSe incluyeron 484 pacientes en el análisis. La población tenía edad avanzada (mediana 86 años) y el 49% eran mujeres. El 23,8% de los pacientes incluidos tenían AC. En el grupo de AC, había una menor prevalencia de diabetes mellitus y enfermedad valvular. Al año de seguimiento, la mortalidad fue significativamente más frecuente en los pacientes con AC comparados con los que no la tenían (33,0 vs. 14,9%, p<0,001). Sin embargo, no hubo diferencias entre ambos grupos en las visitas a Urgencias o reingresos. En el análisis multivariante, las variables que mostraron predecir la mortalidad por cualquier causa al año de seguimiento fueron la enfermedad renal crónica (HR 1,75 [1,01-3,05] p=0,045), los niveles de NT-proBNP (HR 2,51 [1,46-4,30] p<0,001), la confusión (HR 2,05 [1,01-4,17], p=0,048) y la presencia de AC (HR 1,77 [1,11-2,84], p=0,017).
ConclusiónLa presencia de AC en pacientes ancianos con IC se relaciona con peor pronóstico al año de seguimiento. Un diagnóstico precoz de la patología y un manejo multidisciplinar pueden ayudar a mejorar la evolución de los pacientes.
Cardiac amyloidosis (CA) is a common pathology in elderly patients that usually presents as heart failure (HF). However, it is not clear whether CA associated with HF has a worse prognosis compared with HF due to other etiologies.
Material and methodsProspective, observational cohort study that recruited patients ≥65 years of age with HF in 30 Spanish centers. The cohort was divided according to whether the patients had AC or not. Patients were followed for 1 year.
ResultsA total of 484 patients were included in the analysis. The population was elderly (median 86 years) and 49% were women CA was present in 23.8% of the included patients. In the CA group, there was a lower prevalence of diabetes mellitus and valvular disease. At one year of follow-up, mortality was significantly more frequent in patients with CA compared to those without (33.0 vs.14.9%, p<0.001). However, there were no differences between both groups in visits to the emergency room or readmissions. In the multivariate analysis, the variables that were shown to predict all-cause mortality at one year of follow-up were chronic kidney disease (HR 1.75 (1.01-3.05) p=0.045), NT-proBNP levels (HR 2.51 (1.46-4.30) p<0.001), confusion (HR 2.05 (1.01-4.17), p=0.048), and the presence of CA (HR 1.77 (1.11-2.84), p=0.017).
ConclusionThe presence of CA in elderly patients with HF is related to a worse prognosis at one year of follow-up. Early diagnosis of the pathology and multidisciplinary management can help improve patient outcomes.
Artículo
Diríjase desde aquí a la web de la >>>FESEMI<<< e inicie sesión mediante el formulario que se encuentra en la barra superior, pulsando sobre el candado.

Una vez autentificado, en la misma web de FESEMI, en el menú superior, elija la opción deseada.

>>>FESEMI<<<