475 - ANÁLISIS DE PRESCRIPCIÓN POTENCIALMENTE INADECUADA EN EL TRATAMIENTO CRÓNICO DE PACIENTES ANCIANOS POLIMEDICADOS
1Hospital General Universitario Morales Meseguer. Murcia. 2Universidad de Murcia. Murcia.
Objetivos: Analizar la frecuencia de prescripción potencialmente inadecuada (PPI) y prescripción potencialmente omitida (PPO) mediante la aplicación de los criterios STOPP-START en una población anciana polimedicada durante su ingreso hospitalario.
Métodos: Análisis retrospectivo de los informes de alta hospitalaria y receta electrónica de los pacientes mayores de 65 años polimedicados (uso simultáneo de 4 o más medicamentos durante al menos 6 meses) que ingresaron del 1 al 31 de octubre de 2020 en el servicio de Medicina Interna de un hospital.
Resultados: Identificamos 102 pacientes de los cuales un 74,51% tenían comorbilidad alta (índice de Charlson ≥ 2), siendo las comorbilidades más frecuentes la insuficiencia cardíaca, diabetes sin complicaciones y demencia. Registramos 1026 fármacos que correspondían mayoritariamente a fármacos para el sistema cardiovascular (29,34%), para el sistema nervioso (24,66%) y para el sistema digestivo y metabolismo (20,37%). El 93,13% de los pacientes presentaban al menos un criterio STOPP-START en sus prescripciones farmacológicas (tabla y fig. 1). Se evidenciaron 241 PPI siendo las más frecuentes las relativas a fármacos del sistema nervioso central y psicotrópicos y a fármacos que aumentan el riesgo de caídas en personas mayores; el criterio STOPP más frecuentemente detectado fue el uso de benzodiacepinas durante más de cuatro semanas. De las 158 PPO observadas la mayoría correspondieron a fármacos relacionados con el sistema musculoesquelético y con el sistema cardiovascular siendo los tres grupos de fármacos con mayor prevalencia de inutilización los suplementos de vitamina D en pacientes con caídas frecuentes u osteopenia, los inhibidores de la acetilcolinesterasa para la enfermedad de Alzheimer leve-moderado o la demencia por cuerpos de Lewy y los inhibidores de la enzima convertidora de angiotensina en la insuficiencia cardíaca sistólica y/o cardiopatía isquémica bien documentada.
|
Tabla 1. Frecuencia de PPI y PPO según los criterios STOPP-START |
|||||
|
STOPP |
Nº de pacientes (%)* |
START |
Nº de pacientes (%)** |
STOPP-START |
Nº de pacientes (%)*** |
|
0 |
23 (22,55%) |
0 |
26 (25,49%) |
0 |
7 (6,86%) |
|
1 |
19 (18,63%) |
1 |
25 (24,51%) |
1 |
12 (11,76%) |
|
2 |
15 (14,71%) |
2 |
28 (27,45%) |
2 |
14 (13,73%) |
|
3 |
17 (16,67%) |
3 |
17 (16,67%) |
3 |
15 (14,71%) |
|
4 |
13 (12,74%) |
4 |
4 (3,92%) |
4 |
16 (15,69%) |
|
5 |
8 (7,84%) |
5 |
2 (1,96%) |
5 |
12 (11,76%) |
|
≥ 6 |
7 (6,86%) |
≥ 6 |
0 (0%) |
≥ 6 |
26 (25,49%) |
|
*Número de pacientes que cumplen criterios STOPP exclusivamente. **Número de pacientes que cumplen criterios START exclusivamente. ***Número de pacientes que cumplen criterios STOPP-START en conjunto. |
|||||
|
Tabla 2. Frecuencia de los criterios STOPP-START detectados |
|
|
Criterios STOPP |
N (%) |
|
3. Cualquier prescripción concomitante de dos fármacos de la misma clase* |
23 (9,54%) |
|
Sistema cardiovascular |
41 (16,99%) |
|
1. Digoxina en insuficiencia cardíaca congestiva con función sistólica conservada |
1 (0,41%) |
|
2. Amiodarona como antiarrítmico de primera elección en taquiarritmias supraventriculares |
2 (0,83%) |
|
5. IECA o ARA 2 en pacientes con hiperpotasemia |
7 (2,90%) |
|
6. Antagonistas de la aldosterona junto con otros fármacos que pueden aumentar los niveles de potasio sin monitoreo del potasio |
9 (3,73%) |
|
8. Diuréticos de asa para edemas maleolares sin signos clínicos de insuficiencia cardíaca, síndrome nefrótico, insuficiencia renal |
19 (7,88%) |
|
10. Betabloqueantes en presencia de bradicardia o bloqueo aurículo-ventricular de segundo o tercer grado |
3 (1,24%) |
|
Antiagregantes/anticoagulantes |
4 (1,64%) |
|
4. AAS más clopidogrel para la prevención secundaria del ictus* |
3 (1,24%) |
|
10. AINE en combinación de antagonistas de la vitamina K, inhibidor directo de la trombina o del factor Xa |
1 (0,41%) |
|
Sistema nervioso central |
69 (28,62%) |
|
2. ATC como tratamiento de primera línea en depresión* |
1 (0,41%) |
|
4. Benzodiacepinas durante más de cuatro semanas |
38 (15,77%) |
|
7. Neurolépticos en pacientes dementes con trastornos de la conducta |
15 (6,22%) |
|
9. Neurolépticos como hipnóticos sin demencia ni psicosis |
9 (3,73%) |
|
10. Inhibidores de la acetilcolicolinesterasa en pacientes con bradicardia* |
6 (2,49%) |
|
Sistema gastrointestinal |
2 (0,83%) |
|
Medicamentos que causan estreñimiento en pacientes con estreñimiento crónico |
2 (0,83%) |
|
Sistema respiratorio |
14 (5,81%) |
|
3. Benzodiacepinas en insuficiencia respiratoria aguda y crónica* |
14 (5,81%) |
|
Sistema musculoesquelético |
8 (3,31%) |
|
1. AINE si enfermedad ulcerosa péptica o hemorragia digestiva* |
1 (0,41%) |
|
2. AINE en pacientes con hipertensión grave o insuficiencia cardíaca* |
3 (1,24%) |
|
9. Corticoides para el tratamiento de artrosis* |
4 (1,66%) |
|
Sistema endocrino |
1 (0,41%) |
|
1. Sulfonilureas de larga acción en pacientes con diabetes mellitus tipo 2 |
1 (0,41%) |
|
Fármacos que aumentan en forma predecible el riesgo de caídas |
62 (25,73%) |
|
1. Benzodiacepinas |
38 (15,77%) |
|
2. Neurolépticos |
24 (9,96%) |
|
Analgésicos |
17 (7,10%) |
|
1. Opiáceos potentes como tratamiento de primera línea en el dolor leve |
1 (0,46%) |
|
3. Opioides pautados sin asociar laxantes |
16 (6,64%) |
|
Criterios START |
N (%) |
|
Sistema cardiovascular |
46 (29,12%) |
|
1. Antagonistas de la vitamina K, Inhibidor de la trombina o del factor Xa en fibrilación auricular crónica |
2 (1,27%) |
|
2. AAS en fibrilación auricular crónica, cuando los antagonistas de la vitamina K, inhibidor de la trombina o del factor Xa estén contraindicados |
5 (3,16%) |
|
3. Antiagregantes en pacientes con enfermedad arteriosclerótica* |
13 (8,23%) |
|
4. Tratamiento antihipertensivo para la hipertensión arterial |
1 (0,63%) |
|
5. Estatinas con antecedentes de enfermedad arteriosclerótica salvo que el paciente esté en el final de vida o sea mayor de 85 años* |
1 (0,63%) |
|
6. IECA en insuficiencia cardíaca sistólica y/o cardiopatía isquémica* |
16 (10,13%) |
|
7. Bloqueadores beta en la cardiopatía isquémica |
6 (3,80%) |
|
8. Bloqueadores beta apropiados en ICC sistólica estable |
2 (1,27%) |
|
Sistema respiratorio |
8 (5,06%) |
|
1. Corticosteroides inhalados pautados en asma o EPOC moderado a grave* |
1 (0,63%) |
|
3. Agonista B2 o antimuscarínicos inhalados pautados en asma o EPOC leve a moderado |
7 (4,43%) |
|
Sistema nervioso central y ojos |
22 (13,92%) |
|
3. Inhibidores de la acetilcolinesterasa para la enfermedad de Alzheimer leve-moderado o la demencia de por cuerpos de Lewy |
21 (13,29%) |
|
5. Inhibidores selectivos de la recaptación de noradrenalina o pregabalina para la ansiedad grave persistente* |
1 (0,63%) |
|
Sistema gastrointestinal |
4 (2,53%) |
|
1. Suplementos de fibra en la diverticulosis sintomática crónica* |
4 (2,53%) |
|
Sistema musculoesquelético |
57 (36,07%) |
|
2. Suplementos de calcio y vitamina D en pacientes con osteoporosis* |
3 (1,90%) |
|
3. Antirresortivos o anabolizantes óseos en pacientes con osteoporosis* |
5 (3,16%) |
|
4. Suplementos de vitamina D en pacientes mayores que no salen de la casa, sufren caídas o tienen osteopenia |
46 (29,11%) |
|
5. Inhibidores de la xantino oxidasa en pacientes con gota* |
3 (1,90%) |
|
Sistema endocrino |
5 (3,16%) |
|
1. IECA o ARA-2 en pacientes con diabetes mellitus con enfermedad renal* |
5 (3,16%) |
|
Analgésicos |
16 (10,12%) |
|
Laxantes en pacientes que reciben opioides de forma regular |
16 (10,12%) |
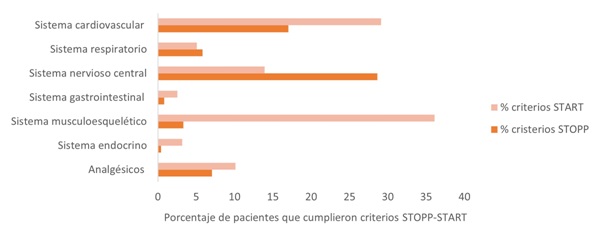
Figura 1.

Figura 2.
Discusión: Dada la importancia de las reacciones adversas medicamentosas en la población anciana y el progresivo envejecimiento poblacional han cobrado especial interés las herramientas de detección de PPI como los criterios STOPP-START. Los trabajos realizados para estudiar la prevalencia de PPI muestran datos sobrecogedores: la prevalencia de PPI oscila del 72,7% al 76%, 81,3% e incluso al 93,13%, este último dato proveniente de nuestro estudio. La mayoría coinciden con nuestro estudio en los criterios START-STOPP más frecuentes, así como en los medicamentos más frecuentemente implicados, con excepción del uso inadecuado de AINE y la omisión de estatinas en pacientes con enfermedad arterioesclerótica, dos criterios muy prevalentes en la bibliografía, pero no así en este trabajo. En su lugar ha cobrado importancia el uso de opioides pautados sin asociar laxantes y el uso de diuréticos de asa para edemas maleolares sin insuficiencia cardíaca, renal ni síndrome nefrótico.
Conclusiones: La frecuencia de criterios STOPP-START detectada es superior a la frecuencia estimada para el ámbito hospitalario en España. Las causas de más frecuentes de PPI (benzodiacepinas, neurolépticos y diuréticos de asa) y PPO (suplementos de vitamina D, inhibidores de la acetilcolinesterasa y laxantes) son similares a las descritas en otros estudios. El índice de Charlson y el número de medicamentos prescritos son factores de riesgo para la presencia de prescripción inadecuada (fig. 2).






