461 - CAUSAS DE INGRESO Y EXITUS EN LAS UNIDADES DE CUIDADOS INTENSIVOS DE LOS PACIENTES CON LUPUS ERITEMATOSO SISTÉMICO
1Medicina Interna. Hospital Universitario Puerta de Hierro. Majadahonda. Madrid. 2IIS Puerta de Hierro-Segovia de Arana. Majadahonda. Madrid.
Objetivos: Evaluar las causas actuales de ingreso y exitus en las unidades de cuidados intensivos (UCI) de los pacientes con lupus eritematoso sistémico (LES) en un registro nacional.
Métodos: Análisis retrospectivo y observacional de los datos extraídos del Registro de Actividad de Atención Especializada del Ministerio de Sanidad (RAE-CMBD). Se seleccionaron a todos los pacientes que ingresaron entre 2016 y 2018 con LES de acuerdo con el CIE-10 (código M32). Posteriormente se decodificaron, clasificaron y analizaron las causas de ingreso y exitus de los pacientes que ingresaron en la UCI.
Resultados: Durante el período de estudio se identificaron 18.362 ingresos de pacientes con LES, siendo la causa más frecuente de ingreso hospitalario el propio LES (19%). Del total, 1.033 pacientes (5,6%) ingresaron en la UCI. El 78,7% eran mujeres, con una edad media de 54,3 años. La estancia media en UCI fue de 5,8 días y la estancia media hospitalaria de 21 días. La mortalidad hospitalaria global fue del 3,2% y la mortalidad en UCI del 16,5%. Las causas más frecuentes de ingreso en UCI de los pacientes con lupus durante 2016 y 2018 fueron la patología cardiológica (24,6%), las infecciones (19,1%) y el propio lupus (11,2%); seguido de enfermedades neurológicas y accidentes cerebrovasculares (7,3%), patología traumatológica (6,9%), enfermedad neoplásica (5,6%), patología respiratoria (4,5%), digestiva (4,4%), nefrológica (3,2%) y hematológica (2,2%). A su vez, la patología cardiológica y las infecciones presentaron las mayores tasas de ingreso en UCI (17,5% y 7,2%, respectivamente) y supusieron las primeras causas de exitus en los pacientes con lupus en la UCI (27,6% y 15,3%) (tabla y fig. 1).
|
Causas de ingreso y exitus en UCI de pacientes con LES |
|||
|
Ingresos en UCI (N,%) |
Tasa ingreso en UCI/causa ingreso (N,%) |
Exitus en UCI (N, %) |
|
|
Global |
1033 |
- |
170 |
|
Cardiológico |
254 (24,6%) |
253 (17,5%) |
26 (15,3%) |
|
Infección |
197 (19,1%) |
197 (7,2%) |
47 (27,6%) |
|
Lupus |
116 (11,2%) |
113 (3,2%) |
16 (9,4%) |
|
Neurológico |
75 (7,3%) |
75 (10,1) |
18 (10,6%) |
|
Traumatológico |
71 (6,9%) |
71 (6,14%) |
16 (9,4%) |
|
Neoplasia |
58 (5,6%) |
58 (5,9%) |
5 (2,9%) |
|
Respiratorio |
47 (4,5%) |
47 (6,1) |
12 (7,1%) |
|
Digestivo |
45 (4,4%) |
45 (3,2%) |
9 (5,3%) |
|
Nefrológico |
33 (3,2%) |
21 (4,2%) |
1 (0,6%) |
|
Hematológico |
23 (2,2%) |
33 (6,8) |
5 (2,9%) |
|
Otros |
|||
|
Cardiovascular |
242 (23,4%) |
242 (15%) |
33 (19,4%) |
|
Causas de ingreso, tasa de ingreso por cada causa y motivos de exitus de los pacientes con LES que ingresaron en UCI. |
|||
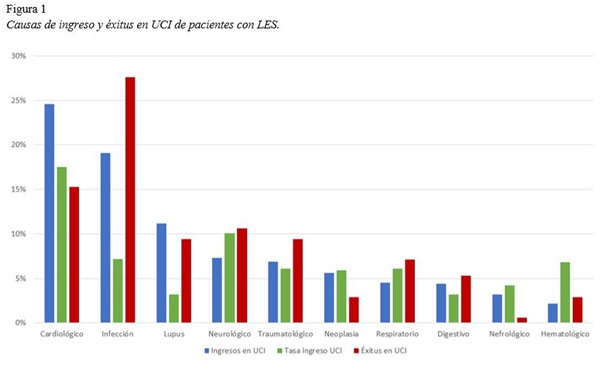
Conclusiones: El mejor control del LES ha conllevado una disminución significativa de la morbimortalidad de estos pacientes, incluyendo los ingresos en UCI o la proporción de pacientes que ingresan y fallecen en la UCI. Sin embargo, el envejecimiento de esta población, la exposición al tratamiento inmunosupresor, la toxicidad acumulada, la actividad inflamatoria crónica y el daño orgánico irreversible conllevan un aumento patente de la gravedad y mortalidad por enfermedad cardiovascular e infecciones, principales causas de ingreso y muerte en la UCI.








