La privación socioeconómica es un determinante de salud cardiovascular bien establecido. Evaluamos su influencia en el riesgo y daño cardiovascular en pacientes con lupus eritematoso sistémico (LES) en el País Vasco, donde existe cobertura sanitaria universal.
MétodosCohorte observacional de 293 pacientes con LES con un seguimiento de cinco años. Se analizó la asociación entre el Índice de Privación Socioeconómica del País Vasco y los factores de riesgo y daño cardiovascular (índice SLICC) utilizando modelos lineales mixtos generalizados multinivel.
ResultadosNo se encontraron asociaciones significativas entre la privación y el número de factores de riesgo cardiovascular al diagnóstico ni a los cinco años, ni con el daño cardiovascular. La edad y la actividad del LES fueron los principales determinantes.
ConclusionesEn un entorno de asistencia sanitaria universal, la privación socioeconómica no se asoció con riesgo o daño cardiovascular en pacientes con LES. Estos hallazgos no permiten inferir causalidad, pero son compatibles con la hipótesis de que la sanidad universal podría atenuar los gradientes socioeconómicos en los resultados cardiovasculares del LES.
Socioeconomic deprivation is a well-recognized determinant of cardiovascular health. We evaluated its influence on cardiovascular risk and damage in patients with systemic lupus erythematosus (SLE) in the Basque Country, where universal healthcare coverage is guaranteed.
MethodsObservational cohort study including 293 SLE patients with a 5-year follow-up. The association between the Basque Country's Socioeconomic Deprivation Index and cardiovascular risk factors and damage (SLICC index) was analyzed using multilevel generalized linear mixed models.
ResultsNo significant associations were found between deprivation levels and the number of cardiovascular risk factors at diagnosis or at 5 years, nor with cardiovascular damage. Age at diagnosis and disease activity were the main predictors of cardiovascular outcomes.
ConclusionIn a universal healthcare setting, socioeconomic deprivation was not associated with worse cardiovascular risk or damage in SLE patients. These findings do not establish causality but are consistent with the hypothesis that universal healthcare may mitigate socioeconomic gradients in SLE cardiovascular outcomes.
El lupus eritematoso sistémico (LES) es una enfermedad autoinmunitaria crónica que se caracteriza por una amplia variedad de manifestaciones clínicas y una carga importante de comorbilidad, especialmente enfermedades cardiovasculares1,2. El riesgo cardiovascular es notablemente mayor en los pacientes con LES que en la población general debido a factores de riesgo tradicionales y específicos de la enfermedad, como inflamación crónica y uso prolongado de glucocorticoides3. En la bibliografía se destaca sistemáticamente que los determinantes sociales de la salud, incluida la privación socioeconómica, influyen significativamente en los resultados de salud en diversas enfermedades crónicas4. El nivel socioeconómico se ha relacionado con disparidades en resultados relacionados con el LES, de modo que un nivel socioeconómico más bajo se asocia a una mayor morbimortalidad, debido en parte a un acceso limitado a la asistencia sanitaria, unos menores conocimientos relacionados con la salud y una mayor prevalencia de conductas poco saludables5,6.
La mayoría de las investigaciones sobre las disparidades en materia de salud en el LES se han centrado en entornos con variaciones importantes del acceso a la asistencia sanitaria, como países de rentas bajas y medias o regiones con sistemas sanitarios fragmentados5,7. En algunos estudios se ha comprobado que, en dichos entornos, la privación socioeconómica agrava las desigualdades en salud, lo que da lugar a peores resultados en los pacientes con LES6,7. Estas observaciones subrayan la importancia esencial de los determinantes sociales a la hora de configurar las trayectorias en salud y ponen de relieve la necesidad de intervenciones dirigidas para atenuar dichos efectos4,6.
Sin embargo, aún no se ha investigado suficientemente el impacto de la privación socioeconómica en regiones con cobertura sanitaria universal, como el País Vasco/Euskadi8, en España. El País Vasco ofrece un entorno único debido a su sistema sanitario público integral, universal y de acceso gratuito, con una red generalizada de servicios de atención primaria y especializados extrahospitalarios, interconectados con hospitales comarcales y universitarios, algunos de ellos con unidades de referencia en enfermedades autoinmunitarias, como el Hospital Universitario Cruces8. Los pacientes con LES de todo el País Vasco pueden acceder fácilmente a nuestra unidad de referencia. Además, el pequeño tamaño y las buenas comunicaciones de nuestra región facilitan que los pacientes mantengan un contacto estrecho con los médicos de atención primaria y los especialistas. El objetivo de este estudio consistía en investigar el impacto de la privación socioeconómica en el riesgo y el daño cardiovasculares en pacientes con LES en un entorno con cobertura sanitaria universal (País Vasco, España).
Materiales y métodosPacientesEn este estudio observacional de cohorte fija se incluyó a 293 pacientes con LES en seguimiento prospectivo por parte de la Unidad de Investigación de Enfermedades Autoinmunes del Hospital Universitario Cruces, País Vasco, España. Todos los pacientes cumplían los criterios de LES del American College of Rheumatology de 19979 y fueron reclutados en el momento del diagnóstico con un periodo de seguimiento mínimo de cinco años. No se realizó un cálculo formal a priori del tamaño de la muestra. Se obtuvo el consentimiento informado de todos los participantes y el protocolo del estudio fue aprobado por el Comité de Ética de la Investigación con medicamentos local de conformidad con la Declaración de Helsinki.
Privación socioeconómicaLa privación socioeconómica se evaluó mediante el índice de privación socioeconómica de Euskadi (B-SDI), compuesto por siete indicadores: desempleo, población trabajadora manual, población trabajadora eventual, nivel de instrucción insuficiente en la población de 16 y más años, nivel de instrucción insuficiente en la población de 16 a 29 años, población extranjera nacida en país de renta baja y renta de garantía de ingresos. No incluye los ingresos anuales individuales o del hogar, por lo que dicha medida de privación refleja una desventaja contextual y multidimensional más que los ingresos personales. Se asignó a cada paciente a un quintil de privación (de Q1 a Q5), de modo que Q1 representa el nivel socioeconómico más favorable y Q5, aquel con una mayor privación10. La justificación del uso del índice B-SDI se basa en la validación en nuestro entorno y en una cobertura geocodificada completa durante todo el periodo del estudio.
Resultados cardiovascularesEl número de factores de riesgo cardiovascular, entre ellos, dislipidemia, tabaquismo, diabetes mellitus e hipertensión arterial, se evaluó en el momento del diagnóstico y a los cinco años. No se evaluó la obesidad por la falta de datos para calcular el índice de masa corporal (IMC) en todos los participantes. El daño cardiovascular se evaluó mediante la siguiente definición multidimensional basada en el índice de daño Systemic Lupus International Collaborating Clinics (SLICC)11, según la definición aplicada en estudios previos por nuestro grupo: accidente cerebrovascular, angina de pecho o derivación coronaria, infarto de miocardio, disfunción ventricular o claudicación de ≥ 6 meses de duración12.
Recogida de datosSe recogieron datos demográficos, clínicos, analíticos y terapéuticos en el momento del diagnóstico y a los cinco años de seguimiento. Las variables evaluadas fueron: edad en el momento del diagnóstico, sexo, origen (europeo o no europeo) e índice de actividad del LES (SLEDAI-2K)13. La dosis acumulada de prednisona y el número de meses en tratamiento con hidroxicloroquina (HCQ) se evaluaron durante el primer año de seguimiento.
Análisis estadísticoSe realizaron análisis descriptivos para comparar las características demográficas, clínicas, analíticas y terapéuticas entre los quintiles de privación. Las variables categóricas se expresaron en forma de frecuencias absolutas y relativas y se compararon mediante la prueba de la χ2. Las variables continuas se expresaron en forma de medianas e intervalos intercuartílicos (IIC) y se compararon mediante la prueba de Kruskal-Wallis debido a su distribución no paramétrica.
A fin de evaluar el efecto de la privación socioeconómica sobre los resultados cardiovasculares, se ajustaron modelos lineales mixtos generalizados multinivel. En lo que respecta a los resultados de «número de factores de riesgo cardiovascular en el momento del diagnóstico» y «a los cinco años» (recuento, intervalo 0–4), se utilizó una regresión de Poisson con función de enlace logarítmica y se presentaron razones de tasas (razones de tasas de incidencia [RT]) con IC 95%. En lo que respecta al «daño cardiovascular a los cinco años» (variable binaria), se utilizó una regresión logística multinivel y se presentaron razones de posibilidades (RP) con IC 95%. Los modelos se ajustaron respecto a edad en el momento del diagnóstico, sexo, origen, índice SLEDAI-2K, dosis acumulada de prednisona (mg) durante el primer año y meses de tratamiento con HCQ14. Se evaluó la (sobre) dispersión mediante estadísticos de Pearson/desviación y se aplicó un ajuste (sólido) de la escala a los errores estándar en caso de estar indicado.
El análisis de los datos se realizó con el programa informático SPSS Statistics de IBM (versión 25) y la significación se estableció en un valor de p <0,05.
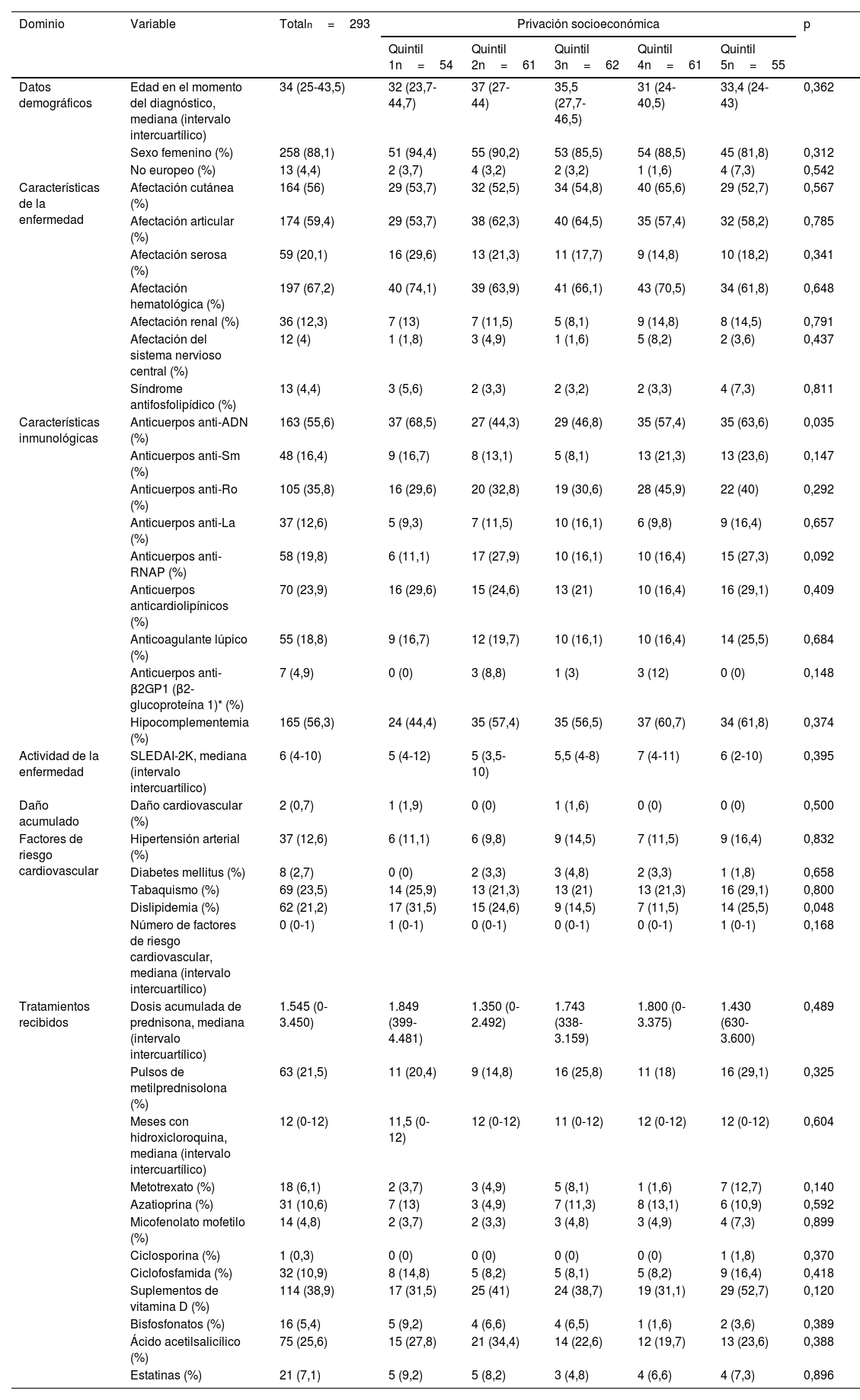
ResultadosCaracterísticas de los pacientes según el quintil de privaciónLas características basales de los 293 pacientes con LES se estratificaron según los quintiles de privación socioeconómica. Según se aprecia en la tabla 1, no hubo diferencias significativas entre los quintiles de privación en cuanto a la mayoría de las características demográficas, clínicas, analíticas o terapéuticas (todos los valores de p> 0,05), excepto en la presencia de anticuerpos anti-ADN. En lo que se refiere a otras variables, la mediana de edad en el momento del diagnóstico osciló entre 31 y 37 años entre todos los quintiles y el porcentaje de mujeres, entre el 81,8% y el 94,4%. La prevalencia de pacientes no europeos osciló entre el 1,6% y el 7,3%.
Características basales de los pacientes con LES según la privación socioeconómica
| Dominio | Variable | Totaln=293 | Privación socioeconómica | p | ||||
|---|---|---|---|---|---|---|---|---|
| Quintil 1n=54 | Quintil 2n=61 | Quintil 3n=62 | Quintil 4n=61 | Quintil 5n=55 | ||||
| Datos demográficos | Edad en el momento del diagnóstico, mediana (intervalo intercuartílico) | 34 (25-43,5) | 32 (23,7-44,7) | 37 (27-44) | 35,5 (27,7-46,5) | 31 (24-40,5) | 33,4 (24-43) | 0,362 |
| Sexo femenino (%) | 258 (88,1) | 51 (94,4) | 55 (90,2) | 53 (85,5) | 54 (88,5) | 45 (81,8) | 0,312 | |
| No europeo (%) | 13 (4,4) | 2 (3,7) | 4 (3,2) | 2 (3,2) | 1 (1,6) | 4 (7,3) | 0,542 | |
| Características de la enfermedad | Afectación cutánea (%) | 164 (56) | 29 (53,7) | 32 (52,5) | 34 (54,8) | 40 (65,6) | 29 (52,7) | 0,567 |
| Afectación articular (%) | 174 (59,4) | 29 (53,7) | 38 (62,3) | 40 (64,5) | 35 (57,4) | 32 (58,2) | 0,785 | |
| Afectación serosa (%) | 59 (20,1) | 16 (29,6) | 13 (21,3) | 11 (17,7) | 9 (14,8) | 10 (18,2) | 0,341 | |
| Afectación hematológica (%) | 197 (67,2) | 40 (74,1) | 39 (63,9) | 41 (66,1) | 43 (70,5) | 34 (61,8) | 0,648 | |
| Afectación renal (%) | 36 (12,3) | 7 (13) | 7 (11,5) | 5 (8,1) | 9 (14,8) | 8 (14,5) | 0,791 | |
| Afectación del sistema nervioso central (%) | 12 (4) | 1 (1,8) | 3 (4,9) | 1 (1,6) | 5 (8,2) | 2 (3,6) | 0,437 | |
| Síndrome antifosfolipídico (%) | 13 (4,4) | 3 (5,6) | 2 (3,3) | 2 (3,2) | 2 (3,3) | 4 (7,3) | 0,811 | |
| Características inmunológicas | Anticuerpos anti-ADN (%) | 163 (55,6) | 37 (68,5) | 27 (44,3) | 29 (46,8) | 35 (57,4) | 35 (63,6) | 0,035 |
| Anticuerpos anti-Sm (%) | 48 (16,4) | 9 (16,7) | 8 (13,1) | 5 (8,1) | 13 (21,3) | 13 (23,6) | 0,147 | |
| Anticuerpos anti-Ro (%) | 105 (35,8) | 16 (29,6) | 20 (32,8) | 19 (30,6) | 28 (45,9) | 22 (40) | 0,292 | |
| Anticuerpos anti-La (%) | 37 (12,6) | 5 (9,3) | 7 (11,5) | 10 (16,1) | 6 (9,8) | 9 (16,4) | 0,657 | |
| Anticuerpos anti-RNAP (%) | 58 (19,8) | 6 (11,1) | 17 (27,9) | 10 (16,1) | 10 (16,4) | 15 (27,3) | 0,092 | |
| Anticuerpos anticardiolipínicos (%) | 70 (23,9) | 16 (29,6) | 15 (24,6) | 13 (21) | 10 (16,4) | 16 (29,1) | 0,409 | |
| Anticoagulante lúpico (%) | 55 (18,8) | 9 (16,7) | 12 (19,7) | 10 (16,1) | 10 (16,4) | 14 (25,5) | 0,684 | |
| Anticuerpos anti-β2GP1 (β2-glucoproteína 1)* (%) | 7 (4,9) | 0 (0) | 3 (8,8) | 1 (3) | 3 (12) | 0 (0) | 0,148 | |
| Hipocomplementemia (%) | 165 (56,3) | 24 (44,4) | 35 (57,4) | 35 (56,5) | 37 (60,7) | 34 (61,8) | 0,374 | |
| Actividad de la enfermedad | SLEDAI-2K, mediana (intervalo intercuartílico) | 6 (4-10) | 5 (4-12) | 5 (3,5-10) | 5,5 (4-8) | 7 (4-11) | 6 (2-10) | 0,395 |
| Daño acumulado | Daño cardiovascular (%) | 2 (0,7) | 1 (1,9) | 0 (0) | 1 (1,6) | 0 (0) | 0 (0) | 0,500 |
| Factores de riesgo cardiovascular | Hipertensión arterial (%) | 37 (12,6) | 6 (11,1) | 6 (9,8) | 9 (14,5) | 7 (11,5) | 9 (16,4) | 0,832 |
| Diabetes mellitus (%) | 8 (2,7) | 0 (0) | 2 (3,3) | 3 (4,8) | 2 (3,3) | 1 (1,8) | 0,658 | |
| Tabaquismo (%) | 69 (23,5) | 14 (25,9) | 13 (21,3) | 13 (21) | 13 (21,3) | 16 (29,1) | 0,800 | |
| Dislipidemia (%) | 62 (21,2) | 17 (31,5) | 15 (24,6) | 9 (14,5) | 7 (11,5) | 14 (25,5) | 0,048 | |
| Número de factores de riesgo cardiovascular, mediana (intervalo intercuartílico) | 0 (0-1) | 1 (0-1) | 0 (0-1) | 0 (0-1) | 0 (0-1) | 1 (0-1) | 0,168 | |
| Tratamientos recibidos | Dosis acumulada de prednisona, mediana (intervalo intercuartílico) | 1.545 (0-3.450) | 1.849 (399-4.481) | 1.350 (0-2.492) | 1.743 (338-3.159) | 1.800 (0-3.375) | 1.430 (630-3.600) | 0,489 |
| Pulsos de metilprednisolona (%) | 63 (21,5) | 11 (20,4) | 9 (14,8) | 16 (25,8) | 11 (18) | 16 (29,1) | 0,325 | |
| Meses con hidroxicloroquina, mediana (intervalo intercuartílico) | 12 (0-12) | 11,5 (0-12) | 12 (0-12) | 11 (0-12) | 12 (0-12) | 12 (0-12) | 0,604 | |
| Metotrexato (%) | 18 (6,1) | 2 (3,7) | 3 (4,9) | 5 (8,1) | 1 (1,6) | 7 (12,7) | 0,140 | |
| Azatioprina (%) | 31 (10,6) | 7 (13) | 3 (4,9) | 7 (11,3) | 8 (13,1) | 6 (10,9) | 0,592 | |
| Micofenolato mofetilo (%) | 14 (4,8) | 2 (3,7) | 2 (3,3) | 3 (4,8) | 3 (4,9) | 4 (7,3) | 0,899 | |
| Ciclosporina (%) | 1 (0,3) | 0 (0) | 0 (0) | 0 (0) | 0 (0) | 1 (1,8) | 0,370 | |
| Ciclofosfamida (%) | 32 (10,9) | 8 (14,8) | 5 (8,2) | 5 (8,1) | 5 (8,2) | 9 (16,4) | 0,418 | |
| Suplementos de vitamina D (%) | 114 (38,9) | 17 (31,5) | 25 (41) | 24 (38,7) | 19 (31,1) | 29 (52,7) | 0,120 | |
| Bisfosfonatos (%) | 16 (5,4) | 5 (9,2) | 4 (6,6) | 4 (6,5) | 1 (1,6) | 2 (3,6) | 0,389 | |
| Ácido acetilsalicílico (%) | 75 (25,6) | 15 (27,8) | 21 (34,4) | 14 (22,6) | 12 (19,7) | 13 (23,6) | 0,388 | |
| Estatinas (%) | 21 (7,1) | 5 (9,2) | 5 (8,2) | 3 (4,8) | 4 (6,6) | 4 (7,3) | 0,896 | |
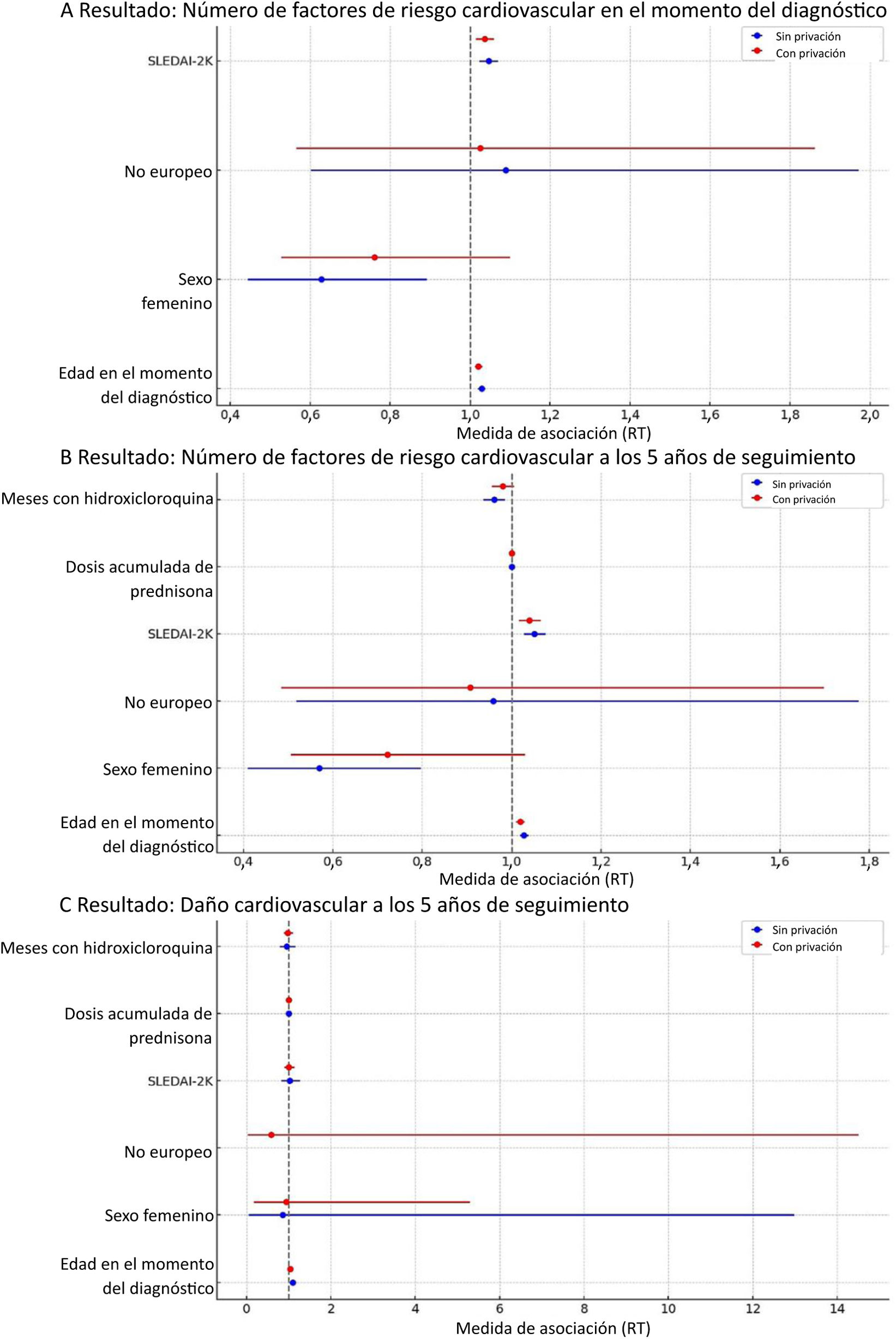
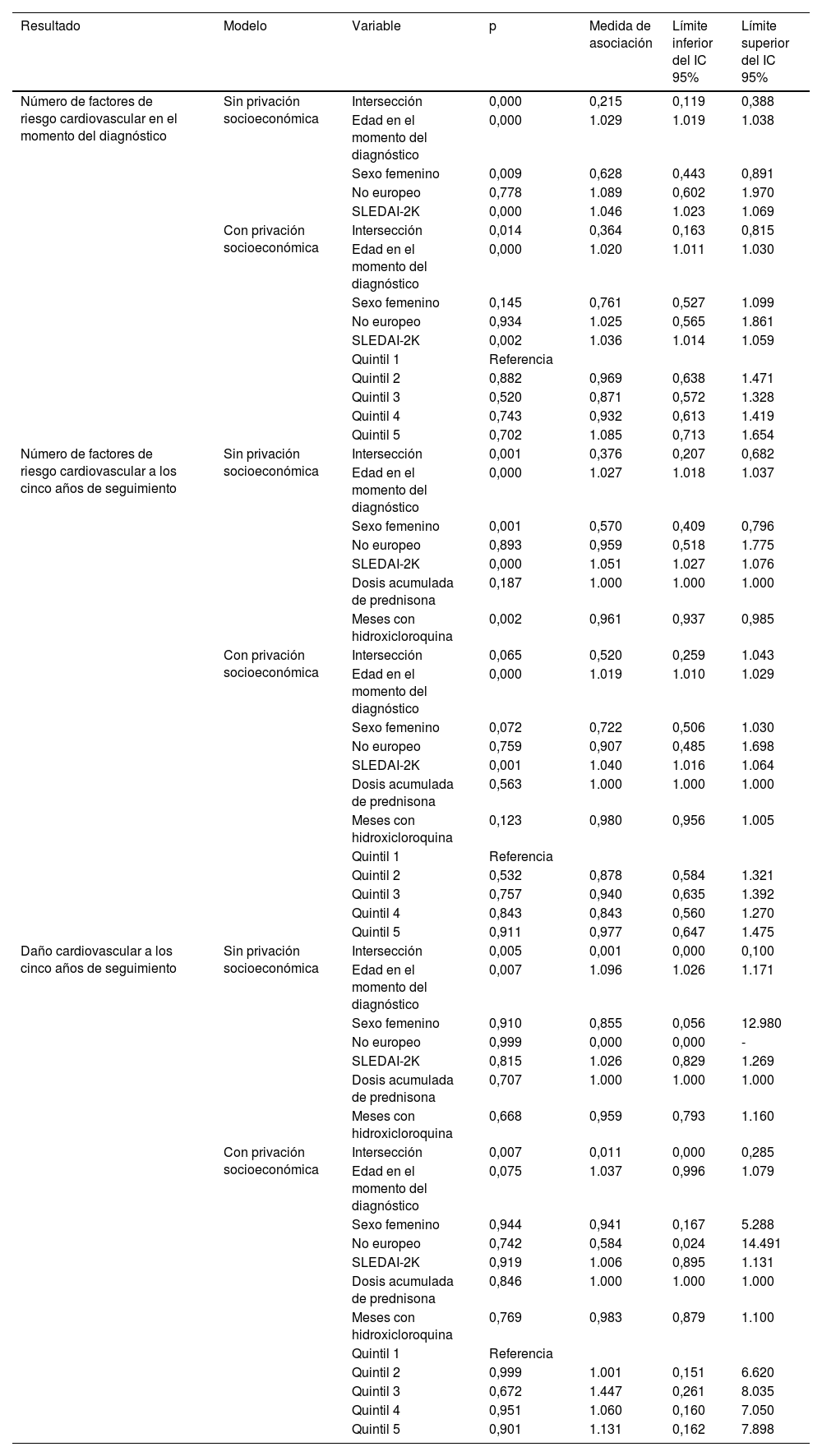
En la figura 1 se presentan los resultados de los modelos lineales mixtos generalizados multinivel. Los estadísticos de dispersión indicaron la ausencia de una sobredispersión relevante; no obstante, se utilizaron errores estándar sólidos como estrategia conservadora y no se vieron alteradas las inferencias. El análisis indicó que no existe una asociación significativa entre la privación socioeconómica y el número de factores de riesgo cardiovascular en el momento del diagnóstico ni a los cinco años. En concreto, la RT correspondiente al número de factores de riesgo cardiovascular en el momento del diagnóstico entre el quintil de máxima privación (Q5) y el quintil más favorable (Q1) fue de 1.085 (IC 95%: 0,713-1.654, p=0,702). De manera análoga, a los cinco años de seguimiento, la RT entre Q5 y Q1 fue de 0,977 (IC 95%: 0,647-1.475, p=0,911).
Privación socioeconómica y resultados cardiovasculares en pacientes con LES: resultados de los modelos mixtos lineales generalizados multinivel.
En las figuras 1A y 1B se muestran las razones de tasas (razones de tasas de incidencia) derivadas de los modelos de Poisson (con función de enlace logarítmica) correspondientes al recuento de factores de riesgo cardiovascular. En la figura 1C se muestran las razones de posibilidades derivadas de los modelos logísticos correspondientes al daño cardiovascular a los cinco años.
Además, no se observó una asociación significativa entre la privación socioeconómica y el daño cardiovascular a los cinco años. La RP de daño cardiovascular a los cinco años entre Q5 y Q1 fue de 1.131 (IC 95%: 0,162-7.898, p=0,901). El daño cardiovascular en el momento del diagnóstico no se evaluó por su incidencia en tan solo dos pacientes.
Debido al bajo número de pacientes varones y no europeos, no se realizaron análisis estratificados según estas categorías. En la tabla 2 se presentan los resultados detallados de los modelos multifactoriales.
Análisis multifactorial de los factores de riesgo cardiovascular y el daño cardiovascular en pacientes con LES
| Resultado | Modelo | Variable | p | Medida de asociación | Límite inferior del IC 95% | Límite superior del IC 95% |
|---|---|---|---|---|---|---|
| Número de factores de riesgo cardiovascular en el momento del diagnóstico | Sin privación socioeconómica | Intersección | 0,000 | 0,215 | 0,119 | 0,388 |
| Edad en el momento del diagnóstico | 0,000 | 1.029 | 1.019 | 1.038 | ||
| Sexo femenino | 0,009 | 0,628 | 0,443 | 0,891 | ||
| No europeo | 0,778 | 1.089 | 0,602 | 1.970 | ||
| SLEDAI-2K | 0,000 | 1.046 | 1.023 | 1.069 | ||
| Con privación socioeconómica | Intersección | 0,014 | 0,364 | 0,163 | 0,815 | |
| Edad en el momento del diagnóstico | 0,000 | 1.020 | 1.011 | 1.030 | ||
| Sexo femenino | 0,145 | 0,761 | 0,527 | 1.099 | ||
| No europeo | 0,934 | 1.025 | 0,565 | 1.861 | ||
| SLEDAI-2K | 0,002 | 1.036 | 1.014 | 1.059 | ||
| Quintil 1 | Referencia | |||||
| Quintil 2 | 0,882 | 0,969 | 0,638 | 1.471 | ||
| Quintil 3 | 0,520 | 0,871 | 0,572 | 1.328 | ||
| Quintil 4 | 0,743 | 0,932 | 0,613 | 1.419 | ||
| Quintil 5 | 0,702 | 1.085 | 0,713 | 1.654 | ||
| Número de factores de riesgo cardiovascular a los cinco años de seguimiento | Sin privación socioeconómica | Intersección | 0,001 | 0,376 | 0,207 | 0,682 |
| Edad en el momento del diagnóstico | 0,000 | 1.027 | 1.018 | 1.037 | ||
| Sexo femenino | 0,001 | 0,570 | 0,409 | 0,796 | ||
| No europeo | 0,893 | 0,959 | 0,518 | 1.775 | ||
| SLEDAI-2K | 0,000 | 1.051 | 1.027 | 1.076 | ||
| Dosis acumulada de prednisona | 0,187 | 1.000 | 1.000 | 1.000 | ||
| Meses con hidroxicloroquina | 0,002 | 0,961 | 0,937 | 0,985 | ||
| Con privación socioeconómica | Intersección | 0,065 | 0,520 | 0,259 | 1.043 | |
| Edad en el momento del diagnóstico | 0,000 | 1.019 | 1.010 | 1.029 | ||
| Sexo femenino | 0,072 | 0,722 | 0,506 | 1.030 | ||
| No europeo | 0,759 | 0,907 | 0,485 | 1.698 | ||
| SLEDAI-2K | 0,001 | 1.040 | 1.016 | 1.064 | ||
| Dosis acumulada de prednisona | 0,563 | 1.000 | 1.000 | 1.000 | ||
| Meses con hidroxicloroquina | 0,123 | 0,980 | 0,956 | 1.005 | ||
| Quintil 1 | Referencia | |||||
| Quintil 2 | 0,532 | 0,878 | 0,584 | 1.321 | ||
| Quintil 3 | 0,757 | 0,940 | 0,635 | 1.392 | ||
| Quintil 4 | 0,843 | 0,843 | 0,560 | 1.270 | ||
| Quintil 5 | 0,911 | 0,977 | 0,647 | 1.475 | ||
| Daño cardiovascular a los cinco años de seguimiento | Sin privación socioeconómica | Intersección | 0,005 | 0,001 | 0,000 | 0,100 |
| Edad en el momento del diagnóstico | 0,007 | 1.096 | 1.026 | 1.171 | ||
| Sexo femenino | 0,910 | 0,855 | 0,056 | 12.980 | ||
| No europeo | 0,999 | 0,000 | 0,000 | - | ||
| SLEDAI-2K | 0,815 | 1.026 | 0,829 | 1.269 | ||
| Dosis acumulada de prednisona | 0,707 | 1.000 | 1.000 | 1.000 | ||
| Meses con hidroxicloroquina | 0,668 | 0,959 | 0,793 | 1.160 | ||
| Con privación socioeconómica | Intersección | 0,007 | 0,011 | 0,000 | 0,285 | |
| Edad en el momento del diagnóstico | 0,075 | 1.037 | 0,996 | 1.079 | ||
| Sexo femenino | 0,944 | 0,941 | 0,167 | 5.288 | ||
| No europeo | 0,742 | 0,584 | 0,024 | 14.491 | ||
| SLEDAI-2K | 0,919 | 1.006 | 0,895 | 1.131 | ||
| Dosis acumulada de prednisona | 0,846 | 1.000 | 1.000 | 1.000 | ||
| Meses con hidroxicloroquina | 0,769 | 0,983 | 0,879 | 1.100 | ||
| Quintil 1 | Referencia | |||||
| Quintil 2 | 0,999 | 1.001 | 0,151 | 6.620 | ||
| Quintil 3 | 0,672 | 1.447 | 0,261 | 8.035 | ||
| Quintil 4 | 0,951 | 1.060 | 0,160 | 7.050 | ||
| Quintil 5 | 0,901 | 1.131 | 0,162 | 7.898 |
SLEDAI-2K: índice de actividad del LES.
El objetivo de este estudio consistía en investigar la influencia de la privación socioeconómica en el riesgo y el daño cardiovasculares en pacientes con LES de la cohorte Lupus-Cruces del País Vasco, España. Mediante el examen de una cohorte con acceso gratuito y universal a la atención primaria y especializada se trató de determinar si las asociaciones perfectamente documentadas entre privación socioeconómica y resultados de salud adversos persisten en un entorno en el que la accesibilidad a la asistencia sanitaria no constituye un factor limitante.
Los resultados indican que no existen asociaciones significativas entre la privación socioeconómica y el número de factores de riesgo cardiovascular en el momento del diagnóstico ni a los cinco años. Además, no hubo una asociación significativa entre la privación socioeconómica y el daño cardiovascular a los cinco años. Resulta interesante señalar que las variables significativas incluidas en nuestros modelos fueron la edad en el momento del diagnóstico y la puntuación SLEDAI-2K, que mostraron una asociación sistemática con los factores de riesgo cardiovascular tanto en el momento del diagnóstico como a los cinco años de seguimiento. Este hecho pone de relieve la importancia esencial de la actividad de la enfermedad y la edad en la salud cardiovascular de los pacientes con LES3,14.
La ausencia de una asociación significativa entre la privación socioeconómica y el riesgo y el daño cardiovasculares es coherente con la hipótesis de que el sistema sanitario integral y equitativo del País Vasco podría atenuar los efectos de las disparidades socioeconómicas4,8; sin embargo, no puede inferirse una relación de causalidad y persiste la posibilidad de explicaciones alternativas (factores de confusión residuales, potencia estadística limitada). Es probable que el acceso universal a la asistencia sanitaria reduzca las barreras para recibir una atención médica oportuna y adecuada, lo que conlleva que los diferentes grupos socioeconómicos se encuentren en igualdad de condiciones4. Esto contrasta claramente con los resultados de estudios realizados en regiones con sistemas sanitarios menos equitativos, como Estados Unidos, donde la privación socioeconómica agrava significativamente las disparidades en materia de salud2,5–7.
Otro factor que quizá haya influido en nuestros resultados es que el índice socioeconómico B-SDI podría identificar la privación de manera diferente a los índices empleados en otros estudios15. Es posible que los componentes específicos de este índice, como las tasas de desempleo y el nivel educativo alcanzado, no influyan directamente en los resultados de salud del mismo modo en distintas regiones10. Además, el tamaño relativamente pequeño de la muestra y la posible homogeneidad dentro de la población vasca podrían haber limitado la variabilidad necesaria para detectar diferencias significativas.
Nuestro estudio se beneficia de varios puntos fuertes metodológicos que incrementan la credibilidad y trascendencia de sus resultados. En primer lugar, el diseño longitudinal permitió registrar la evolución del riesgo y el daño cardiovasculares a lo largo del tiempo, ofreciendo así una visión dinámica de la progresión de la enfermedad en los pacientes con LES. El uso del índice B-SDI10, adaptado al entorno específico del País Vasco, permitió medir el nivel socioeconómico con precisión, reflejando las condiciones sociales y económicas locales con mayor exactitud que otros índices más generales16. Además, la incorporación de modelos lineales mixtos generalizados multinivel facilitó un análisis sólido al tener en cuenta la estructura jerárquica de los datos y hacer un ajuste respecto a variables tanto individuales como contextuales. Esta estrategia integral garantizó que se pudiera aislar el impacto de la privación socioeconómica en los resultados cardiovasculares teniendo en cuenta diversos factores clínicos y demográficos de interés. Por último, el entorno de nuestro estudio dentro de un sistema sanitario universal ofrece perspectivas únicas sobre el modo en que puede influir un acceso equitativo a la asistencia sanitaria en los resultados de salud, lo que añade una valiosa dimensión a la bibliografía existente sobre las disparidades en materia de salud4,8,16.
Sin embargo, nuestro estudio también adolece de ciertas limitaciones. Se trató de una cohorte fija consecutiva sin un cálculo a priori del tamaño de la muestra; por consiguiente, los análisis se basan en la precisión y el estudio contó con una potencia estadística insuficiente para detectar efectos pequeños o moderados, tal y como reflejan los amplios intervalos de confianza. La potencia estadística fue especialmente limitada en lo que respecta a subgrupos clave (p. ej., varones o migrantes) y a estratos de privación más específicos, lo que restringe la posibilidad de generalización. El IMC no se registró sistemáticamente y no pudo obtenerse de forma fiable; su omisión podría alterar las estimaciones, por lo que en futuros estudios deberían incluirse medidas de la adiposidad. La exposición socioeconómica se midió con el índice B-SDI, un indicador combinado a nivel de área que incluye la «renta de garantía de ingresos», pero no los ingresos individuales o del hogar (ni el nivel educativo personal o la profesión); por tanto, es posible un efecto de confusión residual del nivel socioeconómico y una clasificación errónea de la exposición no diferencial (probablemente con un sesgo hacia resultados nulos). La edad relativamente joven de la cohorte deparó pocos episodios de daño cardiovascular durante cinco años; los resultados de episodios se complementaron con un recuento de factores de riesgo cardiovascular para identificar una carga de riesgo más temprana, aunque es posible que no se detecten asociaciones modestas. Por último, el diseño observacional impide una inferencia causal; se encuentra justificada la realización de más investigaciones en cohortes multicéntricas más amplias con un seguimiento más prolongado, con más dimensiones del nivel socioeconómico a nivel individual y en sistemas sanitarios con diferentes modelos de financiación6.
Los resultados de este estudio tienen importantes consecuencias para la práctica clínica y la salud pública. Indican la posibilidad de que, en regiones con una cobertura sanitaria universal, la privación socioeconómica no sea un determinante primordial de los resultados cardiovasculares en pacientes con LES. Esto pone de relieve el potencial de los sistemas sanitarios integrales para atenuar las disparidades en materia de salud y mejorar los resultados en poblaciones desfavorecidas, reforzando el papel de los sistemas sanitarios universales públicos en la construcción de sociedades más avanzadas y justas, en un momento en el que la prestación sanitaria se considera un privilegio y una oportunidad de negocio en muchas partes del mundo4,8,16.
En conclusión, en nuestra cohorte atendida en un sistema sanitario universal, la privación socioeconómica no se asoció a factores de riesgo cardiovascular ni a daño cardiovascular durante cinco años. Estas observaciones descriptivas no confirman la existencia de una relación de causalidad, pero son coherentes con la hipótesis de que el acceso universal podría atenuar los gradientes socioeconómicos. Se necesitan más investigaciones en cohortes multicéntricas más amplias y en otros entornos de sistemas sanitarios.
FinanciaciónG. Ruiz-Irastorza ha recibido financiación del Departamento de Educación del Gobierno Vasco, beca de investigación IT 1512-22. H. Hernández-Negrín ha recibido financiación de la Consejería de Transformación Económica, Industria, Conocimiento y Universidades, Junta de Andalucía-Sevilla (España), beca de investigación PREDOC-00826.
Aprobación éticaEste estudio se llevó a cabo siguiendo las directrices de la Declaración de Helsinki y fue aprobado por el Comité de Ética de la Investigación con medicamentos del Hospital Universitario Cruces (España). Código del Comité de Ética: E08/35.
Consentimiento informadoSe obtuvo el consentimiento informado de todos los sujetos que participaron en el estudio.
Conflicto de interesesLos autores declaran que carecen de conflictos de intereses.
Disponibilidad de datosLos conjuntos de datos generados durante el presente estudio no son de acceso público debido a restricciones éticas o de privacidad, pero pueden solicitarse por motivos razonables al autor por correspondencia.
Agradecemos el apoyo de ADELES Gipuzkoa y la Asociación de Lupus y Autoinmunes de Castilla-La Mancha. Manifestamos nuestro agradecimiento al Dr. Carlos Saiz-Hernando por su ayuda para obtener el Índice de privación socioeconómica de nuestros pacientes de la unidad Lupus-Cruces.