La hipertensión pulmonar (HP) es una complicación frecuente en insuficiencia cardiaca (IC). Sin embargo, su impacto no está bien establecido en insuficiencia cardiaca con fracción de eyección preservada (ICFEP). El objetivo principal del estudio es conocer el valor pronóstico de la HP en pacientes hospitalizados por ICFEP.
Pacientes y métodosEstudio observacional y prospectivo de pacientes hospitalizados por ICFEP (fracción de eyección del ventrículo izquierdo [FEVI] >45%). Se definió HP por una presión arterial sistólica pulmonar (PASP) >35mmHg medido por el gradiente de regurgitación tricuspidea añadido a la presión auricular. La variable resultado fue un evento compuesto de mortalidad total y/o ingreso hospitalario por IC durante un seguimiento de 1 año. Para valorar diferencias en el seguimiento se realizó una curva de Kaplan-Meier y posteriormente se estimó riesgo ajustado mediante una regresión de Cox.
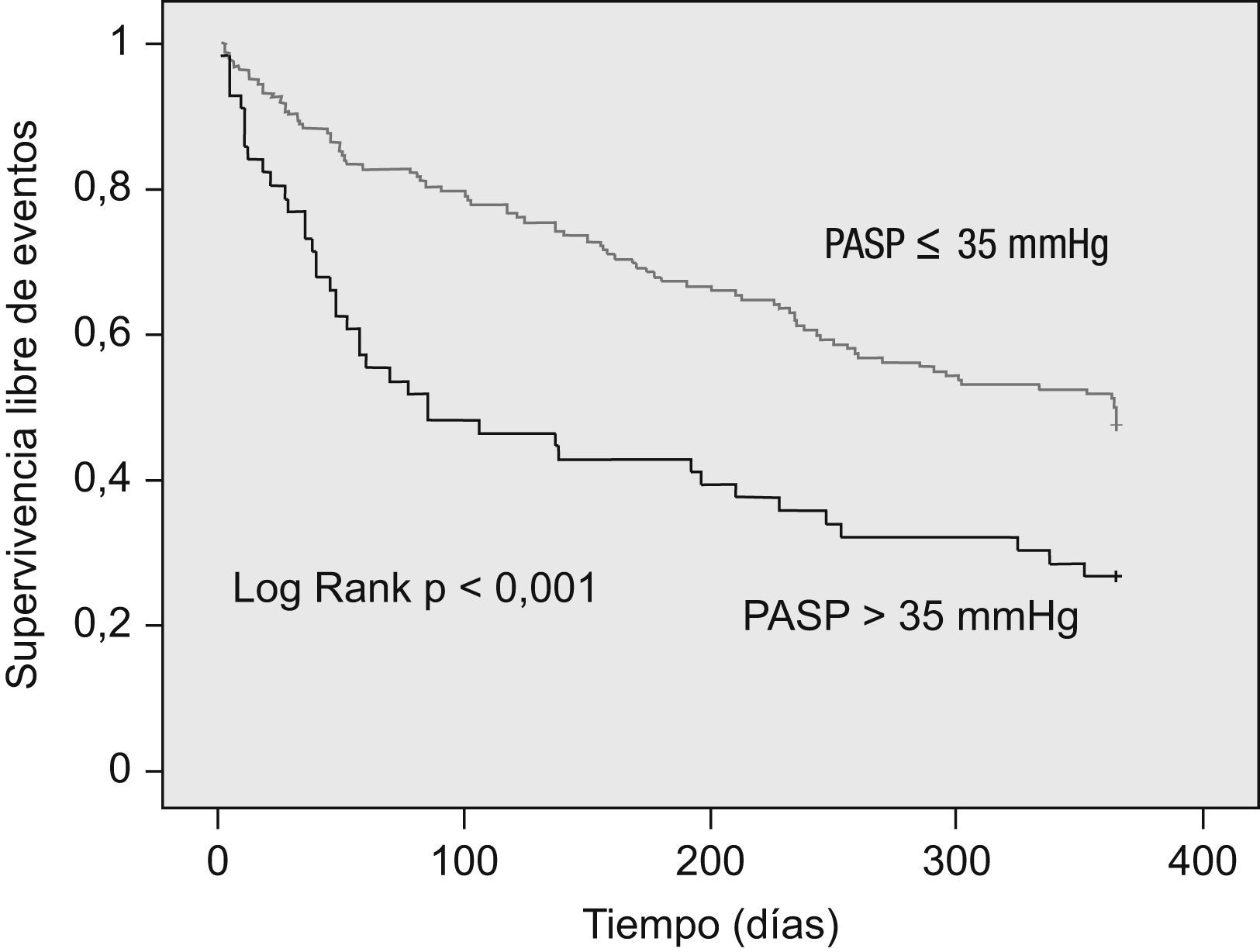
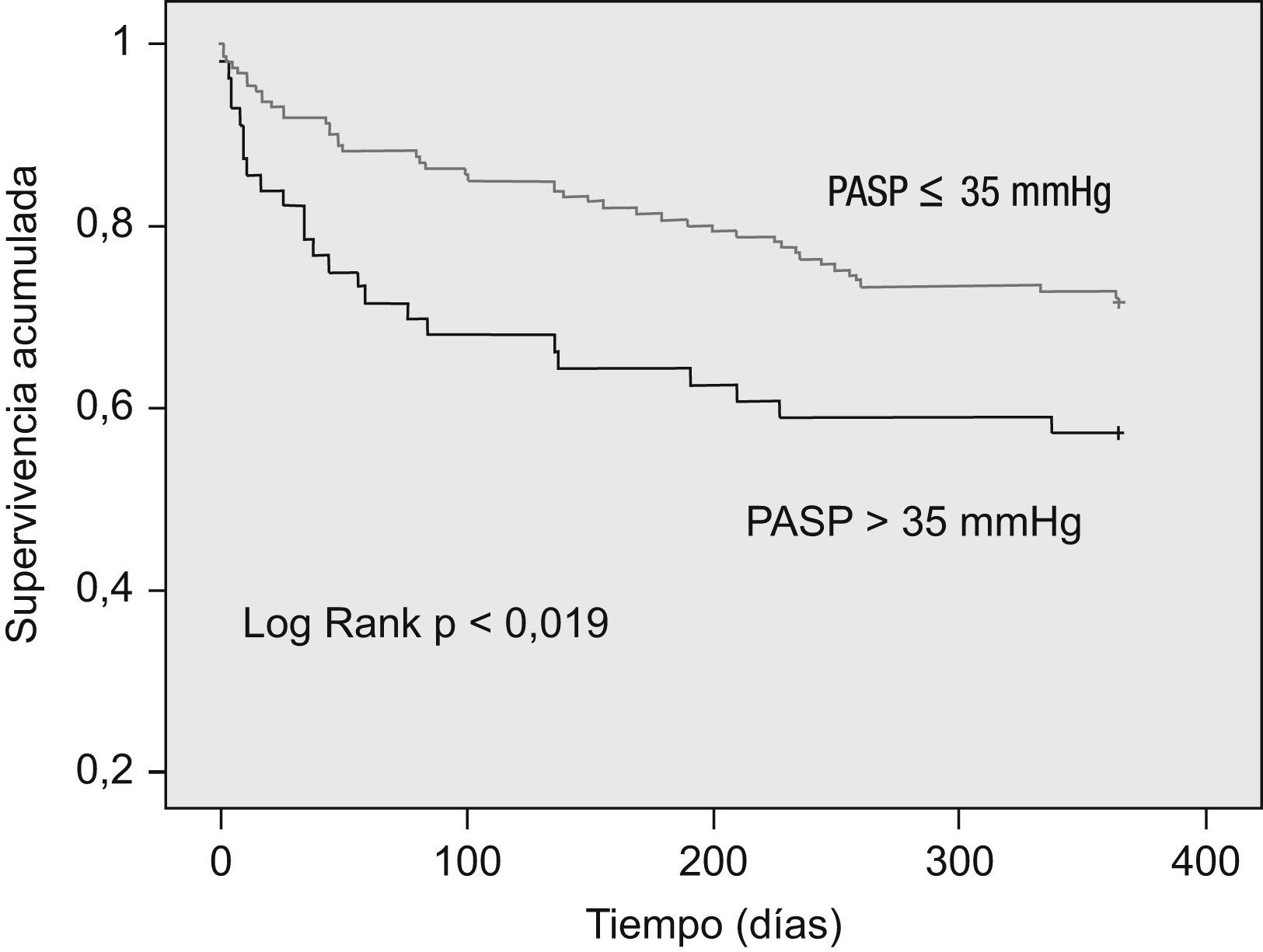
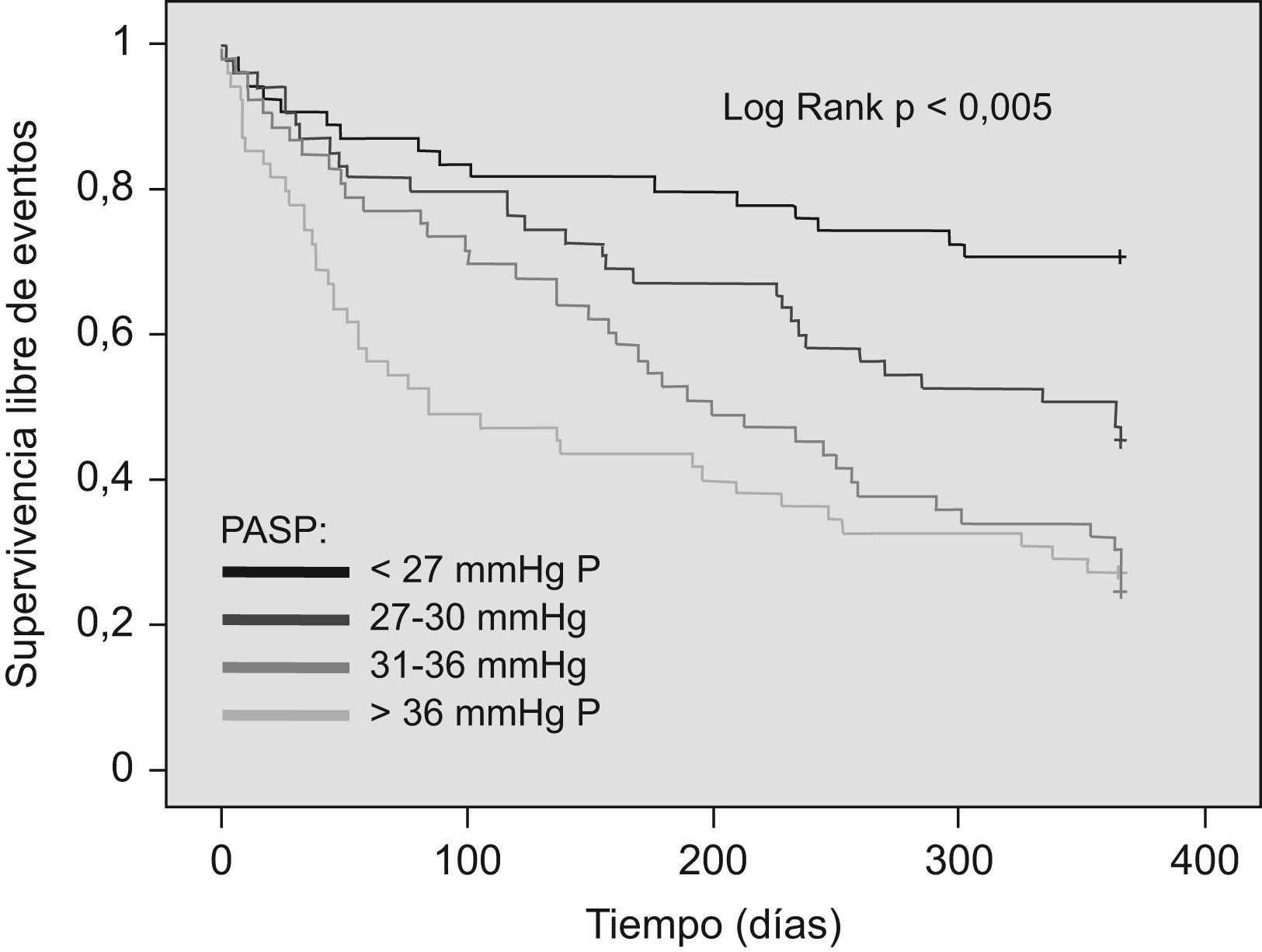
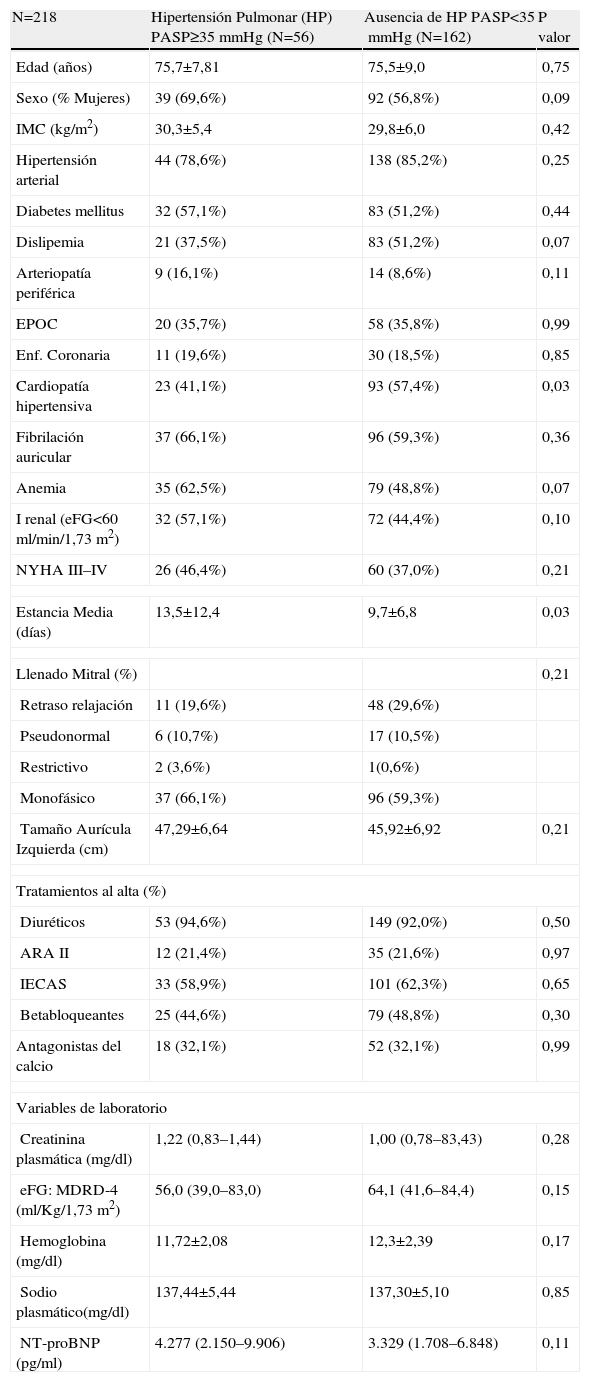
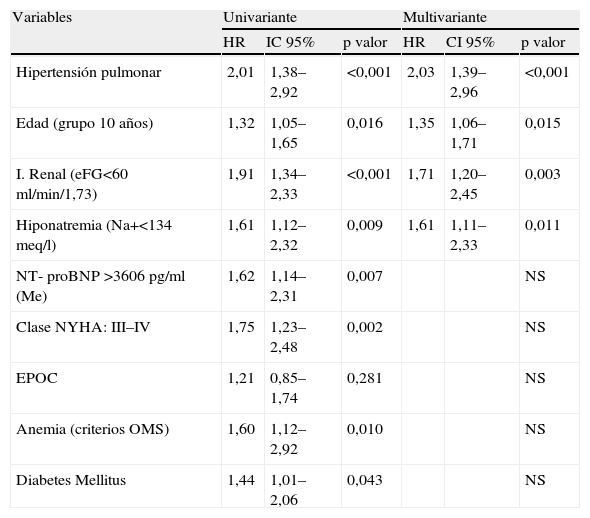
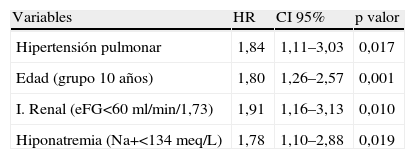
ResultadosUn total de 218 pacientes completaron el periodo de seguimiento, de los que 56 (26,7%) tenían una PASP>35mmHg. La incidencia del evento combinado fue en 126 pacientes (57,8%) y la mortalidad en 70 pacientes (32,1%). El estudio de supervivencia mostró diferencias pronósticas en el grupo de HP tanto para la variable resultado combinada (Log Rank <0,001) como para la mortalidad total (log Rank 0,019). El riesgo ajustado para los pacientes con HP fue de 2,03 (IC 95%: 1,39–2,96; p<0,001) para el evento combinado y de 1,84 (IC 95%: 1,11–3,03; p=0,017) para la mortalidad total.
ConclusionesLa hipertensión pulmonar (PASP >35mmHg) medida por métodos no invasivos es un marcador robusto e independiente de mal pronóstico en pacientes hospitalizados por IC con fracción eyección preservada o ligeramente deprimida.
Pulmonary hypertension (PH) is a frequent complication in heart failure (HF). However, its impact factor in heart failure with preserved ejection fraction (HFPEF) is not well-known. This study has aimed to identify the prognostic value of PH in hospitalized patients with HFPEF.
Material and MethodsAn observational and prospective trial of patients admitted due to HFPEF (LVEF >45%). Pulmonary hypertension was defined by Pulmonary artery systolic pressure (PASP) >35mm Hg measured by the tricuspid regurgitation velocity plus atrial pressure. The primary endpoint was all-cause mortality and/or readmissions during 1-year follow-up. Kaplan-Meier survival curves and Cox regression were performed to identify adjusted hazard ratios (HR).
ResultsA total of 218 patients completed the follow-up period, 56 patients (32.2%) had PASP >35mm Hg. Primary endpoint was observed in 126 patients (57.8%) and 70 patients (32.2%) died. Kaplan-Meier survival curves showed increased significantly all-cause mortality and/or readmission in patients with PH (Log Rank <0.001) and mortality (Log Rank 0.019). Patients with PH were an increased adjusted risk for primary endpoint, HR 2.03 (CI 95%: 1.39–2.96; p<0.001) and all-cause mortality, HR 1.84 (CI 95%: 1.11–3.03; p=0.017).
ConclusionsPulmonary hypertension (PASP >35mm Hg) measured by non-invasive methods is a strong and independent predictor of an unfavorable outcome in patients hospitalized due to heart failure and normal or only mildly reduced ejection fraction.
Artículo
Diríjase desde aquí a la web de la >>>FESEMI<<< e inicie sesión mediante el formulario que se encuentra en la barra superior, pulsando sobre el candado.

Una vez autentificado, en la misma web de FESEMI, en el menú superior, elija la opción deseada.

>>>FESEMI<<<