1695 - VALIDACIÓN EXTERNA DEL SCORE EPICTER PARA PREDECIR MORTALIDAD A LOS 6 MESES EN PACIENTES INGRESADOS POR INSUFICIENCIA CARDIACA
1Medicina Interna, Hospital Virgen Macarena, Sevilla, España. 2Medicina Interna, Hospital Universitario 12 de Octubre, Madrid, España. 3Medicina Interna, Complejo Hospitalario de Soria, Soria, España. 4Medicina Interna, Hospital de Getafe, Getafe, España. 5Medicina Interna, Hospital Sanitas La Moraleja, Madrid, España. 6Medicina Interna, Hospital Infanta Sofía de San Sebastián de los Reyes, Madrid, España. 7Medicina Interna, Hospital Puerta del Hierro-Majadahonda, Madrid, España. 8Medicina Interna, Hospital Severo Ochoa, Leganés, Madrid, España. 9Medicina Interna, Hospital Valdepeñas, Ciudad Real, España. 10Medicina Interna, Hospital de Denia, Alicante, España. 11Medicina Interna, Hospital Universitario Morales Meseguer, Murcia, España. 12Medicina Interna, Hospital Universitario Bellvitge, L'Hospitalet de Llobregat, España.
Objetivos: Llevar a cabo una validación externa del Score EPICTER, que predice mortalidad por cualquier causa a los 6 meses en pacientes ingresados por insuficiencia cardíaca (IC).
Métodos: Para la validación externa, se usaron todos los pacientes del estudio PREFICTER que tenían datos de seguimiento a los 6 meses. Los pacientes se clasificaron según el Score EPICTER (fig. 1) en grupos de bajo (0-3 puntos), moderado (4-9), alto (10-17) y muy alto (17-25) riesgo de mortalidad a los 6 meses. La discriminación y calibración de esta escala se determinó mediante curvas ROC y la prueba de Hosmer-Lemeshow respectivamente.
Resultados: Un total de 884 pacientes de la cohorte PREFICTER reclutados en 60 hospitales españoles se utilizaron como cohorte de validación. Los pacientes se incluyeron durante un ingreso por IC y fueron seguidos durante 6 meses. Los pacientes de ambas cohortes tenían edad avanzada e importante comorbilidad (tabla 1). La mortalidad a los 6 meses fue 26,1% en la cohorte de derivación (EPICTER) y 22,9% en la de validación (PREFICTER). La capacidad de discriminación en la cohorte de validación fue ligeramente inferior en la cohorte de validación (0,70 (IC95% 0,66-0,74)) comparada con la de la de derivación. En la figura 2 puede verse la supervivencia a los 6 meses según grupos de riesgo en la cohorte PREFICTER. El test de Hosmer-Lemeshow tuvo un resultado de 0,840, indicando buena calibración (tabla 2).
|
Tabla 1 |
||
|
Cohorte de derivación (n = 1.709) |
Cohorte de validación (n = 884) |
|
|
Edad, años |
78,6 ± 10,9 |
83,2 ± 8,5 |
|
menor de 75 años |
503 (29,4) |
133 (15,0) |
|
75-84 años |
644 (37,7) |
294 (33,3) |
|
≥ 85 años |
562 (32,9) |
457 (51,7) |
|
Mujeres (%) |
874 (51,1) |
476 (53,8) |
|
IAM previo (%) |
553 (32,9) |
208 (23,5) |
|
Insuficiencia cardiaca previa (%) |
1.223 (72,5) |
884 (100) |
|
Diabetes mellitus |
793 (46,6) |
395 (44,7) |
|
Hipertensión arterial |
1465 (86,0) |
782 (88,5) |
|
EPOC |
434 (25,9) |
245 (27,7) |
|
Enfermedad cerebrovascular |
354 (21,1) |
158 (17,9) |
|
Arteriopatía periférica |
285 (17,4) |
135 (15,3) |
|
Anemia |
844 (49,9) |
534 (60,4) |
|
Enfermedad renal crónica |
809 (47,9) |
531 (60,1) |
|
Cáncer |
255 (15,1) |
129 (14,6) |
|
Deterioro cognitivo |
327 (19,6) |
89 (10,1) |
|
Fibrilación auricular/flúter |
978 (57,7) |
630 (71,3) |
|
FEVI menor de 40% |
400 (25,3) |
148 (16,9) |
|
Clase funcional NYHA III-IV |
391 (23,3) |
423 (47,9) |
|
Supervivencia estimada menor de 6 meses |
645 (39,0) |
302 (34,2) |
|
El paciente acepta manejo paliativo |
522 (34,3) |
551 (62,3) |
|
Mortalidad a los 6 meses |
446 (26,1) |
202 (22,9) |
|
Los datos cualitativos se presentan como frecuencias y porcentajes, n (%). Los datos cuantitativos se presentan como media (desviación estándar). IAM: infarto agudo de miocardio; EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo, NYHA: New York Heart Association. |
|
Tabla 2 |
||||||||
|
Score EPICTER 4 grupos |
Cohorte de derivación EPICTER |
Cohorte de validación PREFICTER |
||||||
|
n |
Mortalidad, n (%) |
OR (IC95%) |
p |
n |
Mortalidad, n (%) |
OR (IC95%) |
p |
|
|
0-3 |
352 |
20 (5,68) |
Ref. |
- |
97 |
4 (2,0) |
Ref. |
- |
|
4-9 |
450 |
80 (17,78) |
3,59 (2,15-5,99) |
< 0,0001 |
244 |
27 (13,4) |
2,89 (0,98-8,50) |
0,053 |
|
10-16 |
399 |
140 (35,09) |
8,97 (5,46-14,73) |
< 0,0001 |
356 |
91 (45,0) |
7,98 (2,85-22,34) |
< 0,0001 |
|
17-25 |
249 |
134 (53,82) |
19,34 (11,55-32,39) |
< 0,0001 |
187 |
80 (39,6) |
17,38 (6,13-49,27) |
< 0,0001 |
|
AUC (IC95%) |
0,74 (0,71 - 0,77) |
0,70 (0,66 - 0,74) |
||||||
|
OR: odds ratio; IC: Intervalo de confianza; AUC: área bajo la curva ROC; Ref.: grupo de referencia. |
||||||||

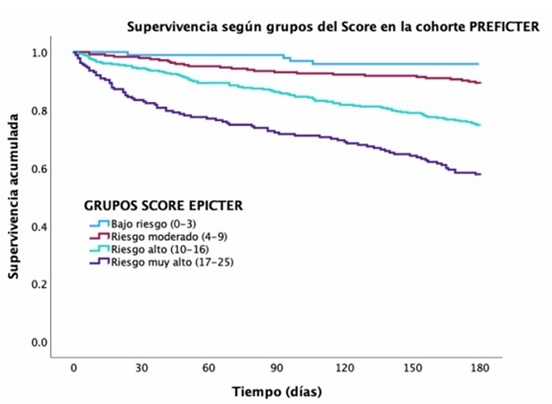
Discusión: El score EPICTER, desarrollado con la cohorte del mismo nombre, predice mortalidad a los 6 meses mediante 7 variables que se relacionaron independientemente con mortalidad. En este trabajo, lo hemos validado en una cohorte similar a la de su desarrollo, paso previo necesario para usar el score en práctica clínica. La discriminación que el score aportó en una población distinta fue moderada y la calibración muy buena. Aunque los scores en IC no están completamente implementados en práctica clínica real, son muy necesarios. Determinar correctamente qué pacientes tienen mayor mortalidad a corto plazo tiene un impacto directo sobre las decisiones clínicas y permite ofrecer a tiempo un enfoque paliativo, programar anticipadamente las decisiones vitales y evitar tratamientos fútiles.
Conclusiones: Los resultados de la valoración externa del score EPICTER muestran que, aunque la discriminación fue algo menor que en la cohorte original, la calibración fue excelente. Esta herramienta, sencilla y que usa variables que pueden obtenerse "a pie de cama" podría ayudar a la toma de decisiones en el manejo de pacientes pluripatológicos ingresados por IC.
Bibliografía
1. Romero-Correa M, et al. The EPICTER score: a bedside and easy tool to predict mortality at six months in acute heart failure. ESC Heart Fail. 2022;9:2348-56.







