1135 - SUPERVIVENCIA A LARGO PLAZO TRAS INGRESO POR INSUFICIENCIA CARDIACA
1Medicina Interna, Hospital Universitario de Gran Canaria Doctor Negrín, Las Palmas de Gran Canaria, España. 2Cardiología, Hospital Universitario de Gran Canaria Doctor Negrín, Las Palmas de Gran Canaria, España.
Objetivos: Determinar la supervivencia a largo plazo tras un ingreso hospitalario por descompensación de insuficiencia cardiaca (IC) y los factores de riesgo asociados.
Métodos: Estudio observacional prospectivo que incluyó pacientes ingresados por IC en los Servicios de Medicina Interna y Cardiología en los principales hospitales canarios en 2017. Se recogieron datos demográficos, clínicos, funcionales, analíticos, comorbilidades y estado vital al alta. Se realizó el seguimiento hasta la actualidad en dos servicios de Cardiología y un servicio de Medicina Interna.
Resultados: Se incluyeron 784 pacientes, 309 (39,4%) hospitalizados en Medicina Interna y 475 (60,6%) en Cardiología. La edad media fue de 74,6 (± 12) años, siendo 363 (46,3%) mujeres. Las comorbilidades más frecuentes fueron hipertensión arterial, en 637 pacientes (81,3%), diabetes mellitus en 407 (51,9%), dislipemia 498 (63,5%), fibrilación auricular 364 (46,4%) y enfermedad arterial coronaria 274 (34,9%). Al final del seguimiento, habían fallecido 529 pacientes (67,5%). La mediana de seguimiento fue de 40,9 meses y la mitad falleció antes de los 43,3 meses (3,6 años) (IC95%: 37,3 - 49,3), con una media de supervivencia de 49,3 meses (4,1 años). Se asociaron con menor supervivencia la edad avanzada (p < 0,001), peor situación funcional (Barthel < 60) y mayor clase funcional de la NYHA (p < 0,001), la hipertensión arterial, FA y enfermedad valvular (p < 0,001), diabetes mellitus (p = 0,016), enfermedad arterial periférica (p = 0,007), enfermedad arterial coronaria (p = 0,003) y menor PA diastólica (p < 0,001). También fueron factores de riesgo significativos niveles elevados de creatinina, urea y NT-proBNP elevados (p < 0,001) e hiponatremia (p = 0,002). En el análisis multivariante, los factores que se asociaron de forma independiente con una menor supervivencia fueron la edad avanzada (HR:0,93; IC95%: 0,91-0,95; p < 0,001), hipertensión arterial (HR: 0,46; IC95%: 0,25-0,83; p = 0,010), enfermedad arterial coronaria (HR:0,61; IC95%: 0,39-0,97; p = 0,037), fibrilación auricular (HR: 0,59; IC95%: 0,38-0,92; p = 0,021) y niveles elevados de urea (HR: 0,98; IC95%: 0,97-0,99; p < 0,001).
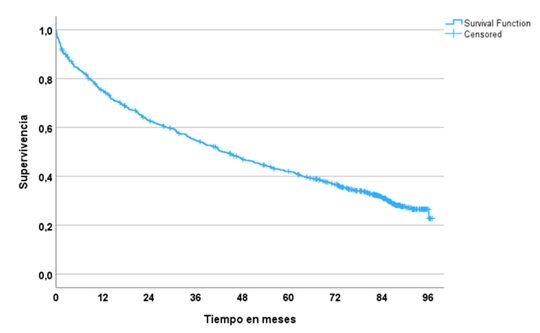
Discusión: En nuestra cohorte, dos tercios de los pacientes (67,5%) había fallecido a los 8 años, con una mediana de supervivencia de 4,1 años, cifras superiores a las descritas en otros estudios nacionales, donde la mortalidad a cinco años oscila entre el 40% y el 50%. Este mayor número de fallecimientos podría explicarse por las características de la muestra, siendo pacientes de edad avanzada y elevada comorbilidad. Los factores que se asociaron con menor supervivencia reflejan la relevancia en el pronóstico, además de la edad y el deterioro funcional, de la disfunción cardiovascular y deterioro de la función renal. Estos hallazgos subrayan la importancia de un manejo integral de los pacientes con IC, especialmente de los perfiles más vulnerables.
Conclusiones: A pesar de los avances terapéuticos, la IC se relaciona con elevada mortalidad, habiendo fallecido el 50% de los pacientes antes de los 4 años y casi dos tercios a los 8 años. Se asocian de forma independiente con menor supervivencia la edad avanzada, la hipertensión arterial, la enfermedad coronaria, fibrilación auricular y elevación de urea. Estos resultados subrayan la importancia de una valoración integral. Identificar a los pacientes con mayor riesgo justifica un seguimiento estrecho en unidades específicas de IC, que ha demostrado mejor pronóstico en estos pacientes.







