1948 - LA OTRA CARA DE LA HIPOGLUCEMIA: INFLUENCIA PRONÓSTICA DE LA VARIABILIDAD GLUCÉMICA EN PACIENTES HOSPITALIZADOS POR INSUFICIENCIA RESPIRATORIA
Complejo Hospitalario Universitario de Badajoz, Badajoz, España.
Objetivos: Las consecuencias cardiovasculares negativas de la hipoglucemia podrían explicar por qué el control glucémico intensivo no ha disminuido el riesgo de eventos de enfermedad cardiovascular en los ensayos clínicos. El debate está en preguntarnos si la hipoglucemia debe considerarse un factor de riesgo de enfermedad cardiovascular o simplemente ser un marcador de riesgo. Si el control intensivo de la diabetes aumenta la tasa de episodios de hipoglucemias graves, cuando la hipoglucemia grave ocurre en personas frágiles y con comorbilidades como son nuestros pacientes hospitalizados podría ser considerada un marcador de riesgo de mortalidad. Sin embargo, la hipoglucemia podría considerarse un factor de riesgo, en particular si los episodios son repetidos y no necesariamente graves, pues activa las respuestas fisiológicas que aceleran la actividad de la enfermedad cardiovascular1. Nuestro objetivo fue analizar si la variabilidad glucémica determina el pronóstico (mortalidad) a seis meses en pacientes que ingresan por insuficiencia respiratoria.
Métodos: Se analizan pacientes que ingresan en medicina interna con criterios gasométricos de insuficiencia respiratoria, excluyendo aquellos diagnosticados de neoplasias o situación terminal de su enfermedad. Se calcula su variabilidad glucémica recogiendo las glucemias capilares basales previa a desayuno, comida y cena, así como las postprandiales de desayuno y comida de los tres primeros días de ingreso. Como medida de variabilidad se utiliza el coeficiente de variación (desviación estándar dividida entre la media de los valores, CV). Se divide la muestra en terciles según la distribución del coeficiente de variación.
Resultados: Se incluyen 142 pacientes de edad media de 80,8 (9,1) años. Las características de los pacientes por terciles se muestran en la tabla. Durante el seguimiento son los pacientes del segundo tercil (fig.) los que presentan un aumento de la mortalidad a seis meses (mediana de seguimiento de 184 días), determinada según el análisis de regresión de forma significativa por la comorbilidad (HR 1,31, IC95% 1,1-1,6, p = 0,002).
|
Variable |
Tercil 1 |
Tercil 2 |
Tercil 3 |
p |
|
N |
47 |
47 |
48 |
|
|
Edad (años) |
83 (11) |
21 (37) |
84,5 (11,5) |
0,12 |
|
Sexo |
25 (76,8) |
22 (53,2) |
26 (75,3) |
0,73 |
|
Hipertensión arterial (%) |
40 (85,1) |
41 (87,2) |
42 (87,5) |
0,93 |
|
Diabetes mellitus tipo 2 (%) |
40 (85,1) |
44 (93,6) |
41 (85,4) |
0,35 |
|
Insuficiencia cardíaca (IC) (%) |
30 (63,8) |
28 (59,6) |
34 (70,8) |
0,51 |
|
Enfermedad pulmonar obstructiva crónica (EPOC) (%) |
15 (31,9) |
12 (25,5) |
16 (33,3) |
0,67 |
|
Tratamiento con corticoides (%) |
38 (80,8) |
31 (67,4) |
35 (72,9) |
0,33 |
|
Tratamiento con betabloqueantes (%) |
27 (57,4) |
30 (65,2) |
21 (43,7) |
0,1 |
|
Tratamiento con inotrópicos (%) |
14 (29,8) |
19 (41,3) |
19 (39,6) |
0,46 |
|
Índice de comorbilidad de Charlson (ICC) |
7 (2) |
7 (4) |
8 (3) |
0,78 |
|
Albúmina (mg/g) |
3,8 (0,7) |
3,7 (0,5) |
3,6 (0,6) |
0,15 |
|
Creatinina (mg/dl) |
0,98 (0,7) |
1,25 (0,8) |
1,1 (0,7) |
0,37 |
|
Urato (mg/dl) |
5,9 (2,2) |
5,9 (3,6) |
6,1 (2) |
0,87 |
|
Índice neutrófilo/linfocito (%) |
6,5 (9,5) |
6,2 (9) |
5,7 (6,7) |
0,79 |
|
Índice linfocitos/PCR (%) |
38,7 (127,3) |
45,3 (151,4) |
48 (195,9) |
0,69 |
|
Índice triglicéridos/glucosa (%) |
4,8 (0,42) |
4,8 (0,45) |
4,8 (0,57) |
0,52 |
|
Glucemia (mg/dl) |
155 (94) |
125 (97) |
136,5 (104) |
0,25 |
|
Y (variabilidad) |
0,19 (0,05) |
0,26 (0,03) |
0,35 (0,07) |
0,000 |
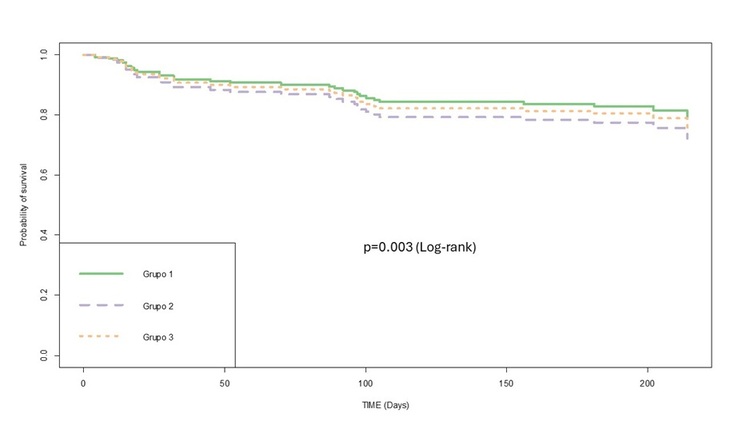
Conclusiones: En nuestro estudio se puede observar que a pesar de tener un índice de Comorbilidad de Charlson algo mayor en el tercil tres; es el tercil dos quien tiene peor pronóstico en datos de morbimortalidad. Es decir, aquellos pacientes con tendencia principalmente a la hipoglucemia (tercil dos) en los que se usaron mayores dosis de insulinoterapia a expensas de menos dosis de corticoides tuvieron peor pronóstico.
Bibliografía
1. Amiel S, Aschner P, Childs B, et al. Hypoglycaemia, cardiovascular disease, and mortality in diabetes: epidemiology, pathogenesis, and management. The Lancet Diabetes and Endocrinology. 2019;5:385-396. DOI:https://doi.org/10.1016/S2213-8587(18)30315-2.






