2151 - ENFERMEDAD INVASIVA POR STREPTOCOCCUS PYOGENES: ESTUDIO DE MORTALIDAD EN UN HOSPITAL DE TERCER NIVEL EN EL PERIODO 2018-2023
Hospital Universitario de Girona, Doctor Josep Trueta, Girona, España.
Objetivos: La enfermedad invasiva por estreptococo del Grupo A (EGA), definida como la infección de lugares previamente estériles, se asocia a una elevada mortalidad. En los últimos años se ha reportado un aumento de la incidencia preocupante a nivel europeo. Describimos las características epidemiológicas y clínicas en relación a la evolución y gravedad de las infecciones invasivas por SGA diagnosticados en el Hospital Universitario de Girona, Dr. Josep Trueta durante el período 2018-2023.
Métodos: Estudio retrospectivo de 121 casos con muestras positivas para SGA reportadas en nuestro hospital desde enero del 2018 hasta mayo del 2023. Se incluyeron los casos invasivos confirmados (aislamiento microbiológico en líquido estéril) e infecciones localizadas complicadas según las definiciones propuestas por la Infectious Diseases Society of America. Se recogieron variables demográficas y factores de riesgo, así como datos analíticos, microbiológicos, pauta de tratamiento y evolución. Se describió la gravedad de los casos según la evolución clínica (necesidad de cirugía, soporte vasoactivo, ingreso en Unidad de cuidados intensivos) y la mortalidad. Realizamos un estudio bivariante de mortalidad con las pruebas de Chi-cuadrado o Fisher para variables categóricas y la prueba de t de Student para variables continuas.
Resultados: En la tabla 1 se muestran las características demográficas de los pacientes incluidos (n = 121) así la asociación con la mortalidad. La edad media fue de 47,66 años (± 27,8) (p = 0,003). Los factores de riesgo más prevalentes fueron tabaquismo (28%) (p = 0,96), lesiones cutáneas previas (17,4%) (p = 0,085), diabetes mellitus (14,9%) (p = 0,143) y enfermedad renal crónica (ERC) (13,4%) (p < 0,01). Un 10% tenía un origen nosocomial y solo un 19% habían recibido antibiótico previo (p = 0,747). Los cultivos positivos (tabla 1) fueron muestras de absceso de partes blandas (18,2%), líquido pleural (10,7%) y hemocultivos aislados (9,8%). El 36,5% de los pacientes tuvo hemocultivos positivos (p < 0,001). Un 38% de las muestras presentaron resistencias a antibióticos (p = 1). El 19,2% de la muestra presentó confección viral (p = 1), principalmente gripe (14,4%) y un 25,6% presentó coinfección bacteriana (p = 0,398). El valor medio de procalcitonina fue 12,68 mg/dL (± 19,78) (p < 0,01). La duración media del tratamiento antibiótico fue 18 días (± 13,1) con las combinaciones descritas (tabla 2). El 27,3% precisó de intervención quirúrgica mayor. El 66,1% presentó shock séptico o necesitó uso de fármacos vasoactivos y el 71,1% ingresó en la UCI con una estancia media de 10,3 días (± 12,4) (p = 0,03) (tabla 2). La mortalidad global fue del 19% y ocurrió en 7,7 días (± 10,7) de media desde el diagnóstico.
|
Tabla 1 |
||
|
Edad - media (± DE) |
47,66 (± 27,8) |
p = 0,003 |
|
Sexo - n (%) |
p = 0,849 |
|
|
Mujer |
58 (48%) |
|
|
Hombre |
63 (52%) |
|
|
Factores de riesgo - n (%) |
||
|
Faringitis |
16 (13,2%) |
p = 0,707 |
|
Streptotest positivo |
1 (0,8%) |
p = 1 |
|
Alcoholismo |
8 (6,6%) |
p = 0,096 |
|
Tabaquismo |
34 (28%) |
p = 0,96 |
|
UDVP |
1 (0,8%) |
p = 0,94 |
|
EPOC |
16 (13,2%) |
p = 0,46 |
|
Cutáneas |
21 (17,4%) |
p = 0,085 |
|
DM2 |
18 (14,9%) |
p = 0,143 |
|
ISS |
10 (8,3%) |
p = 1 |
|
ERC |
16 (13,4%) |
p < 0,01 |
|
Puerperio |
3 (2,5%) |
p = 1 |
|
IQ |
4 (3,3%) |
p = 1 |
|
Neoplasia |
8 (6,6%) |
p = 0,096 |
|
ATB previo |
19 (18,4%) |
p = 0,747 |
|
Origen - n (%) |
p = 1 |
|
|
Comunitario |
109 (90%) |
|
|
Nosocomial |
12 (10%) |
|
|
Muestra biológica - n (%) |
p = 0,11 |
|
|
L. articular |
5 (4,1 %) |
|
|
L. pleural |
13 (10,7 %) |
|
|
HC |
36 (9,8 %) |
|
|
Absceso PPBB |
22 (18,2 %) |
|
|
Absceso ORL |
10 (8,3 %) |
|
|
BAS, BAL, AT |
9 (7,4 %) |
|
|
Cultivo esputo |
10 (8,3 %) |
|
|
F. endocervical |
5 (4,1 %) |
|
|
Otros |
11 (9,1 %) |
|
|
Hemocultivos positivos - n (%) |
44 (36,5%) |
p < 0,001 |
|
Resistencias ATB - n (%) |
46 (38%) |
p = 1 |
|
Clindamicina |
3 (2,5%) |
|
|
Peni/Cef. |
2 (1,7%) |
|
|
Quinolonas |
10 (8,2%) |
|
|
Cotrimoxazol |
5 (4,1%) |
|
|
Macrólidos |
12 (10%) |
|
|
Tetraciclinas |
12 (10%) |
|
|
Coinfección viral - n (%) |
23 (19%) |
p = 1 |
|
Gripe A |
12 (10,2%) |
|
|
Gripe B |
5 (4,2%) |
|
|
VRS |
2 (1,7%) |
|
|
Otros |
4 (3,4%) |
|
|
Coinfección bacteriana - n (%) |
31 (25,6%) |
|
|
SAU |
13 (10,9%) |
p = 0,398 |
|
Procalcitonina (mg/dl) - media (± DE) |
12,68 (± 19,78) |
p < 0,01 |
|
Tabla 2 |
||
|
Tratamiento ATB (días) media (± DE) |
18 (± 13,1) |
p < 0,001 |
|
Pauta ATB - n (%) |
p = 0,240 |
|
|
Clinda Sí/No (%) |
61 (51,3%)/58 (48%) |
|
|
BL |
36 (30,5 %) |
|
|
BL + C |
48 (40,7 %) |
|
|
BL + OLG |
12 (10,2 %) |
|
|
BL + OLG + C |
13 (11,0 %) |
|
|
Otros |
9 (7,6 %) |
|
|
IQ |
p = 0,069 |
|
|
Sí |
33 (27,3%) |
|
|
No |
88 (72,7%) |
|
|
Tabla 3 |
||
|
Shock/DVA - n (%) |
|
|
|
Sí |
80 (66,1 %) |
|
|
No |
41 (33,9 %) |
|
|
Ingreso UCI - n (%) |
p = 0,03 |
|
|
Sí |
86 (71,1 %) |
|
|
No |
35 (28,9 %) |
|
|
Estancia en UCI (días) - media (± DE) |
10,3 (± 12,4) |
|
|
Mortalidad - n (%) |
23 (19%) |
|
|
Días hasta mortalidad - media (± DE) |
7,7 (± 10,7) |
|
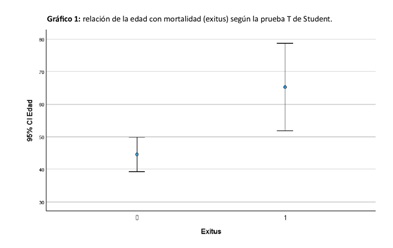
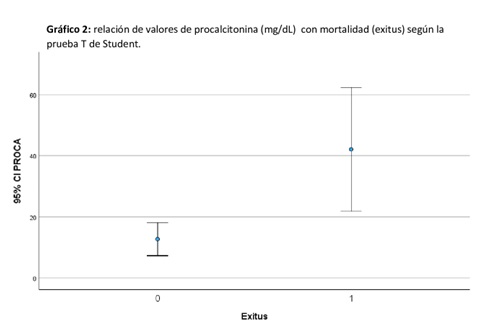
Conclusiones: Nuestro estudio demuestran la asociación estadísticamente significativa de la edad (fig. 1), ERC, hemocultivos positivos, niveles de procalcitonina (fig. 2) e ingreso en UCI con la mortalidad. El aumento de incidencia reciente y la elevada mortalidad demuestran que es necesaria mayor evidencia sobre variables clínicas y microbiológicas de pacientes con una infección invasiva por SGA. Creemos que este análisis podría ser útil para la evaluación y manejo de estos casos.
Bibliografía
- Miller KM, et al. Standardization of Epidemiological Surveillance of Invasive Group A Streptococcal Infections. Open Forum Infect Dis. 2022 Sep 15;9(Suppl 1):S31-S40.
- Waddington CS, et al. Journal of Infection. 2014;69:S63eS69.






