Analizar si los pacientes con enfermedad pulmonar obstructiva crónica (EPOC) presentan diferencias clínicas y de manejo terapéutico en urgencias cuando desarrollan un episodio de insuficiencia cardiaca aguda (ICA) y analizar la mortalidad durante dicha descompensación.
MétodoSe incluyeron pacientes diagnosticados de ICA en 50 servicios de urgencias españoles entre 2012 y 2022 y que también padecían EPOC, y se compararon sus características basales, del episodio de descompensación y de manejo terapéutico en urgencias con las de pacientes con ICA sin EPOC diagnosticados durante dicho periodo. Se recogió la mortalidad por cualquier causa intrahospitalaria y a los 30 días, y se investigó si existían diferencias entre pacientes con y sin EPOC en modelos de regresión logística crudos y ajustados.
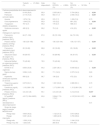
ResultadosSe analizaron 21.694 pacientes con ICA (mediana=83 años, mujeres=56%), 4.942 (23%) con EPOC. Estos eran más jóvenes, más frecuentemente varones, con más comorbilidades (con excepción de valvulopatía y demencia, más frecuentes en pacientes no EPOC), peor clase funcional respiratoria (NYHA) y mejor capacidad funcional global (índice de Barthel). La descompensación de los pacientes EPOC estuvo más frecuentemente desencadenada por una infección y menos por taquiarritmia, crisis hipertensiva o síndrome coronario agudo y, aunque hubo diferencias en los hallazgos clínicos en urgencias, la gravedad estimada mediante la Escala MEESSI-AHF fue similar en ambos grupos. Respecto al manejo en urgencias, más pacientes EPOC recibieron oxigenoterapia, ventilación no invasiva, broncodilatadores, corticoides y antibióticos y menos nitroglicerina endovenosa, y hospitalizaron más frecuentemente. La mortalidad intrahospitalaria en pacientes con y sin EPOC fue del 8,1% y del 7,5%, respectivamente (OR=1,088, IC 95%=0,968-1,224) y a 30 días fue del 11,0% y del 10,0% (OR=1,111, IC 95%=1,002-1,231). Tras ajustar por las características clínicas, del episodio de descompensación y del manejo en urgencias, estas OR descendieron a 1,040 (0,905-1,195) y 1,080 (0,957-1,219), respectivamente.
ConclusiónLos pacientes con ICA y EPOC tienen características clínicas y de manejo terapéutico en urgencias diferenciales, y precisan mayor hospitalización. Si bien presentan una mayor mortalidad cruda a los 30 días, esto se explica por este diferente perfil clínico más que por la propia existencia de la EPOC.
This study aims to analyse differences in clinical and therapeutic management for patients with chronic obstructive pulmonary disease (COPD) who present to the emergency department with acute heart failure (AHF). Additionally, it examines mortality rates during such episodes.
MethodWe included patients diagnosed with AHF at 50 Spanish emergency departments from 2012 to 2022 who also had COPD. We compared their baseline characteristics, decompensation episodes, and emergency department management with those of AHF patients without COPD during the same period. We collected data on in-hospital and 30-day all-cause mortality, investigating differences between the two groups using crude and adjusted logistic regression models.
ResultsA total of 21,694 AHF patients were analysed (median age=83 years, 56% female), including 4,942 (23%) with COPD. COPD patients were generally younger and more frequently male, with a higher prevalence of comorbidities (excluding valve disease and dementia, which were more common in non-COPD patients). They exhibited a worse respiratory functional class (NYHA) but a better overall functional capacity (Barthel Index). Decompensation in COPD patients was more often triggered by infection and less frequently by tachyarrhythmia, hypertensive crisis, or acute coronary syndrome. While there were differences in clinical findings in the emergency department, the severity assessed by the MEESSI-AHF Scale was similar across both groups. In terms of emergency department management, a higher proportion of COPD patients received oxygen therapy, non-invasive ventilation, bronchodilators, corticosteroids, and antibiotics, while fewer received intravenous nitroglycerin, and they were hospitalized more frequently. In-hospital mortality rates were 8.1% for patients with COPD and 7.5% for those without (OR=1.088, 95% CI=0.968-1.224), with 30-day mortality rates of 11.0% and 10.0%, respectively (OR=1.111, 95% CI=1.002-1.231). After adjusting for clinical characteristics, decompensation episodes, and emergency department management, these odds ratios decreased to 1.040 (95% CI=0.905-1.195) and 1.080 (95% CI=0.957-1.219), respectively.
ConclusionPatients with AHF and COPD exhibit distinct clinical and therapeutic management characteristics in the emergency department and require more frequent hospitalization. Although they show higher crude 30-day mortality, this is attributable to their differing clinical profiles rather than the presence of COPD itself.
Artículo
Diríjase desde aquí a la web de la >>>FESEMI<<< e inicie sesión mediante el formulario que se encuentra en la barra superior, pulsando sobre el candado.

Una vez autentificado, en la misma web de FESEMI, en el menú superior, elija la opción deseada.

>>>FESEMI<<<