Las guías de práctica clínica aconsejan conseguir concentraciones de colesterol LDL (cLDL) menor de 100mg/dl (y en ciertos casos menor de 70mg/dl) en pacientes con enfermedad coronaria y/o diabetes mellitus tipo 2 (DM2). Hemos examinado el cumplimiento de estos objetivos en enfermos atendidos en España con estas afecciones.
MétodosEstudio epidemiológico transversal. Los datos se obtuvieron en la visita del estudio o, en su defecto, a partir de datos que constaban en la historia clínica. Participaron 874 médicos de 17 comunidades autónomas de Espa¿na. Se recogieron datos demográficos, factores de riesgo cardiovascular y tratamientos prescritos.
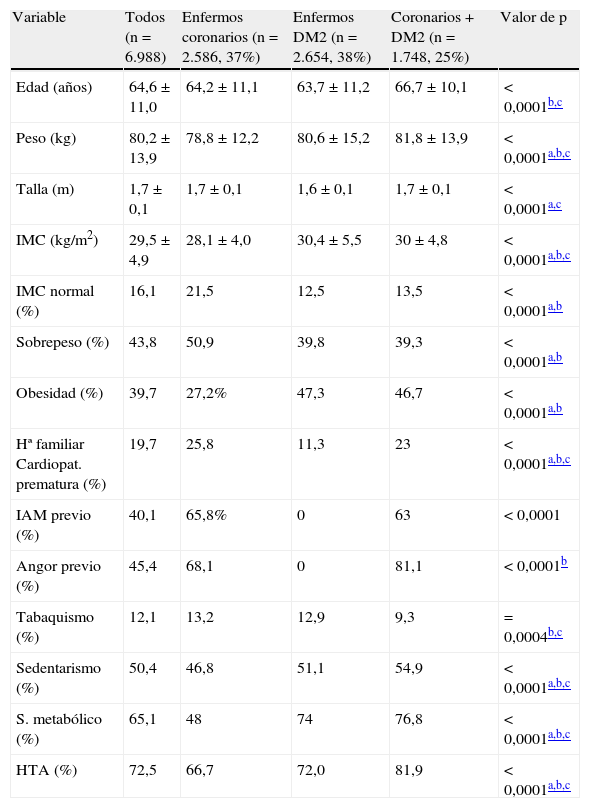
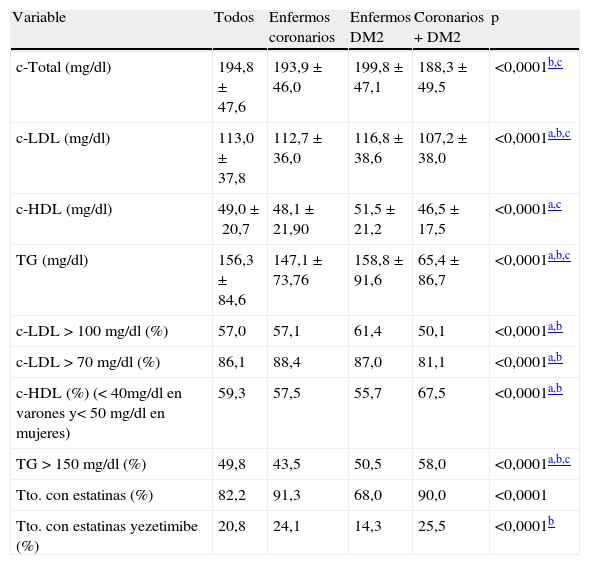
ResultadosEn el análisis final se incluyeron 6.988 pacientes (varones, 62,7%) de los cuales 2.586 (37%) tenían enfermedad coronaria, 2.654 (38%) DM2 y 1.748 (25%) ambas afecciones. El 65% tenían síndrome metabólico y la mediana de factores de riesgo vascular fue de 4. Un 57 y un 86% mostraron una concentración de cLDL>100 y>70 mg/dl, respectivamente. La proporción de pacientes con cLDL>100mg/dl fue un 4% superior en el grupo DM2 (62,4%) que entre los enfermos coronarios (57,1%; p<0,0001). La concentración de triglicéridos >150mg/dl fue superior entre los enfermos con DM2 (50,5%), que entre los enfermos coronarios (43,5%; p<0,0001). La proporción de pacientes con cLDL>70mg/dl fue similar en el grupo coronario y en el grupo DM2 (88,4 y 87,0%, respectivamente). Algo más de la mitad de los enfermos con afección coronaria (57,5%) o DM2 (55,7%) mostraron unos niveles de HDL inadecuados (varones, <40mg/dl; mujeres, <50mg/dl).
ConclusionesMás de la mitad de los pacientes con diabetes mellitus y/o arteriopatía coronaria incluidos en el estudio CODIMET no alcanzan el objetivo de colesterol LDL recomendado para pacientes de alto riesgo cardiovascular.
Clinical practice guidelines recommend achieving concentrations of LDL cholesterol less than 100mg/dl (and in some cases less than 70mg/dl) in patients with coronary artery disease and/or diabetes mellitus type 2 (DM2). We have examined the compliance with these objectives in patients treated in Spain with these conditions.
MethodsCross-sectional epidemiological study. Data were obtained during the visit of the study or, in their absence, based on data contained in the medical record by 874 doctors of the 17 autonomous communities in Spain. Demographic information, risk factors, cardiovascular and prescribed treatments were collected.
ResultsIn the final analysis 6.988 (62.7% male) patients were included. 2586 (37%) had coronary disease, 2654 (38%) DM2 and 1748 (25%) both conditions. 65% had metabolic syndrome. Vascular risk factors median number was 4. 57% and 86% showed a concentration of LDL cholesterol >100 and >70mg/dl respectively. The proportion patients with LDL concentration >100mg/dl was 4% greater in the DM2 (62.4%) than in coronary patients (57.1%; p0.0001). Concentration of triglycerides >150mg/dl was higher in patients with DM2 (50.5%) than in coronary patients (43.5%; p0.0001). The proportion of patients with LDL>70mg/dl was similar in the coronary group and in the DM2 Group (88.4% and 87.0%, respectively). More than half of patients with coronary heart disease (57.5%) or DM2 (55.7%) showed inadequate levels of HDL (<40mg/dl men; <50mg/dl women).
ConclusionsMore than a half of patients with diabetes mellitus and/or coronary artery disease enrolled in the CODIMET study do not achieve the recommended LDL cholesterol target for high cardiovascular risk patients.
Artículo
Diríjase desde aquí a la web de la >>>FESEMI<<< e inicie sesión mediante el formulario que se encuentra en la barra superior, pulsando sobre el candado.

Una vez autentificado, en la misma web de FESEMI, en el menú superior, elija la opción deseada.

>>>FESEMI<<<