La enfermedad pulmonar obstructiva crónica (EPOC) es un trastorno respiratorio crónico frecuente que puede causar daños orgánicos e incluso la muerte. En este estudio se evalúan por primera vez la prevalencia y los factores de riesgo de la EPOC en la provincia de Shanxi (China).
MétodosEn 2015 se realizó una encuesta poblacional basada en la población de la provincia de Shanxi (edad ≥ 20 años). La EPOC se diagnosticó según el patrón de la Iniciativa Global para la Enfermedad Pulmonar Obstructiva Crónica (GOLD; 2017).
ResultadosSe seleccionó a 5.636 participantes con resultados fiables después del uso de un broncodilatador. La prevalencia de EPOC determinada mediante espirometría en la población (edad ≥ 20 años) fue del 6,4% (IC del 95%, 5,8-7,1) y fue mayor en los hombres (9,7%; IC del 95%, 8,6-10,9) que en las mujeres (3,9%; IC del 95%, 3,2-4,6). El análisis de ajuste múltiple demostró que el sexo, la edad, la educación, el tabaquismo, la tos crónica durante la infancia (edad ≤ 14 años) y los antecedentes de enfermedades respiratorias de los padres de los participantes estaban relacionados con la prevalencia del riesgo de EPOC. En cambio, los antecedentes de neumonía o bronquitis durante la infancia, el índice de masa corporal, el uso de biomasa, la exposición prolongada a partículas PM 2,5 y los padres con antecedentes de enfermedades respiratorias no se relacionaron de forma significativa con la EPOC entre los residentes de las áreas rurales que convivían con fumadores.
ConclusionesHemos identificado una elevada prevalencia de EPOC y sus determinantes en la provincia de Shanxi. La prevención de la EPOC y su detección precoz son prioridades de salud en esta provincia.
Chronic obstructive pulmonary disease (COPD) is a common chronic respiratory disease which can cause organ damage and even death. For the first time, the prevalence and risk factors of COPD in Shanxi Province (China) were evaluated in this study.
MethodsA population-based survey was conducted in 2015 based on the Shanxi Province population (age ≥ 20). COPD was diagnosed according to the Global Initiative for Chronic Obstructive Lung Disease (GOLD) standard (2017).
ResultsA total of 5,636 participants with reliable post-bronchodilator results were selected. The prevalence of spirometry-defined COPD among the population (age ≥ 20) was 6.4% (95% CI 5.8-7.1) and was more prevalent in men (9.7%, 95% CI 8.6-10.9) than women (3.9%, 95% CI 3.2-4.6). The multivariate-adjusted analysis demonstrated that sex, age, education, smoking, chronic cough during childhood (age ≤ 14), and a family history of parents with respiratory diseases were related to the prevalence of COPD risk. On the contrary, among rural residents living with smokers, a history of pneumonia or bronchitis during childhood, BMI, use of biomass energy, prolonged exposure to particulate matter 2.5, and a family history of parents with respiratory diseases did not show a significant correlation to COPD.
ConclusionsWe have identified a high prevalence of COPD and its determinants in Shanxi province. The prevention of COPD and its early detection is a health priority in this province.
La enfermedad pulmonar obstructiva crónica (EPOC) es un trastorno respiratorio crónico frecuente que se define como una enfermedad progresiva y parcialmente reversible de las vías respiratorias y se caracteriza por restricción del flujo de aire, causada habitualmente por bronquitis crónica o enfisema1.
Según las estadísticas del Global Burden of Disease Study on COPD, 174,5 millones de personas padecían EPOC2,3 y 3,2 millones fallecieron en 2015 en todo el mundo por esta causa4. También fue la quinta enfermedad que causó más mortalidad en China en 20165 y su morbimortalidad ha aumentado en los últimos años, lo que podría deberse, entre otros factores, al envejecimiento de la población y a la contaminación ambiental en China6.
Una encuesta sobre la EPOC realizada en China reveló que su prevalencia era de aproximadamente el 8,2% en la población de más de 40 años (12,4% en los hombres y 5,1% en las mujeres) entre 2002 y 20047. Según los informes de Salud Pulmonar en China (CPH, por sus iniciales inglesas)8, la prevalencia de EPOC en la población de más de 20 años fue del 8,6%, lo que supone unos 99,9 millones de personas. En su estudio de 2015, Wang et al.8 observaron que la prevalencia de la EPOC (13,7%) en la población de más de 40 años era significativamente mayor que la registrada por Zhong et al.7 en su investigación de 2008 (8,2%), lo que indicaba que la morbilidad de la EPOC había aumentado con rapidez y había alcanzado una tasa epidémica en China, aunque los métodos de estudio no fueron totalmente homogéneos.
La prevalencia de la EPOC difiere entre las distintas áreas de China, lo que puede deberse a la economía, el modo de vida y las características demográficas de la población, entre otros factores7,9. Según el censo de población de 2015, la población de la provincia de Shanxi era de aproximadamente 36 millones, de los cuales el 78% tenía más de 20 años8 y el 55% correspondía a población urbana10. Debido a la elevada tasa de tabaquismo entre los hombres chinos, se planteó la necesidad urgente de publicar políticas de salud pública en áreas específicas para prevenir la EPOC y asignar mejor los recursos sanitarios. No obstante, no se había publicado la prevalencia de EPOC en la provincia de Shanxi9, por lo que no estaba clara su relación con el tabaquismo u otros factores de riesgo.
Aquí se presenta por primera vez la prevalencia de EPOC en Shanxi y los factores de riesgo relacionados con esta enfermedad.
MétodosSelección de la muestraEn este estudio se seleccionó a sujetos de 20 años o más de la provincia de Shanxi (China) siguiendo un método de muestreo estratificado por grupos en varias fases, entre junio del 2012 y mayo del 2015. En primer lugar, se seleccionaron de forma aleatoria una ciudad grande, una ciudad mediana, una comarca económicamente desarrollada y una comarca subdesarrollada (según el PIB promedio) de la provincia de Shanxi. En segundo lugar, se eligieron al azar 2distritos urbanos de cada ciudad, 2poblaciones desarrolladas de la comarca y 2de la subdesarrollada. En tercer lugar, se seleccionó al azar a personas de 20 años o más de estas comunidades. Solo se podía seleccionar a una persona de cada familia y no se podía cambiar. Por último, se clasificó a estos participantes por edad y sexo según los datos del censo de China de 201010.
Solo podían incluirse en este estudio residentes permanentes que hubieran vivido en la provincia de Shanxi durante más de un año. Además, se excluyó a las personas que no podían someterse a una espirometría por incapacidad física y a los pacientes que habían sufrido un infarto de miocardio en los 3últimos meses o que tenían una frecuencia cardíaca superior a 120 latidos por minuto.
Este estudio fue aprobado por el Comité de Revisión Ética de la Capital Medical University de Pekín y otros organismos participantes, y todos los participantes firmaron el consentimiento informado.
ProcedimientosSe obtuvieron datos de encuestas de centros de salud locales y luego se diseñó un cuestionario normalizado para los participantes8, que incluía datos demográficos, antecedentes médicos, antecedentes familiares de enfermedades respiratorias y otros factores de riesgo. Las personas que habían fumado más de 100 cigarrillos a lo largo de su vida se definieron como fumadores activos, mientras que las que habían residido con fumadores se definieron como fumadores pasivos.
La utilización de biomasa significaba que las personas habían cocinado con madera o excrementos de animales en los últimos 6meses. Los antecedentes de neumonía o bronquitis infantil se definieron como el ingreso hospitalario al menos una vez antes de los 14 años y a su vez se dividieron en frecuentes (acumulado>3 meses al año), ocasionales (1-3 meses al año) e infrecuentes (< 1 mes al año).
Los antecedentes de bronquitis crónica se referían a tos y esputo durante al menos 3meses en un plazo de 2años. La exposición a partículas ambientales de diámetro inferior a 2,5μm (PM 2,5) se obtuvo mediante el modelo de la profundidad óptica de aerosoles, que se extrajo del satélite regional11. El modelo de concentración de PM 2,5 (2010) de cada área seleccionada se utilizó como indicador de la exposición a la contaminación del aire para los sujetos.
Las pruebas de la función pulmonar las realizaron técnicos certificados utilizando el espirómetro MasterScreen Pneumo PC (CareFusion, Yorba Linda, CA, EE. UU.), que se calibró a diario con una jeringa de 3 l. Se pidió a los sujetos que realizaran 8exhalaciones hasta que la capacidad vital forzada (FVC) y el volumen espiratorio forzado en el primer segundo (FEV1) pudieran restablecerse con un margen de 150 ml12. El broncodilatador (400μg de salbutamol) se inhaló con el mismo patrón a intervalos de 500 ml y 20 min después se hizo la espirometría. Todos los participantes realizaron todas las determinaciones espirométricas, también sentados, con pinzas nasales y boquilla desechable.
Para el control de calidad de los datos se utilizaron las normas de la American Thoracic Society y la European Respiratory Society.
ResultadosSegún la GOLD 2017, se definió como EPOC un cociente FEV1:FVC inferior a 70% después del uso de un broncodilatador13. El cociente de FEV1:FVC y el grado de obstrucción se predijeron sobre la base de las referencias de la población general en los Estados Unidos (GOLD 1, ≥ 80%, GOLD 2, ≥ 50% a <80%, GOLD 3, ≥ 30% ∼ <50%)14. Se utilizaron los valores de referencia del límite inferior de la normalidad en China para analizar la sensibilidad de la EPOC15 y los médicos diagnosticaron EPOC sobre la base de los resultados de la espirometría comunicados por los pacientes.
Análisis estadísticoSegún los datos de la encuesta, se diseñaron 5grupos de edad (20-39 años, 40-49 años, 50-59 años, 60-69 años y ≥ 70 años) para hombres y mujeres. El tamaño de la muestra se calculó con el programa informático PASS (NCSS, Kaysville, UT, EE. UU.). Las estimaciones y la prevalencia normalizada por la edad se calcularon sobre la base de los datos de la población del censo de China de 2010. Se utilizó el modelo ANOVA para evaluar las diversidades entre variables continuas y variables categóricas con la prueba de la χ2. Se realizó un análisis de regresión logística multifactorial para investigar los factores de riesgo en todos los participantes y solo en los no fumadores, respectivamente.
Para todos los análisis de los datos se utilizaron los programas SUDAAN (versión 11.0; Research Triangle Institute, Research Triangle Park, NC, EE. UU.) y SAS (versión 9.4; SAS Institute, Cary, NC, EE. UU.).
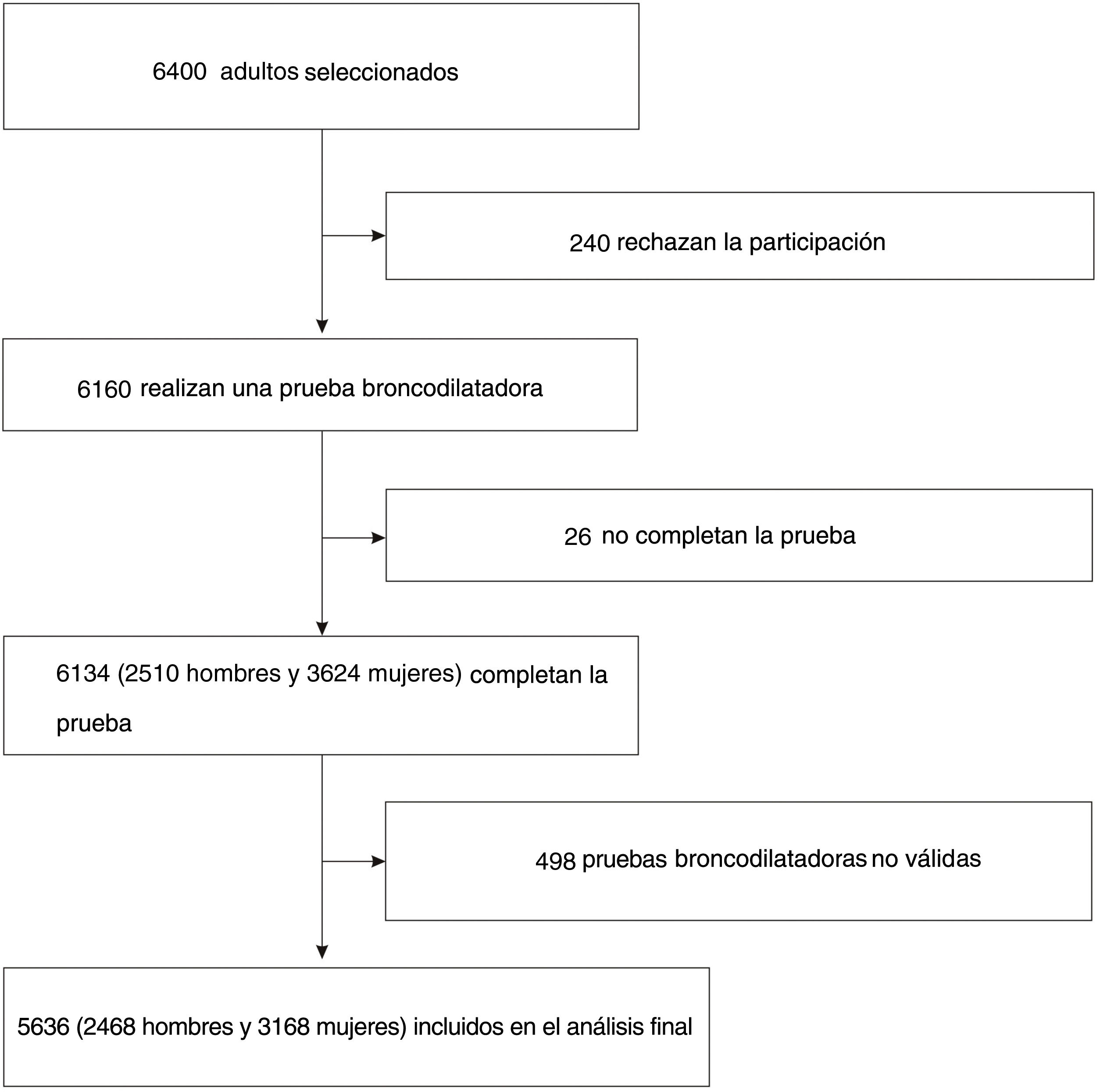
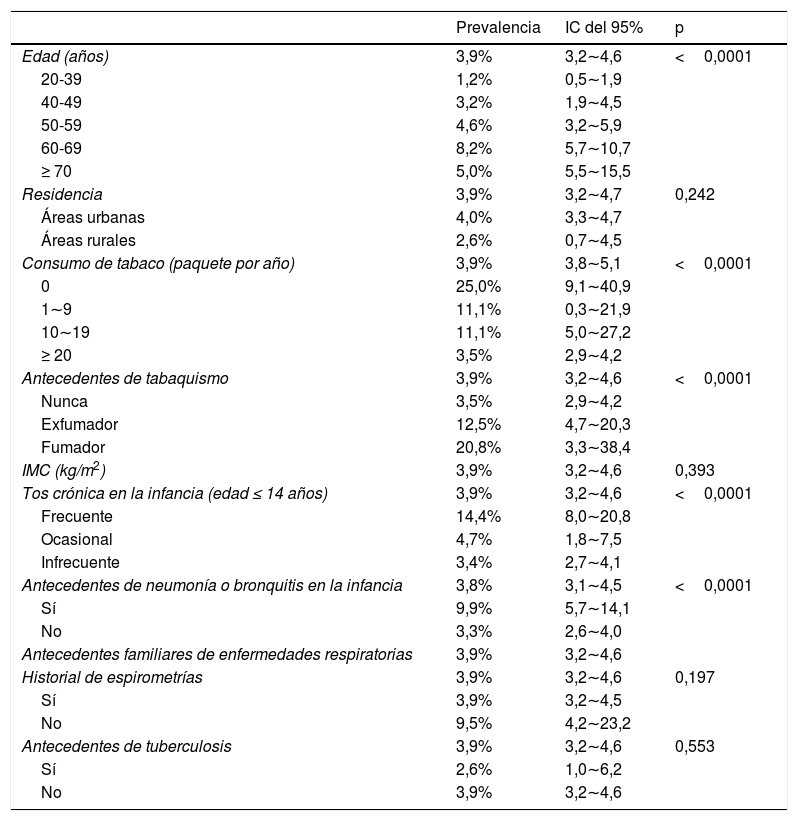
ResultadosCaracterísticas básicas de los participantesSe pidió a 6.400 personas que participaran en la encuesta y 240 de ellas (3,75%) declinaron hacerlo. Una vez excluidos los resultados no fiables, se incluyeron 5.636 casos (2.468 hombres y 3.168 mujeres) para el análisis posterior (fig. 1).
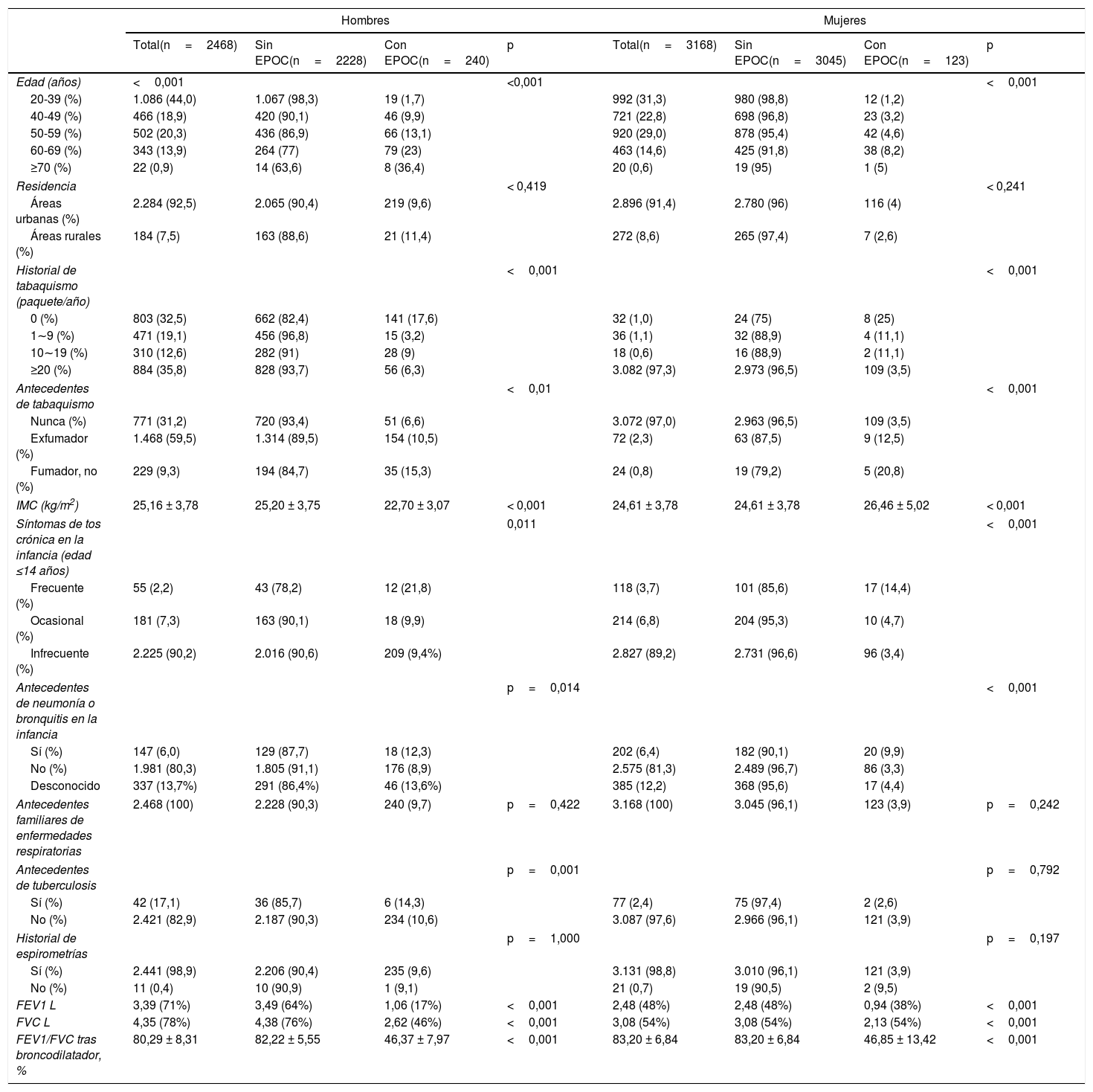
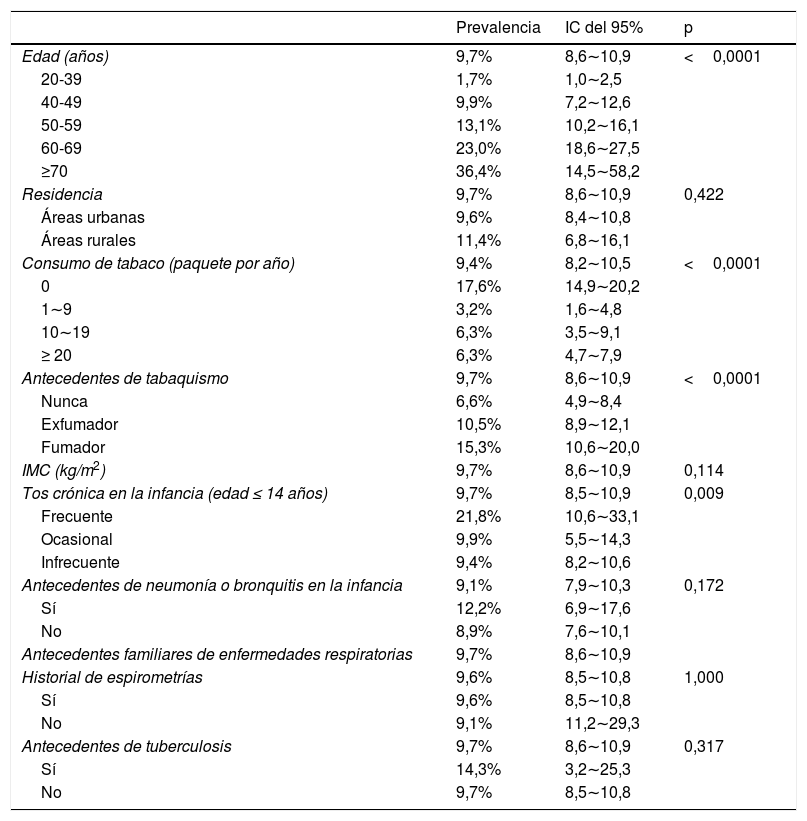
Según los resultados de la encuesta, la prevalencia estimada de EPOC fue del 6,4% (IC del 95%, 5,8-7,1) de la población (edad ≥ 20 años) en la provincia de Shanxi (tabla 1 y tabla 1 complementaria [anexo]). La prevalencia de EPOC también se calculó en función de cada característica en diferentes estadios GOLD. En los hombres, la prevalencia de EPOC fue del 6,4, el 2,8 y el 0,4% en los estadios GOLD I, II y III, respectivamente, mientras que en las mujeres fue del 2,6, el 1,1 y el 0,2%, respectivamente. La prevalencia de EPOC aumentó con la edad y en el grupo de 20-39 años fue del 1,5% (IC del 95%, 1,0-2,0), que aumentó al 9,3% (IC del 95%, 8,4-10,3) en el grupo de 40 años o más (p <0,0001 para la diferencia de edad) (tablas 2 y 3).
Características de la población con EPOC
| Hombres | Mujeres | |||||||
|---|---|---|---|---|---|---|---|---|
| Total(n=2468) | Sin EPOC(n=2228) | Con EPOC(n=240) | p | Total(n=3168) | Sin EPOC(n=3045) | Con EPOC(n=123) | p | |
| Edad (años) | <0,001 | <0,001 | <0,001 | |||||
| 20-39 (%) | 1.086 (44,0) | 1.067 (98,3) | 19 (1,7) | 992 (31,3) | 980 (98,8) | 12 (1,2) | ||
| 40-49 (%) | 466 (18,9) | 420 (90,1) | 46 (9,9) | 721 (22,8) | 698 (96,8) | 23 (3,2) | ||
| 50-59 (%) | 502 (20,3) | 436 (86,9) | 66 (13,1) | 920 (29,0) | 878 (95,4) | 42 (4,6) | ||
| 60-69 (%) | 343 (13,9) | 264 (77) | 79 (23) | 463 (14,6) | 425 (91,8) | 38 (8,2) | ||
| ≥70 (%) | 22 (0,9) | 14 (63,6) | 8 (36,4) | 20 (0,6) | 19 (95) | 1 (5) | ||
| Residencia | < 0,419 | < 0,241 | ||||||
| Áreas urbanas (%) | 2.284 (92,5) | 2.065 (90,4) | 219 (9,6) | 2.896 (91,4) | 2.780 (96) | 116 (4) | ||
| Áreas rurales (%) | 184 (7,5) | 163 (88,6) | 21 (11,4) | 272 (8,6) | 265 (97,4) | 7 (2,6) | ||
| Historial de tabaquismo (paquete/año) | <0,001 | <0,001 | ||||||
| 0 (%) | 803 (32,5) | 662 (82,4) | 141 (17,6) | 32 (1,0) | 24 (75) | 8 (25) | ||
| 1∼9 (%) | 471 (19,1) | 456 (96,8) | 15 (3,2) | 36 (1,1) | 32 (88,9) | 4 (11,1) | ||
| 10∼19 (%) | 310 (12,6) | 282 (91) | 28 (9) | 18 (0,6) | 16 (88,9) | 2 (11,1) | ||
| ≥20 (%) | 884 (35,8) | 828 (93,7) | 56 (6,3) | 3.082 (97,3) | 2.973 (96,5) | 109 (3,5) | ||
| Antecedentes de tabaquismo | <0,01 | <0,001 | ||||||
| Nunca (%) | 771 (31,2) | 720 (93,4) | 51 (6,6) | 3.072 (97,0) | 2.963 (96,5) | 109 (3,5) | ||
| Exfumador (%) | 1.468 (59,5) | 1.314 (89,5) | 154 (10,5) | 72 (2,3) | 63 (87,5) | 9 (12,5) | ||
| Fumador, no (%) | 229 (9,3) | 194 (84,7) | 35 (15,3) | 24 (0,8) | 19 (79,2) | 5 (20,8) | ||
| IMC (kg/m2) | 25,16 ± 3,78 | 25,20 ± 3,75 | 22,70 ± 3,07 | < 0,001 | 24,61 ± 3,78 | 24,61 ± 3,78 | 26,46 ± 5,02 | < 0,001 |
| Síntomas de tos crónica en la infancia (edad ≤14 años) | 0,011 | <0,001 | ||||||
| Frecuente (%) | 55 (2,2) | 43 (78,2) | 12 (21,8) | 118 (3,7) | 101 (85,6) | 17 (14,4) | ||
| Ocasional (%) | 181 (7,3) | 163 (90,1) | 18 (9,9) | 214 (6,8) | 204 (95,3) | 10 (4,7) | ||
| Infrecuente (%) | 2.225 (90,2) | 2.016 (90,6) | 209 (9,4%) | 2.827 (89,2) | 2.731 (96,6) | 96 (3,4) | ||
| Antecedentes de neumonía o bronquitis en la infancia | p=0,014 | <0,001 | ||||||
| Sí (%) | 147 (6,0) | 129 (87,7) | 18 (12,3) | 202 (6,4) | 182 (90,1) | 20 (9,9) | ||
| No (%) | 1.981 (80,3) | 1.805 (91,1) | 176 (8,9) | 2.575 (81,3) | 2.489 (96,7) | 86 (3,3) | ||
| Desconocido | 337 (13,7%) | 291 (86,4%) | 46 (13,6%) | 385 (12,2) | 368 (95,6) | 17 (4,4) | ||
| Antecedentes familiares de enfermedades respiratorias | 2.468 (100) | 2.228 (90,3) | 240 (9,7) | p=0,422 | 3.168 (100) | 3.045 (96,1) | 123 (3,9) | p=0,242 |
| Antecedentes de tuberculosis | p=0,001 | p=0,792 | ||||||
| Sí (%) | 42 (17,1) | 36 (85,7) | 6 (14,3) | 77 (2,4) | 75 (97,4) | 2 (2,6) | ||
| No (%) | 2.421 (82,9) | 2.187 (90,3) | 234 (10,6) | 3.087 (97,6) | 2.966 (96,1) | 121 (3,9) | ||
| Historial de espirometrías | p=1,000 | p=0,197 | ||||||
| Sí (%) | 2.441 (98,9) | 2.206 (90,4) | 235 (9,6) | 3.131 (98,8) | 3.010 (96,1) | 121 (3,9) | ||
| No (%) | 11 (0,4) | 10 (90,9) | 1 (9,1) | 21 (0,7) | 19 (90,5) | 2 (9,5) | ||
| FEV1 L | 3,39 (71%) | 3,49 (64%) | 1,06 (17%) | <0,001 | 2,48 (48%) | 2,48 (48%) | 0,94 (38%) | <0,001 |
| FVC L | 4,35 (78%) | 4,38 (76%) | 2,62 (46%) | <0,001 | 3,08 (54%) | 3,08 (54%) | 2,13 (54%) | <0,001 |
| FEV1/FVC tras broncodilatador, % | 80,29 ± 8,31 | 82,22 ± 5,55 | 46,37 ± 7,97 | <0,001 | 83,20 ± 6,84 | 83,20 ± 6,84 | 46,85 ± 13,42 | <0,001 |
Los resultados se expresan con frecuencias (porcentajes) y media ± desviación estándar.
EPOC: enfermedad pulmonar obstructiva crónica; FVC: capacidad vital forzada; FEV1: volumen espiratorio forzado en el primer segundo; IC: intervalo de confianza; IMC: índice de masa corporal.
Modelo multivariado para variables independientes asociadas a la EPOC en hombres
| Prevalencia | IC del 95% | p | |
|---|---|---|---|
| Edad (años) | 9,7% | 8,6∼10,9 | <0,0001 |
| 20-39 | 1,7% | 1,0∼2,5 | |
| 40-49 | 9,9% | 7,2∼12,6 | |
| 50-59 | 13,1% | 10,2∼16,1 | |
| 60-69 | 23,0% | 18,6∼27,5 | |
| ≥70 | 36,4% | 14,5∼58,2 | |
| Residencia | 9,7% | 8,6∼10,9 | 0,422 |
| Áreas urbanas | 9,6% | 8,4∼10,8 | |
| Áreas rurales | 11,4% | 6,8∼16,1 | |
| Consumo de tabaco (paquete por año) | 9,4% | 8,2∼10,5 | <0,0001 |
| 0 | 17,6% | 14,9∼20,2 | |
| 1∼9 | 3,2% | 1,6∼4,8 | |
| 10∼19 | 6,3% | 3,5∼9,1 | |
| ≥ 20 | 6,3% | 4,7∼7,9 | |
| Antecedentes de tabaquismo | 9,7% | 8,6∼10,9 | <0,0001 |
| Nunca | 6,6% | 4,9∼8,4 | |
| Exfumador | 10,5% | 8,9∼12,1 | |
| Fumador | 15,3% | 10,6∼20,0 | |
| IMC (kg/m2) | 9,7% | 8,6∼10,9 | 0,114 |
| Tos crónica en la infancia (edad ≤ 14 años) | 9,7% | 8,5∼10,9 | 0,009 |
| Frecuente | 21,8% | 10,6∼33,1 | |
| Ocasional | 9,9% | 5,5∼14,3 | |
| Infrecuente | 9,4% | 8,2∼10,6 | |
| Antecedentes de neumonía o bronquitis en la infancia | 9,1% | 7,9∼10,3 | 0,172 |
| Sí | 12,2% | 6,9∼17,6 | |
| No | 8,9% | 7,6∼10,1 | |
| Antecedentes familiares de enfermedades respiratorias | 9,7% | 8,6∼10,9 | |
| Historial de espirometrías | 9,6% | 8,5∼10,8 | 1,000 |
| Sí | 9,6% | 8,5∼10,8 | |
| No | 9,1% | 11,2∼29,3 | |
| Antecedentes de tuberculosis | 9,7% | 8,6∼10,9 | 0,317 |
| Sí | 14,3% | 3,2∼25,3 | |
| No | 9,7% | 8,5∼10,8 |
IC: intervalo de confianza; IMC: índice de masa corporal.
Modelo multivariado para variables independientes asociadas a la EPOC en mujeres
| Prevalencia | IC del 95% | p | |
|---|---|---|---|
| Edad (años) | 3,9% | 3,2∼4,6 | <0,0001 |
| 20-39 | 1,2% | 0,5∼1,9 | |
| 40-49 | 3,2% | 1,9∼4,5 | |
| 50-59 | 4,6% | 3,2∼5,9 | |
| 60-69 | 8,2% | 5,7∼10,7 | |
| ≥ 70 | 5,0% | 5,5∼15,5 | |
| Residencia | 3,9% | 3,2∼4,7 | 0,242 |
| Áreas urbanas | 4,0% | 3,3∼4,7 | |
| Áreas rurales | 2,6% | 0,7∼4,5 | |
| Consumo de tabaco (paquete por año) | 3,9% | 3,8∼5,1 | <0,0001 |
| 0 | 25,0% | 9,1∼40,9 | |
| 1∼9 | 11,1% | 0,3∼21,9 | |
| 10∼19 | 11,1% | 5,0∼27,2 | |
| ≥ 20 | 3,5% | 2,9∼4,2 | |
| Antecedentes de tabaquismo | 3,9% | 3,2∼4,6 | <0,0001 |
| Nunca | 3,5% | 2,9∼4,2 | |
| Exfumador | 12,5% | 4,7∼20,3 | |
| Fumador | 20,8% | 3,3∼38,4 | |
| IMC (kg/m2) | 3,9% | 3,2∼4,6 | 0,393 |
| Tos crónica en la infancia (edad ≤ 14 años) | 3,9% | 3,2∼4,6 | <0,0001 |
| Frecuente | 14,4% | 8,0∼20,8 | |
| Ocasional | 4,7% | 1,8∼7,5 | |
| Infrecuente | 3,4% | 2,7∼4,1 | |
| Antecedentes de neumonía o bronquitis en la infancia | 3,8% | 3,1∼4,5 | <0,0001 |
| Sí | 9,9% | 5,7∼14,1 | |
| No | 3,3% | 2,6∼4,0 | |
| Antecedentes familiares de enfermedades respiratorias | 3,9% | 3,2∼4,6 | |
| Historial de espirometrías | 3,9% | 3,2∼4,6 | 0,197 |
| Sí | 3,9% | 3,2∼4,5 | |
| No | 9,5% | 4,2∼23,2 | |
| Antecedentes de tuberculosis | 3,9% | 3,2∼4,6 | 0,553 |
| Sí | 2,6% | 1,0∼6,2 | |
| No | 3,9% | 3,2∼4,6 |
IC: intervalo de confianza; IMC: índice de masa corporal.
Más del 90% de los participantes eran residentes en áreas urbanas y la edad promedio era de 43,8±14,0 en los hombres y de 46,9±12,6 en las mujeres. Además, en comparación con la población con menor nivel educativo (secundaria o inferior), la prevalencia de la EPOC fue significativamente menor en la población con educación superior (universitaria o más).
El tabaquismo también fue un factor importante en la prevalencia de EPOC. La prevalencia de la EPOC normalizada por la edad y específica de la edad, definida mediante espirometría, se calculó más detalladamente en los grupos de no fumadores y fumadores (tabla 2 complementaria, anexo). Se observaron diferencias en las poblaciones de no fumadores y fumadores en todos los grupos de edad. En total, 253 sujetos eran fumadores activos (229 hombres y 24 mujeres) y se demostró que la prevalencia de la EPOC calculada según la edad era significativamente mayor en el grupo de fumadores activos (15,8%; IC del 95%, 11,3-20,3) y el grupo de exfumadores (10,6%; IC del 95%, 9,0-12,1) que en el grupo de no fumadores (4,2%; IC del 95%, 3,5-4,8; p <0,0001). La relación dosis-respuesta entre los años de consumo de tabaco y la prevalencia de la EPOC fue evidente (p <0,0001). Sin embargo, la convivencia con fumadores no se relacionó con un aumento de la prevalencia de la EPOC (p=0,870).
La tos crónica en la infancia (p <0,0001) y los antecedentes de enfermedades respiratorias de los padres (p <0,0001) se relacionaron con un aumento de la prevalencia de la EPOC y el uso de biomasa también se asoció de forma significativa a un aumento de la prevalencia de la EPOC en los hombres (p <0,0001).
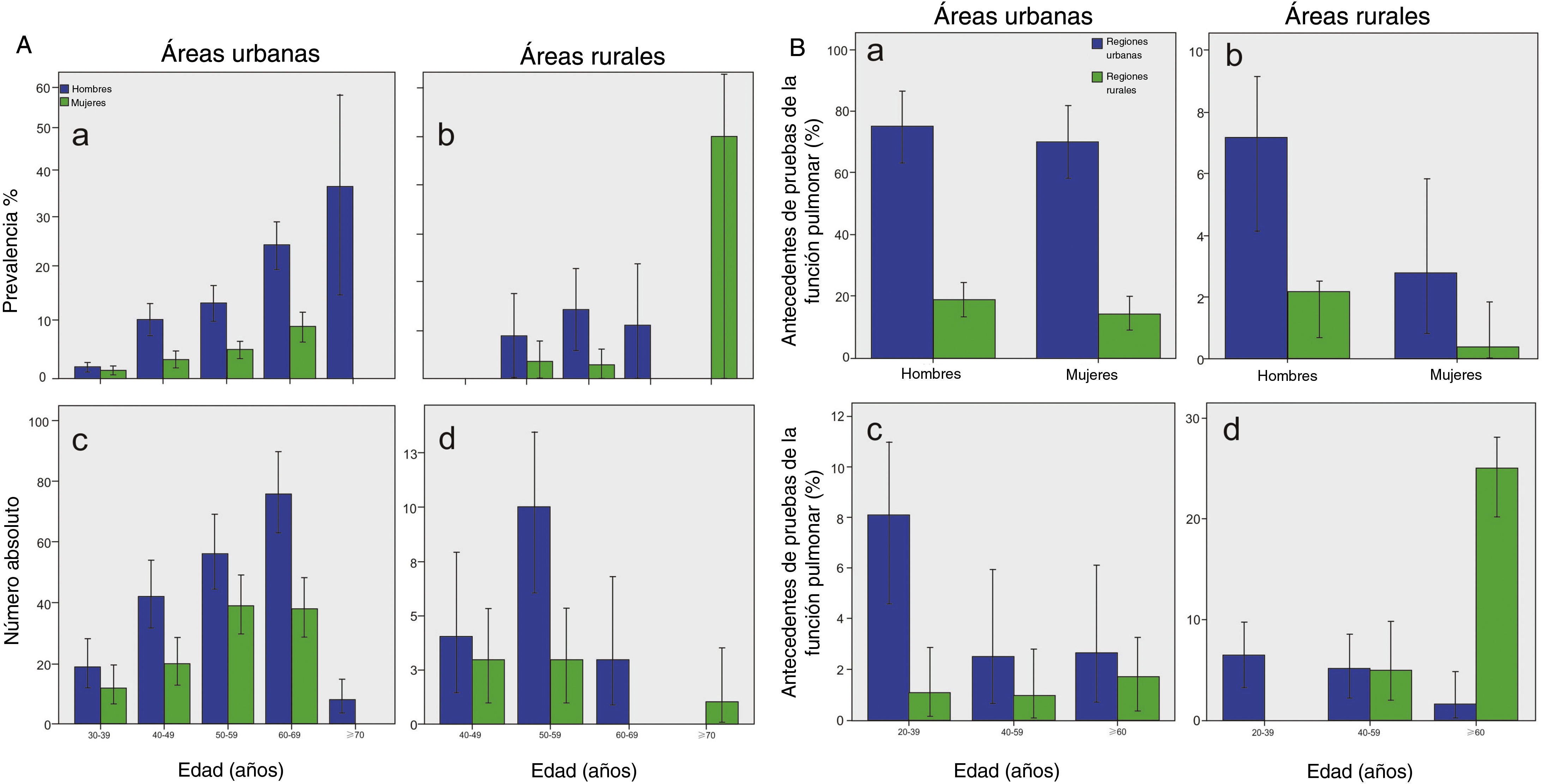
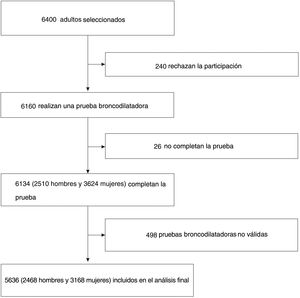
El IMC era de 25,16±3,78kg/m2 en los hombres y de 24,61±3,78kg/m2 en las mujeres. No se observó ningún efecto importante del IMC sobre la EPOC y tampoco hubo diferencias en la prevalencia de EPOC entre las áreas rurales (6,1%; IC del 95%, 3,9-8,4) y urbanas (6,5%; IC del 95%, 5,8-7,1; p=0,785) (tabla 2) (fig. 2A).
EPOC en la población de más de 20 años en la provincia de Shanxi. A) Prevalencia y número absoluto de EPOC en la población de más de 20 años en la provincia de Shanxi. Las barras representan el porcentaje o el promedio y las barras de error representan el IC del 95%. Prevalencia específica según la edad de la EPOC en hombres y mujeres en áreas urbanas (a) y áreas rurales (b). Número de casos de EPOC en hombres y mujeres según la edad en áreas urbanas (c) y áreas rurales (d). B) Proporción de participantes que se habían sometido con anterioridad a pruebas de la función pulmonar o casos de EPOC en la población de más de 20 años en la provincia de Shanxi. Las barras representan proporciones y las barras de error representan el IC del 95%. Proporción con antecedentes de pruebas de la función pulmonar en los casos de EPOC, por sexo y tipo de área (a). Proporción con antecedentes de pruebas de la función pulmonar en todos los participantes, según el sexo y el tipo de área (b). Proporción con antecedentes de pruebas de la función pulmonar en los casos de EPOC, según el sexo y el tipo de área (c). Proporción con antecedentes de pruebas de la función pulmonar en todos los participantes, según el sexo y el tipo de área (d).
Solo el 1‰ (5/5.636) de los pacientes refirió síntomas típicos de la EPOC en su vida diaria, como tos continua y asma recidivante. Tampoco hubo exposición a PM 2,5 ni antecedentes de tuberculosis asociados a la prevalencia de EPOC en los grupos de no fumadores y fumadores.
Análisis de regresión logística multifactorial de los factores de riesgo de EPOCEl análisis de ajuste múltiple demostró que el sexo (p <0,0001), la edad (p <0,0001) y el nivel educativo (p <0,0001) se relacionaban significativamente con la prevalencia del riesgo de EPOC (tabla 3 complementaria, anexo). El número de años de consumo de tabaco (p=0,004) se relacionaba positivamente con el riesgo de EPOC.
Hay que señalar que la tos crónica en la infancia (edad ≤ 14 años, p <0,0001) y los padres con antecedentes de enfermedad respiratoria (p=0,006) también se relacionaban de forma significativa con la prevalencia de EPOC en Shanxi. Sin embargo, la relación entre otros factores, como la residencia en áreas rurales, la convivencia con fumadores, los antecedentes de neumonía o bronquitis en la infancia, el IMC, la utilización de biomasa, la exposición a PM 2,5 y los antecedentes de tuberculosis en los padres, y la EPOC no fue importante.
De entre los pacientes con EPOC identificados mediante espirometría en nuestro estudio, solo 5 residentes en áreas urbanas ya sabían que tenían EPOC (un hombre y 4mujeres). Además, el porcentaje con antecedentes de exploración pulmonar fue mayor en la ciudad (fig. 2B). Los pacientes jóvenes con EPOC tenían más probabilidades de haberse sometido a pruebas pulmonares.
DiscusiónEsta es la primera vez que se han registrado la prevalencia y los factores de riesgo de EPOC en la provincia de Shanxi utilizando una muestra representativa de adultos de 20 años o más. Al comparar la prevalencia de EPOC en la provincia de Shanxi con la de China en su conjunto, la primera (6,4%) fue menor que la segunda (8,6%, 2015)8, mientras que la proporción de pacientes con EPOC en la población de 20-39 años de Shanxi (0,55%) fue similar a la de China (0,46%, 2015)8.
La EPOC es cada vez más frecuente entre los jóvenes, quizá debido a la contaminación del aire16. Además, se determinó que el 9,3% de las personas de 40 años o más de Shanxi tenía EPOC, una cifra inferior a la estimación nacional en China (alrededor del 13,6%, 2014-2015), pero superior a la obtenida en la encuesta nacional anterior (8,2%, 2002-2004)7,9.
Los resultados demostraron que la mayoría de los pacientes con EPOC eran conscientes de su enfermedad, lo que coincide con los resultados de la encuesta nacional. En una misma área y según el sexo, la prevalencia de EPOC podría aumentar con la edad y la prevalencia era mayor en los hombres que en las mujeres, lo que también concuerda con los datos nacionales8.
También se registró la prevalencia de EPOC en varias regiones del mundo mediante encuestas transversales17-19. En el estudio BOLD17 participaron 9.425 personas de 12 países y se calculó una prevalencia total de EPOC del 10,2% (11,8% en los hombres y 8,5% en las mujeres) en 2007, una cifra superior a nuestros resultados. En el estudio EPISCAN18, se calculó una prevalencia de EPOC del 11,8% en una población de 40 años o más de las 17 comunidades españolas (14,6% en los hombres y 9,4% en las mujeres). Asimismo, se calculó que la prevalencia de EPOC en EE. UU. era del 10,2% en 2007-2010 según la National Health and Nutrition Examination Survey (NHANES)19. Los distintos datos demográficos y niveles de exposición a los factores de riesgo de EPOC podrían explicar las diferencias en diversas regiones del mundo. En los estudios publicados, por lo general, la prevalencia fue mayor en los hombres que en las mujeres.
El tabaquismo se consideró el principal factor modificable para la prevención de la EPOC de entre todos los factores de riesgo en estudios anteriores20,21 y alrededor del 20% de los fumadores activos y el 50% de los fumadores pasivos presentaban EPOC en Shanxi22,23.
Teniendo en cuenta la elevada prevalencia de EPOC causada por el tabaquismo, dejar de fumar debería ser una estrategia importante para reducir el número de pacientes con EPOC. Puesto que los fumadores se exponen a los vapores de alquitrán y nicotina del humo del cigarrillo durante mucho tiempo, los neutrófilos y los macrófagos se reclutan y activan, y liberan serina y metaloproteinasas de la matriz, lo que podría activar aún más la respuesta de estrés oxidativo para eliminar elementos extraños. Cuando la matriz extracelular se destruye y la muerte celular excede su capacidad de reparación, puede producirse enfisema, que puede contribuir a la EPOC. Además, el tabaquismo pasivo también se relacionó con la EPOC en investigaciones epidemiológicas anteriores, pero en este estudio no se observó ninguna relación entre el número de fumadores de una familia y la EPOC24,25, lo que pudo deberse al pequeño tamaño de la muestra y a las diferentes composiciones de polvo y sustancias químicas en diferentes áreas, entre otros factores.
El análisis de ajuste múltiple demostró que la edad, el sexo, el nivel educativo y los antecedentes de tos crónica en la infancia se relacionaban de forma positiva con el riesgo de EPOC. La incidencia de EPOC aumentaba gradualmente con la edad, especialmente en las áreas rurales26-28. Cuando la edad aumenta, la estructura orgánica disminuye y la estructura torácica cambia y las vías respiratorias se remodelan estimulando factores inflamatorios crónicos que pueden conducir a la EPOC29.
El nivel educativo es un indicador importante del estado socioeconómico y de los servicios sanitarios muy relacionados con el riesgo de enfermedad, incluida la EPOC30. Los antecedentes familiares de enfermedades respiratorias se relacionaron positivamente con la prevalencia de EPOC, lo que fue coherente con estudios anteriores8,9. Los antecedentes de neumonía o bronquitis en la infancia se relacionaron con la prevalencia de EPOC, pero la prevalencia global disminuyó tras utilizar el modelo multifactorial para el ajuste integral. No hubo indicios de una asociación entre el IMC y la EPOC, probablemente porque la mayoría de las personas tenía un IMC normal. En comparación con la población no fumadora, la utilización de biomasa en el conjunto de la población se relacionaba menos con la prevalencia de EPOC y el estudio de Wang et al. demostró que la contaminación ambiental podría cubrir el impacto de los combustibles de biomasa8. Aparte de eso, podría haber un sesgo en el recuerdo de los padres sobre los antecedentes de tuberculosis.
El estudio tuvo varias limitaciones. En primer lugar, se realizó un sobremuestreo de las mujeres participantes porque muchos hombres trabajan fuera de su área, lo que puede reducir la prevalencia de EPOC.
En segundo lugar, la proporción de residentes en áreas urbanas en nuestra muestra fue superior a la de la provincia de Shanxi debido a la dificultad de muestreo en el ámbito rural. Los resultados no mostraron diferencias en la prevalencia de EPOC entre las áreas rurales (6,1%; IC del 95%, 3,9-8,4) y urbanas (6,5%; IC del 95%, 5,8-7,1; p=0,785), aunque esto puede deberse al pequeño tamaño de la muestra de la población rural. En futuros análisis se intentará obtener más datos de los residentes en áreas rurales.
En tercer lugar, la relación entre el tabaquismo pasivo y el riesgo de EPOC no pudo explorarse en profundidad debido a la falta de datos detallados sobre el tabaquismo pasivo.
En cuarto lugar, algunos registros presentan un sesgo de recuerdo, que no puede evitarse en las encuestas transversales, como en la obtención de los antecedentes de tuberculosis o un diagnóstico previo de EPOC.
Por último, aunque los resultados de esta investigación fueron comparables con los de las encuestas nacionales, las muestras de subgrupos pequeños pueden limitar la exactitud de la evaluación.
ConclusionesEn conclusión, la prevalencia de la EPOC fue elevada en la provincia de Shanxi, aunque pocos pacientes con EPOC realizaron las pruebas de la función respiratoria para diagnosticarla. El tabaquismo es el principal factor que podría utilizarse para prevenir la EPOC.
Debido a las elevadas tasas de infradiagnóstico de la EPOC en Shanxi, la prevención y la detección precoz de la EPOC deben ser prioridades de salud pública en Shanxi para reducir la mortalidad por esta causa.
FinanciaciónEl Ministerio de Sanidad y el Ministerio de Ciencia y Tecnología de China proporcionaron fondos para el proyecto de investigación y revisaron su uso.
Conflicto de interesesLos autores declaran que no existen conflictos de intereses comerciales relacionados con este artículo.
Queremos agradecer al personal médico que participó en la encuesta en el hospital Shanxi Bethune: Liu Hu, Li Jing, Han wen, Wang Pengfei, Cao Jing, Duan Wei, Cheng Mengyu y Li Ping. También queremos dar las gracias a los estudiantes graduados de esos años: Wang Junyan, Cao Yanhua, Ma Lijuan, Han Tingjiao y Zhang Tiemei; y a otras instituciones médicas: el hospital de Sinochem Second Construction Group co, Ltd, Taiyuan, provincia de Shanxi (China); Hospital de personal de Jinxi Machinery Industry Group Co., Ltd Taiyuan, provincia de Shanxi (China); Nanzhai Community Health Service Center Taiyuan, provincia de Shanx (China); Hospital del pueblo de Xiaoyi, Lvliang, provincia de Shanxi (China); Hospital de personal de JinChai Machinery Manufacturing Co., Ltd, Datong, provincia de Shanxi (China).