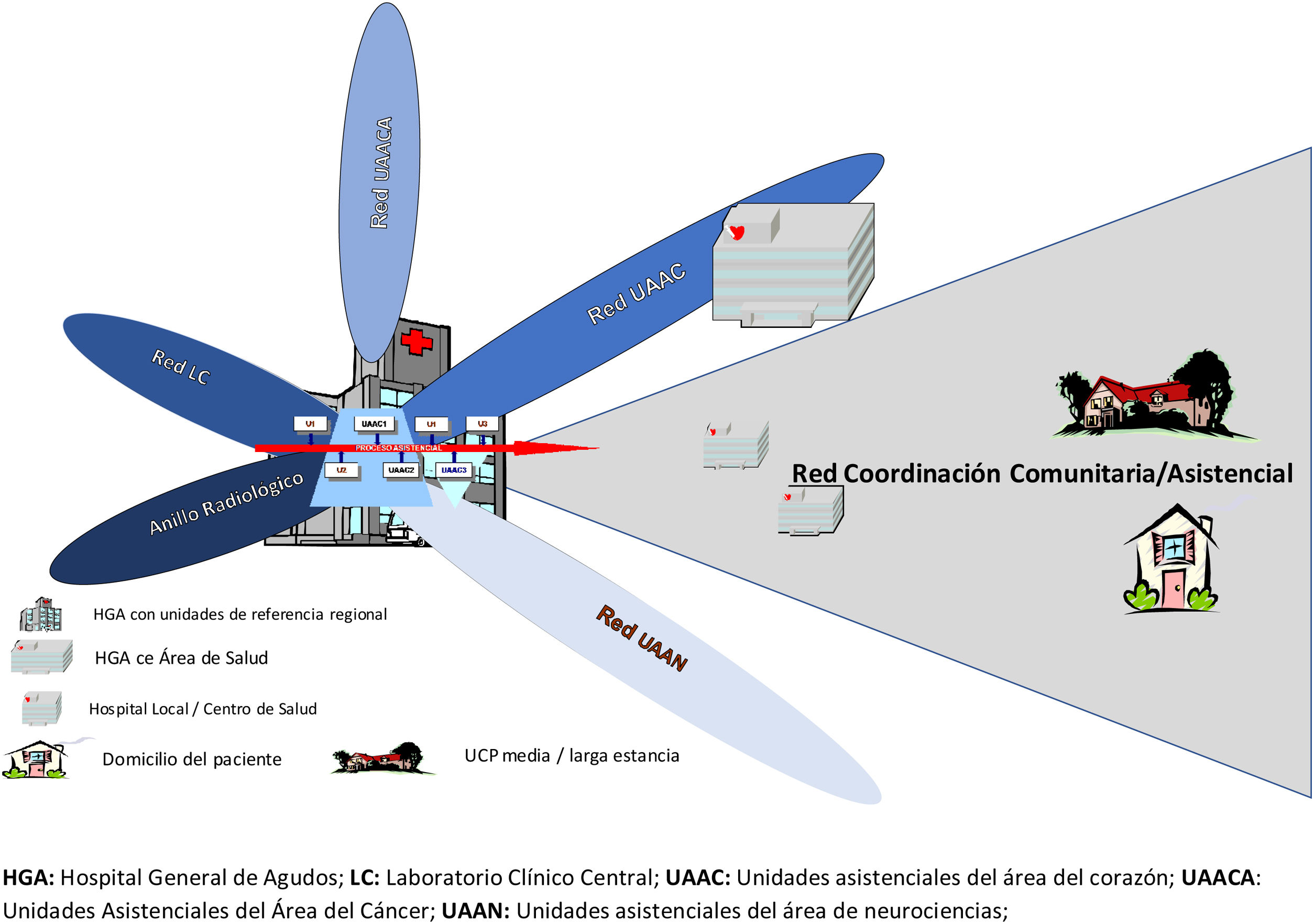
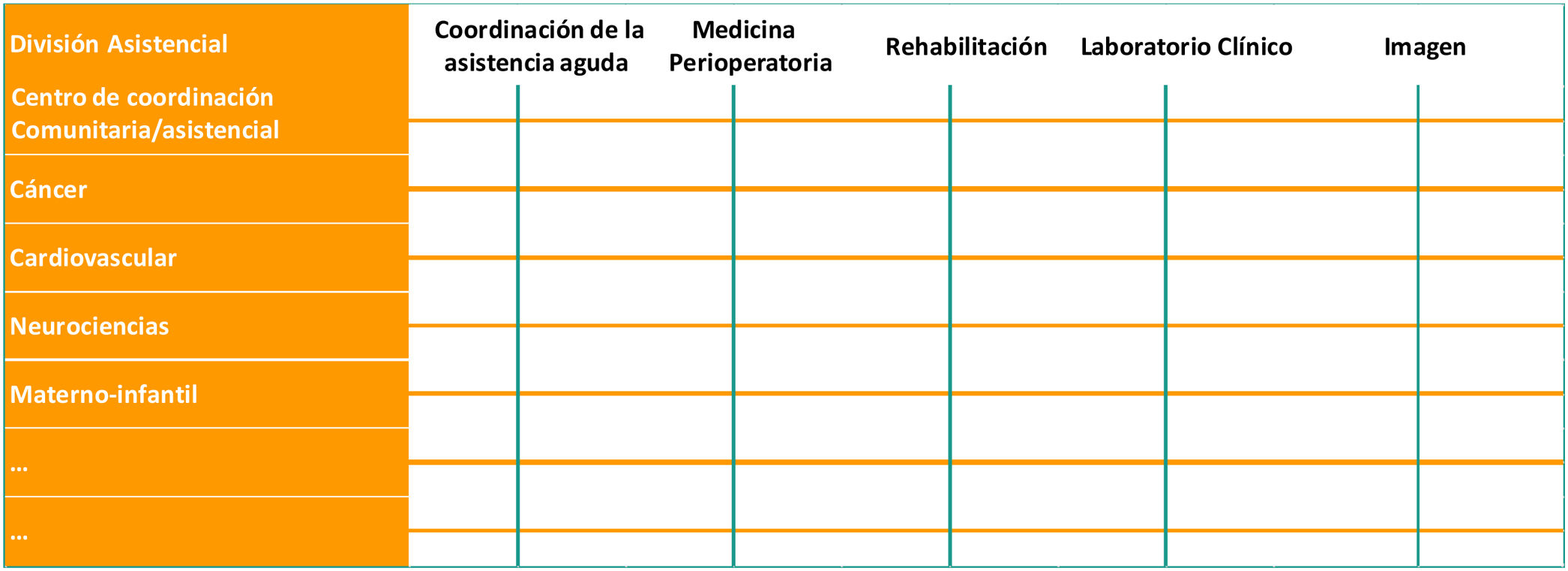
La Sociedad Española de Medicina Interna ha desarrollado a lo largo de 2018-2019 el proyecto «El hospital del futuro». El hospital del futuro pretende trasladar al contexto del sistema sanitario español la reflexión que abordó el Royal College of Physicians en el Reino Unido sobre la organización de la asistencia en los hospitales del futuro, desde el conocimiento acumulado sobre el Sistema Nacional de Salud. En el proyecto participaron asimismo numerosas sociedades científico-médicas y entidades profesionales del sector salud y asociaciones de pacientes. Este artículo tiene por objeto destacar en 10 puntos las previsiones que consideramos más relevantes derivadas de este proyecto, dedicando el último a los retos que para la Medicina Interna se deducen de estas propuestas.
Over the course of 2018 and 2019, the Spanish Society of Internal Medicine carried out a project called “The Future Hospital.” Based on cumulative knowledge on the Spanish National Health System, this project seeks to transfer the observations on the organization of healthcare in future hospitals made by the Royal College of Physicians in the United Kingdom to the context of the Spanish healthcare system. The project's participants included numerous scientific and medical societies, professional associations in the health sector, and patient associations. This aim of this article is to highlight, in 10 points, predictions that arose from this project that we consider to be the most relevant, reserving the last point for the challenges for the field of internal medicine that can be surmised from these proposals.
Artículo
Diríjase desde aquí a la web de la >>>FESEMI<<< e inicie sesión mediante el formulario que se encuentra en la barra superior, pulsando sobre el candado.

Una vez autentificado, en la misma web de FESEMI, en el menú superior, elija la opción deseada.

>>>FESEMI<<<