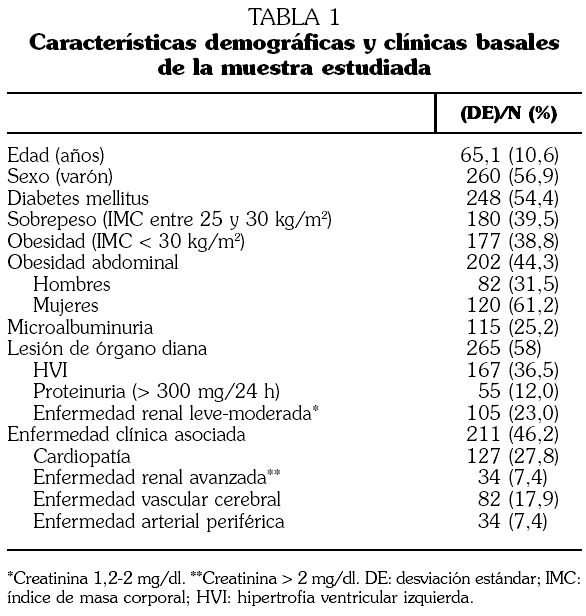
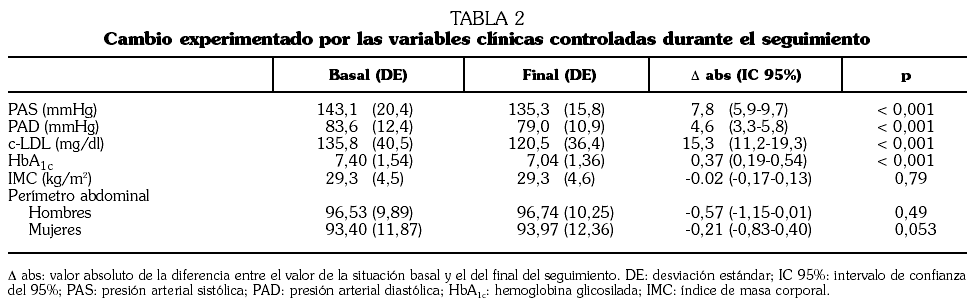
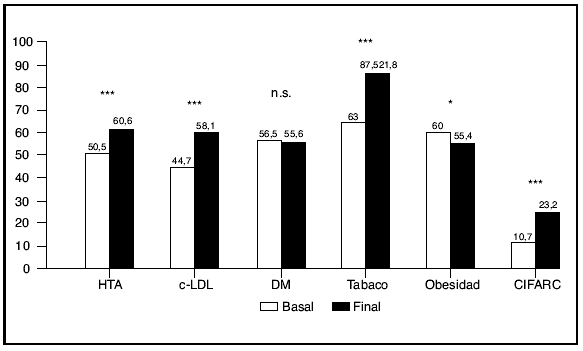
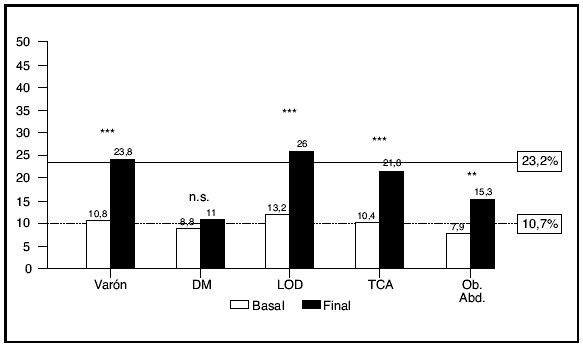
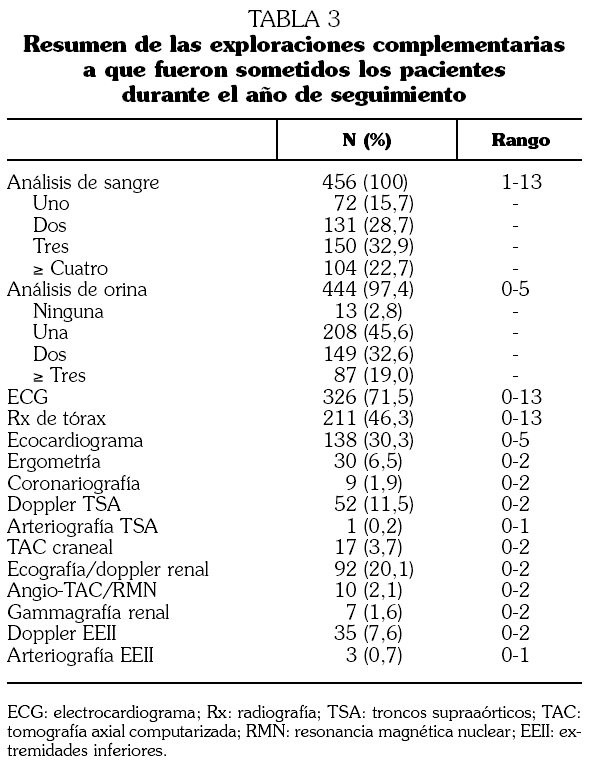
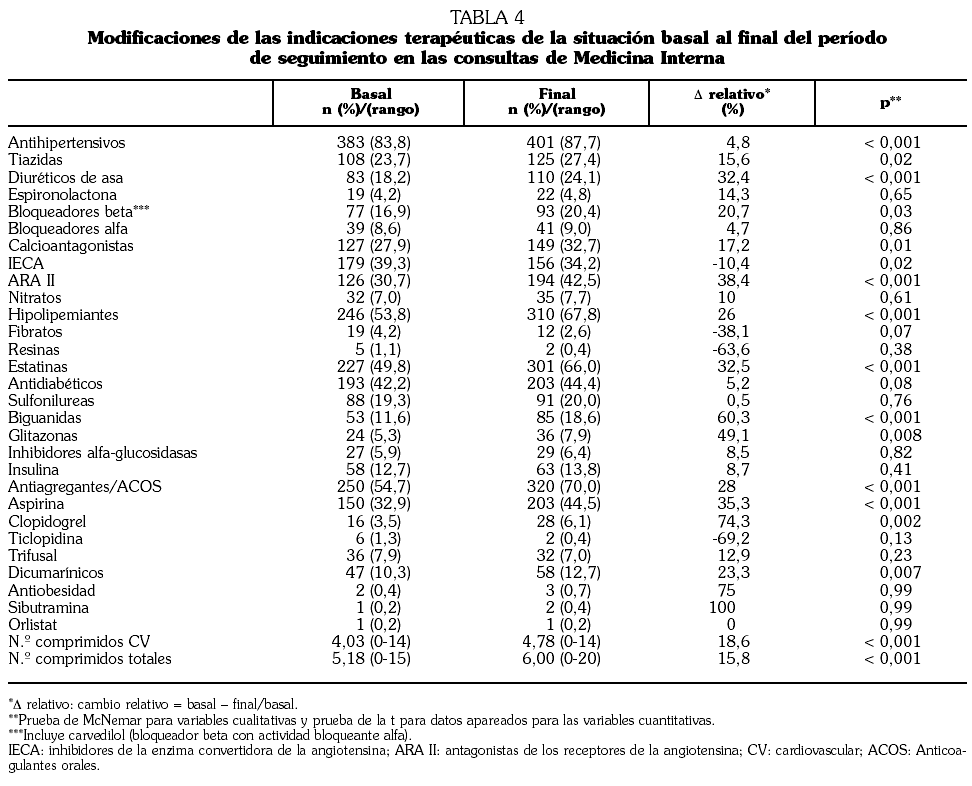
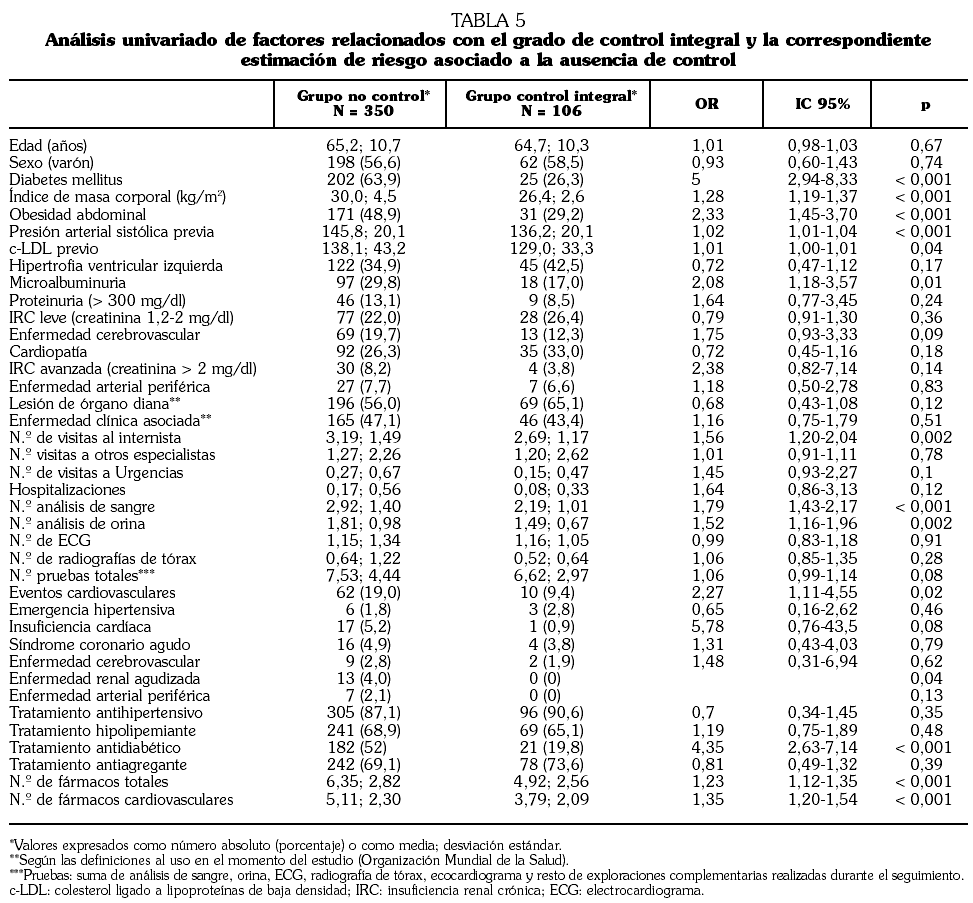
Fundamento y objetivos. Analizar el impacto que tiene un abordaje global en consultas de Medicina Interna para controlar de forma integral todos los factores mayores de riesgo vascular. Pacientes y métodos. Estudio multicéntrico de cohorte, prospectivo, sobre pacientes con alto riesgo vascular seguidos durante un año en consultas de Medicina Interna. Se evaluó el grado de control de los factores mayores de riesgo vascular (hipertensión arterial, diabetes, colesterol ligado a lipoproteínas de baja densidad [c-LDL], tabaquismo y obesidad) al principio y al final del seguimiento y el número de recursos sanitarios consumidos para su control. Resultados. Se estudiaron 456 pacientes (56,9% varones; edad: 65,1 años; desviación estándar: 10,6 años). El 54,4% eran diabéticos, el 58% presentaban lesión de órgano diana y el 46,2% enfermedad cardiovascular. El porcentaje de pacientes con control inicial y final, respectivamente, de los distintos factores de riesgo fue: presión arterial el 50,55% y el 60,6% (p < 0,001); c-LDL el 44,7% y el 58,1% (p < 0,001); diabetes el 56,5% y el 55,6% (p > 0,05); tabaquismo el 63,0% y el 87,5% (p < 0,001), y obesidad el 60,0% y el 55,4% (p < 0,05). El control integral de todos los factores de riesgo basal y final fue el 10,7% y el 23,2% (p < 0,001). Se asociaron a la falta de control integral la diabetes (odds ratio [OR] 4,42; intervalo de confianza del 95% [IC 95%] 2,75-7,14), la presión arterial basal (OR 1,03; IC 95% 1,02-1,05) y el índice de masa corporal (OR 1,08; IC 95% 1,2-1,4). La falta de control integral se asoció con la incidencia de eventos vasculares (OR 2,00; IC 95% 1,09-5,35). Conclusiones. El abordaje global sobre el paciente con alto riesgo vascular consiguió duplicar al año el grado de control integral de los 5 principales factores de riesgo. La diabetes y la obesidad dificultaron el control. La falta de control integral incrementó en 2 veces el riesgo de eventos vasculares.
Palabras clave:
enfermedad cardiovascular, epidemiología, factores de riesgo cardiovascular
Objectives. To analyze the effect of a global approach on patients with high cardiovascular risk for the integral control of cardiovascular risk factors. Patients and methods. Multicentric prospective study of patients with high vascular risk, followed-up for one year in internal medicine consultations. We measured the grade of control over major cardiovascular risk factors (hypertension, dyslipidemia, diabetes mellitus, tobacco, obesity) before and after the one-year follow-up period. Results. We studied 456 patients (56% males; age: 66.1, standard deviation: 11.5 years); 54.4% were diabetics, 58.0% had target organ damage and 46.2% had cardiovascular disease. Blood pressure control varied from 50.5 to 60.6; LDL-cholesterol control from 44.7 to 58.1%; diabetes control from 56.5 to 56.6%; tobacco control from 63.0 to 87.5% and obesity control from 60.0 to 55.4%. Integral control of all cardiovascular risk factors varied from 10.7 to 23.2% of patients. Factors independently associated to lack of integral control were: diabetes (Odds Ratio [OR]: 4.42; 95% confidence interval [95%CI]: 2.75-7.14), basal systolic blood pressure (OR: 1.03; 95%CI 1.02-1.05) and basal body mass index (OR: 1.08; 95%CI: 1.02-1.14). Lack of integral control was independently associated to the incidence of cardiovascular events (OR: 2.00; 95%CI: 1.09-5.35). Conclusions. A global approach on the patient with high cardiovascular risk duplicated the integral control of the five main risk factors. Diabetes and obesity were factors which made integral control difficult. Lack of integral control increased two times the risk of cardiovascular events.
Keywords:
cardiovascular disease, epidemiology, cardiovascular risk factors