802 - MEJORA DEL MANEJO DE LA DISFAGIA EN PACIENTES INSTITUCIONALIZADOS TRAS IMPLANTAR ACCIONES DE MEJORA
Hospital Universitario del Tajo, Aranjuez (Madrid).
Objetivos: La disfagia es uno de los síndromes geriátricos menos conocidos a pesar de su elevada prevalencia y su enorme impacto en los servicios hospitalarios debido a sus complicaciones. La neumonía broncoaspirativa es una de las principales causas de ingreso y mortalidad de los pacientes institucionalizados en centros sociosanitarios. Del 50-65% de población mayor de 65 años se encuentra institucionalizada, los datos de prevalencia que aportan los centros sociosanitarios demuestran que un 65-75% de sus pacientes sufren disfagia. Objetivo general: realizar un abordaje integral de la disfagia en centros sociosanitarios del área de influencia del Hospital Universitario del Tajo (Aranjuez) aumentando así la eficiencia de las instituciones. Objetivos específicos: evaluar el impacto en la hospitalización de las acciones realizadas; comprobar la disminución de ingresos hospitalarios; estudiar el impacto de dichas acciones en las cifras de mortalidad; valorar la aplicación de estas acciones en otros entornos.
Métodos: Se planteó un estudio de intervención longitudinal y prospectivo de los pacientes institucionalizados en los 6 centros sociosanitarios de nuestra área tras implantar un paquete de acciones que se fundamentaban en: impartir 6 sesiones formativas acreditadas para DUE y TCAE en los 6 centros sociosanitarios dependientes del hospital. Se realiza una encuesta sobre conocimientos previos de los profesionales así como un examen de competencias tras la finalización del curso. Se establece una figura de apoyo a residencias y nexo con Hospital, para consultas clínicas y comunicación continua 24 h al día. Se realizan sesiones formativas en la unidad de hospitalización. Se introduce dieta disfagia en hospital, específica para este tipo de pacientes. Se establecen protocolos de derivación urgente al hospital para una atención más ágil y temprana.
Resultados: Tras el estudio de los datos del CMBD se objetiva una disminución en los ingresos hospitalarios de pacientes sociosanitarios con neumonía broncoaspirativa en un 61% en 2020 y un 3% adicional en 2021. Del total de pacientes ingresados con neumonía broncoaspirativa en 2019 el 30% provenían de residencias. En 2020 solo el 13% y en 2021 el 15%. La mortalidad por estos procesos disminuyó un 2% en 2020 pero aumentó un 9% en 2021.
|
Año |
Ingresos sociosanitarios |
POA sí |
POA no |
Estancia |
Total POA sí |
Total POA no |
Exitus POA no |
Mujer |
Hombre |
Exitus total |
Porcentaje mortalidad |
|
2017 |
32 |
29 |
3 |
7,5711 |
98 |
20 |
11 |
14 |
71 |
24 |
20 |
|
2018 |
25 |
23 |
2 |
7,8495 |
95 |
15 |
6 |
45 |
65 |
37 |
34 |
|
2019 |
34 |
31 |
3 |
8,5453 |
96 |
16 |
7 |
62 |
50 |
44 |
39 |
|
2020 |
13 |
10 |
3 |
12,4913 |
74 |
22 |
15 |
50 |
46 |
40 |
42 |
|
2021 |
12 |
11 |
1 |
8,5329 |
74 |
4 |
0 |
22 |
56 |
31 |
40 |
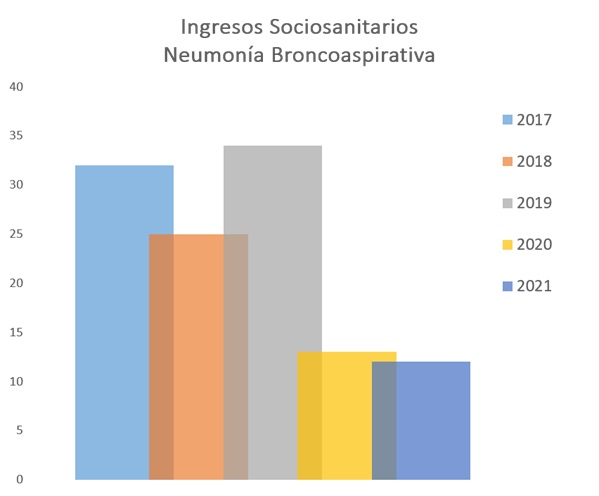
Conclusiones: La disfagia disminuye la calidad de vida de los ancianos que la padecen y puede ocasionar problemas importantes en el sistema respiratorio con graves consecuencias en el estado de salud. El estudio de los datos obtenidos a través del CMBD ha permitido demostrar que la implantación de circuitos entre las residencias y el hospital, así como la formación específica de los profesionales que atienden directamente al residente, disminuye el riesgo de broncoaspiraciones y por lo tanto la tasa de hospitalización. Se comprueba que las acciones realizadas tienen un impacto positivo y avala la realización de acciones similares en otros entornos como los pacientes geriátricos con disfagia atendidos en domicilio.
Bibliografía
- Barroso J. Disfagia orofaríngea y broncoaspiración. Rev Esp Geriatr Gerontol. 2009;44(S2):22-8.
- Martínez González O, Zabaleta Vélez de Mendizábal I, Galarza Iriarte U, et al. Efecto de las variables de preparación sobre la textura en alimentos adaptados para pacientes con disfagia. Nutrición Hospitalaria. 2016;2:368-72.
- Clavé P, Verdaguer A, Arreola V. Disfagia Orofaringea en el anciano. Med Clin (Barc). 2005;124(19):742-74.






