1439 - METILPREDNISOLONA EN PULSOS EN PACIENTES HOSPITALIZADOS CON COVID-19 SIN INSUFICIENCIA RESPIRATORIA: ENSAYO CLÍNICO FASE 3, MULTICÉNTRICO, ALEATORIZADO, DOBLE CIEGO Y CONTROLADO CON PLACEBO
1Hospital Moisès Broggi. Sant Joan Despí. Barcelona. 2Complejo Hospitalario de Navarra. Pamplona.
Objetivos: Valorar la eficacia de la metilprednisolona en pulsos (MPP) en pacientes hospitalizados por COVID-19 con marcadores inflamatorios elevados pero que basalmente no requieren oxígeno.
Métodos: Ensayo clínico fase 3, multicéntrico, aleatorizado, doble ciego, controlado con placebo y de diseño paralelo desarrollado en dos hospitales de España (Complejo Hospitalario de Navarra, Pamplona, y Hospital Moisès Broggi, Sant Joan Despí). Los pacientes ingresados por neumonía por SARS-CoV-2 con marcadores inflamatorios elevados pero sin insuficiencia respiratoria en situación basal después de 7 días desde el inicio de síntomas fueron aleatorizados a recibir MPP (120 mg/día) o placebo durante 3 días. El objetivo primario fue el fallo de tratamiento a los 14 días, variable combinada que integraba mortalidad, necesidad de ingreso en UCI o ventilación mecánica, y/o empeoramiento clínico, definido este último como PaO2/FiO2 < 300; o descenso en un 15% de la PaO2 basal junto con incremento en los marcadores inflamatorios o progresión radiológica. Si se objetivaba empeoramiento clínico, los pacientes se rescataban con corticoides desenmascarados y tocilizumab. Los objetivos secundarios fueron la mortalidad a 28 días, eventos adversos, necesidad de ingreso en UCI o de oxígeno de alto flujo, y la evolución de los parámetros analíticos.
Resultados: Se aleatorizaron 72 pacientes y se analizaron 71 (34 en el grupo de MPP y 37 en el grupo control). Veinte pacientes desarrollaron fallo del tratamiento (29,4% en el grupo de MPP vs. 27% en el grupo control, p = 0,82 [tabla]). El tiempo al fallo de tratamiento fue similar en ambos grupos (fig. 1). No hubo casos de muerte ni de progresión a ventilación mecánica a los 14 días tras la aleatorización. Tampoco hubo diferencias en cuanto a las variables secundarias entre ambos grupos.
|
Objetivos del estudio y eventos adversos |
||||
|
Total (n = 71) |
Grupo MPP (n = 34) |
Grupo control (n = 37) |
p |
|
|
Objetivo primario |
||||
|
Fallo de tratamiento a los 14 días, n (%) |
20 (28,2) |
10 (29,4) |
10 (27) |
0,82 |
|
Mortalidad |
0 (0) |
0 (0) |
0 (0) |
|
|
Ingreso en UCI |
1 (1,4) |
0 (0) |
1 (2,7) |
1,00 |
|
Necesidad de ventilación mecánica |
0 (0) |
0 (0) |
0 (0) |
|
|
Empeoramiento clínicoa |
20 (28,2) |
10 (29,4) |
10 (27) |
0,82 |
|
Objetivos secundarios |
||||
|
Mortalidad a 28 días, n (%) |
0 (0) |
0 (0) |
0 (0) |
|
|
Ingreso en UCI a 28 días, n (%) |
1 (1,4) |
0 (0) |
1 (2,7) |
1,00 |
|
Necesidad de oxígeno de alto flujo, n (%) |
4 (5,6) |
1 (2,9) |
3 (7,9) |
0,36 |
|
Empeoramiento radiológico, n (%) |
32 (45,1) |
13 (38,2) |
19 (51,4) |
0,26 |
|
Duración de estancia hospitalaria, días |
7 (5-10) |
6 (5-10) |
7 (5-11) |
0,23 |
|
Eventos Adversos a 28 días |
||||
|
Número de EAs |
36 |
18 |
18 |
0,77 |
|
Pacientes con al menos 1 EA, n (%) |
32 (41,5) |
17 (50) |
15 (40,5) |
0,42 |
|
Descompensación de diabetes mellitus, n (%) |
11 (15,5) |
9 (26,5) |
2 (5,4) |
0,02 |
|
Descompensación de HTA, n (%) |
0 (0) |
0 (0) |
0 (0) |
|
|
Infección diferente a COVID-19, n (%) |
6 (8,6) |
0 (0) |
6 (16,2) |
0,02 |
|
Psicosis o manía, n (%) |
0 (0) |
0 (0) |
0 (0) |
|
|
Dispepsia, n (%) |
2 (2,8) |
0 (0) |
2 (5,4) |
0,49 |
|
Hemorragia digestiva, n (%) |
0 (0) |
0 (0) |
0 (0) |
|
|
Trombosis arterial, n (%) |
0 (0) |
0 (0) |
0 (0) |
|
|
Trombosis venosa, n (%) |
1 (1,4) |
1 (2,9) |
0 (0) |
0,48 |
|
Otro, n (%) |
16 (22,5) |
8 (23,5) |
8 (21,6) |
0,85 |
|
Positividad de la RT-PCR para SARS-CoV-2 a los 7 días posaleatorizaciónb, n (%) |
47/66 (66,2) |
23/32 (71,9) |
24/34 (70,6) |
0,91 |
|
Data expresados en número de pacientes (%) y mediana (rango intercuartílico). aDefinido como al menos 1 de estas 2 situaciones: 1) SpO2 a aire ambiente < 90%, o PaO2 a aire ambiente < 60 mmHg o PaO2/FiO2 15% descenso en la PaO2 respecto al valora basal, junto con aumento en los niveles de los parámetros inflamatorios (PCR, IL-6 o ferritina) o progresión radiológica. bRealizado en una muestra de frotis nasofaríngeo. MPP: metilprednisolona en pulsos; UCI: unidad de cuidados intensivos; EA: evento adverso; HTA: hipertensión arterial; RT-PCR: reverse-transcription polymerase chain reaction. |
||||
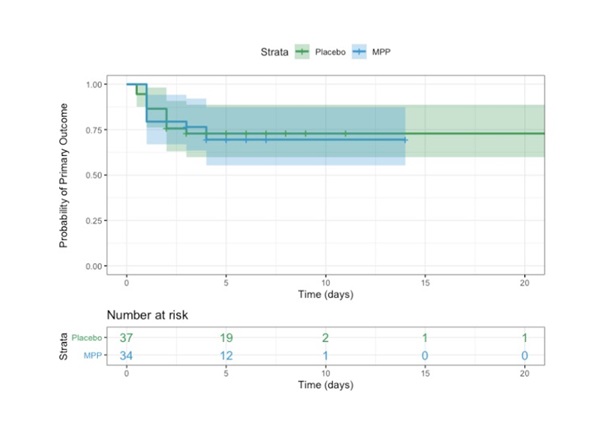
Conclusiones: En pacientes hospitalizados por COVID-19 con fenotipo inflamatorio pero sin necesidades de oxígeno al ingreso, una pauta de 3 días de MPP administrada después de la primera semana desde el inicio de síntomas no previene el deterioro respiratorio.






