Protocolos para el manejo de la Enfermedad Tromboembólica Venosa
Más datosLa trombosis venosa profunda de miembros inferiores es una entidad frecuente que debe ser tratada de forma adecuada dado que existe la posibilidad de que presente una complicación eventualmente mortal, además de poder desarrollar un síndrome postrombótico en ocasiones discapacitante. Actualmente su tratamiento se diferencia en una fase aguda, un tratamiento a largo plazo y ocasionalmente un tratamiento extendido, que no solo tienen objetivos definidos sino que utilizan distintos fármacos e incluso diferentes dosis de cada uno de ellos. Se describen las opciones terapéuticas de anticoagulación en cada una de las fases de tratamiento así como algunos tratamientos (trombólisis, inserción de un filtro de vena cava inferior, cirugía) que ocasionalmente pueden tener cabida ante determinadas situaciones.
Deep vein thrombosis of the lower extremities is a common condition that should be treated appropriately given the possibility that it could lead to an ultimately fatal complication, as well as to a post-thrombotic syndrome that is in some cases disabling. The current treatment for this condition is differentiated into an acute phase, a long-term therapy and occasionally an extended therapy, which not only has defined objectives but also uses various drugs and even varying dosages for each drug. We describe the therapeutic anticoagulation options in each of these treatment phases and some of the treatments (thrombolysis, insertion of an inferior vena cava filter, surgery) that can play a role in certain conditions.
El tratamiento anticoagulante de los pacientes con enfermedad tromboembólica venosa (ETV), y concretamente, los pacientes con trombosis venosa profunda de miembros inferiores (TVP) se puede dividir en 3 fases más o menos diferenciadas si bien cada vez con límites más permeables y con finalidades diferentes1. Así, tras el diagnóstico de la TVP se inicia el tratamiento de fase aguda, en el que la intención del mismo es impedir la recidiva precoz y la progresión del trombo o su emigración en forma de embolia (generalmente en forma de embolia pulmonar), facilitando la lisis del trombo. Esta primera fase aguda comprende los primeros 5 a 10 días de tratamiento según la concepción clásica de tratamiento anticoagulante parenteral continuado de antivitaminas K (AVK), aunque la incorporación de los anticoagulantes orales directos (ACOD) en el tratamiento agudo (concretamente, rivaroxabán y apixabán) han modificado la duración de este periodo entre 7 días para apixabán y 21 días para rivaroxabán.
La segunda fase del tratamiento anticoagulante, denominada de tratamiento a largo plazo (o profilaxis secundaria), comprende el siguiente periodo desde el final de la fase aguda hasta los primeros 3 a 6 meses. En esta fase se pretende que la lisis del trombo se realice de la forma más completa posible. En la última fase de tratamiento, también llamada tratamiento extendido (o profilaxis secundaria) pretende que no se produzca la recidiva tromboembólica venosa tardía y comprende desde los 3-6 meses de tratamiento anticoagulante al llamado tratamiento indefinido, inicialmente planteado de por vida, aunque se recomienda una evaluación al menos anual del riesgo de hemorragia y de recidiva tromboembólica del paciente con el fin de ser lo más eficientes posibles.
Tratamiento de la trombosis venosa profunda de miembros inferiores por fasesTratamiento en la fase agudaEl tratamiento agudo anticoagulante deberá iniciarse una vez el diagnóstico de la TVP sea objetivo (generalmente tras una ecografía venosa de compresión, con o sin Doppler). Para esta fase disponemos de varios grupos farmacológicos que pueden utilizarse indistintamente pero con algunas prioridades que iremos comentando (tablas 1 y 2):
- a)
Heparina no fraccionada: fue el primer tratamiento anticoagulante utilizado aunque su uso actualmente es marginal, debido a la necesidad de su administración intravenosa mediante infusión continua (se demostró que la administración en bolos intravenosos cada 4 h se asociaba con una mayor incidencia de hemorragias que la infusión continua), la extrema dificultad para mantener una perfusión en rango terapéutico estable y seguro, y la necesidad de mantener el ingreso hospitalario del paciente y la limitación de su movilidad. Dado que la heparina intravenosa tiene una afinidad inespecífica por las proteínas intravasculares, se estableció que la pauta más eficiente de tratamiento era la infusión de un bolo intravenoso de 80 UI/kg de peso seguido de una perfusión de 18 UI/kg/hora, recomendándose controles de su acción mediante la medición del tiempo de tromboplastina parcial activado (TTPa) inicialmente cada 6 h y posteriormente según el resultado de los controles2. Los valores de TTPa con los que se considera que la heparina no fraccionada está en rango terapéutico son entre 1,5 y 2,5 veces el valor normal.
- b)
Heparinas de bajo peso molecular: la aparición hace unos 30 años de las heparinas de bajo peso molecular (HBPM) revolucionó el tratamiento anticoagulante de la TVP ya que permitía la administración subcutánea, con una posología de una administración cada 12 o 24 h ajustada simplemente al peso del paciente (salvo en determinadas circunstancias como en casos de insuficiencia renal, edades y pesos extremos), con al menos la misma eficacia que las HNF y con una mayor seguridad3. En España tenemos comercializadas cinco HBPM (bemiparina, dalteparina, enoxaparina, nadroparina y tinzaparina) con posología y dosificación diferenciadas, pero con una eficacia superponible en la mayoría de las circunstancias clínicas de los pacientes con TVP. En caso necesario es posible realizar una determinación no ya de la concentración de HBPM en plasma, sino del efecto que ejerce sobre la coagulación midiendo la actividad anti-Xa. Para cada HBPM existe un valor terapéutico de actividad anti-Xa e incluso también diferente para aquellas HBPM que pueden ser administradas indistintamente cada 12 y cada 24 h (enoxaparina, dalteparina y nadroparina). Este valor no es necesario determinarlo de rutina pero sí en situaciones en las que la farmacocinética de las HBPM pueden verse alteradas como los casos de insuficiencia renal, embarazo, niños y pesos extremos. Ningún estudio ha demostrado que la utilización rutinaria de la actividad anti-Xa para modificar las dosis de HBPM en caso necesario sea más eficaz y/o más segura que su administración con una dosis ajustada a peso corporal.
- c)
Fondaparinux: la utilización del pentasacárido se ha mostrado útil en la fase aguda del tratamiento anticoagulante de la TVP. Su administración subcutánea a dosis ajustadas al peso del paciente (también requiere ajustes en caso de insuficiencia renal, como las HBPM) facilita su utilización si bien su uso ha sido marginal y relegado a determinadas circunstancias en las que no se han podido utilizar las HBPM.
- d)
Anticoagulantes orales directos (ACOD): en la fase aguda del tratamiento anticoagulante de la TVP se han testado solo dos de los ACOD actualmente comercializados, rivaroxabán y apixabán. El esquema de administración de estos dos fármacos ha modificado la división anteriormente establecida entre la fase aguda y la fase crónica de tratamiento. En el caso de apixabán establece una fase aguda de tratamiento de una semana, 7 días, en los que la dosis de apixabán es el doble de la habitualmente utilizada en la fase de tratamiento a largo plazo (5 mg/12 h) e incluso en otras patologías como la fibrilación auricular. Así, en los pacientes con TVP en los que se inicia tratamiento con apixabán este debe ser prescrito, durante 7 días, a una dosis de 10mg/12 h. En el caso de rivaroxabán la modificación de la duración de la fase aguda o de mayor intensidad de tratamiento es aún más evidente: en este caso se utiliza una dosis superior a la dosis habitual de tratamiento a largo plazo y de la fibrilación auricular (20mg/día, en una sola toma diaria) de forma tal que se reparte la dosis diaria en dos tomas, 15mg/12 h. Además la duración del tratamiento a esa dosis es de 21 días.
- e)
Filtro de vena cava inferior: la interrupción de la vena cava inferior mediante métodos quirúrgicos o mecánicos se ha postulado como una forma de disminuir el riesgo de que el paciente presente una embolia pulmonar y sobre todo una embolia pulmonar fatal. Inicialmente los filtros que se implantaron eran irrecuperables y por lo tanto quedaban implantados de forma definitiva, por lo que el paciente quedaba expuesto a una tasa mayor de complicaciones locales4 como trombosis del filtro, perforación de la pared de la cava, entre otros, así como efectos secundarios como un aumento de la incidencia de trombosis venosa profunda de miembros inferiores o complicaciones a distancia derivadas de la embolización de fragmentos del propio filtro tras su rotura5. Actualmente, los filtros de vena cava inferior que se implantan suelen ser del tipo recuperables, y de hecho se intentan extraer una vez que se ha solventado la situación clínica que indicó su colocación, generalmente una hemorragia o la necesidad de una intervención quirúrgica que impediría la anticoagulación del paciente, habiéndose comunicado una tasa de complicaciones realmente baja tanto de su implantación o de su permanencia in situ así como de su tasa de fallos de recuperación6.
Fases del tratamiento de la trombosis venosa profunda de miembros inferiores y fármacos utilizados
| Tratamiento agudo(hasta 5/10 días) | Tratamiento a largo plazo(5/10 días-3/6 meses) | Tratamiento extendido(3/6 meses-indefinido) | |
|---|---|---|---|
| Parenteral | HNFHBPMFondaparinuxTrombólisis | HBPM(Fondaparinux) | (HBPM) |
| Oral | ApixabánRivaroxabán | ApixabánDabigatránEdoxabánRivaroxabánAntivitamina K | ApixabánDabigatránEdoxabánRivaroxabánAntivitamina K(Aspirina) |
| Otros | Filtro de vena cava(Trombectomía)Media elástica | Media elástica | Media elásticaCirugía |
| Opción recomendada (por orden de recomendación)* | 1. Apixabán-Rivaroxabán2. HBPM3. Fondaparinux4. HNF | 1. Apixabán-Dabigatrán-Edoxabán-Rivaroxabán2. AVK3. HBPM | TVP idiopática:1. Apixabán-Rivaroxabán (valorar reducción de dosis).2. Dabigatrán-Edoxabán3. AVK4. AspirinaTVP asociada a cáncer:1. HBPM1. Apixabán-Edoxabán-Rivaroxabán3. AVK |
HBPM: heparina de bajo peso molecular; HNF, heparina no fraccionada.
Entre paréntesis se indican las opciones terapéuticas escasamente utilizadas por sus indicaciones restringidas o con menos evidencias.
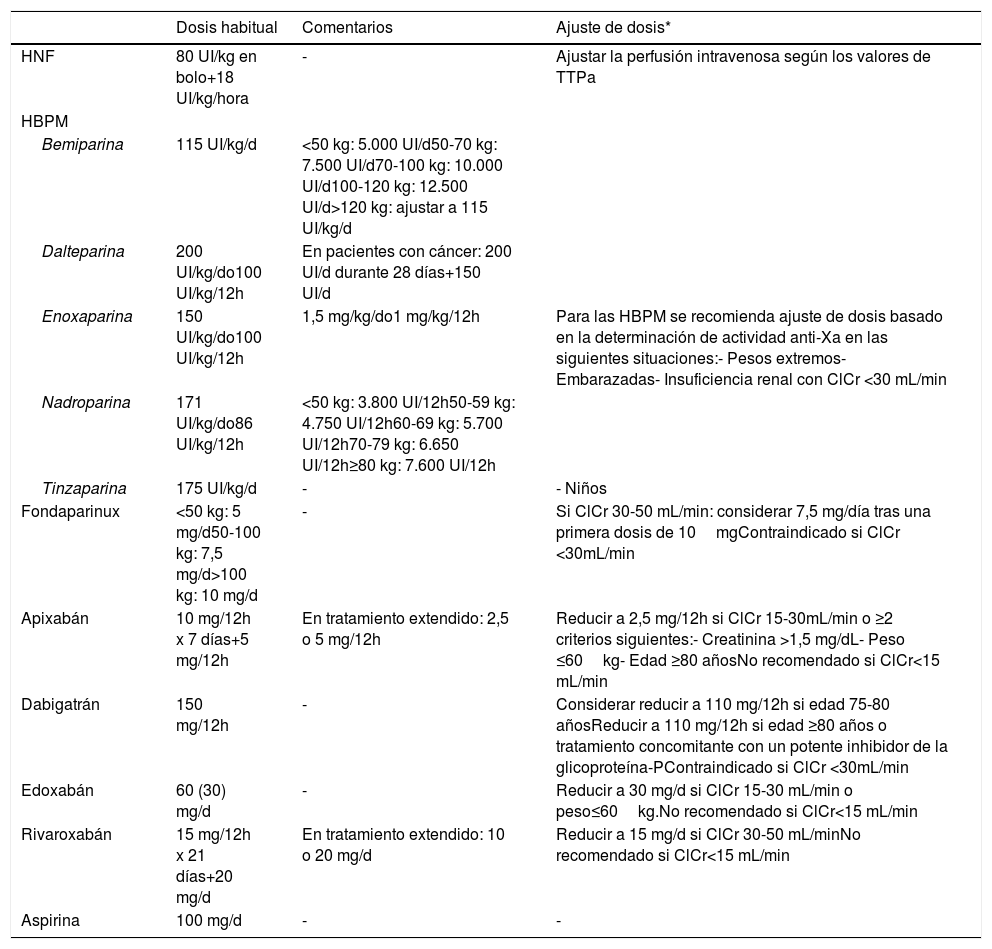
Posología de los fármacos utilizados en las diferentes fases del tratamiento de la trombosis venosa profunda de miembros inferiores
| Dosis habitual | Comentarios | Ajuste de dosis* | |
|---|---|---|---|
| HNF | 80 UI/kg en bolo+18 UI/kg/hora | - | Ajustar la perfusión intravenosa según los valores de TTPa |
| HBPM | |||
| Bemiparina | 115 UI/kg/d | <50 kg: 5.000 UI/d50-70 kg: 7.500 UI/d70-100 kg: 10.000 UI/d100-120 kg: 12.500 UI/d>120 kg: ajustar a 115 UI/kg/d | |
| Dalteparina | 200 UI/kg/do100 UI/kg/12h | En pacientes con cáncer: 200 UI/d durante 28 días+150 UI/d | |
| Enoxaparina | 150 UI/kg/do100 UI/kg/12h | 1,5 mg/kg/do1 mg/kg/12h | Para las HBPM se recomienda ajuste de dosis basado en la determinación de actividad anti-Xa en las siguientes situaciones:- Pesos extremos- Embarazadas- Insuficiencia renal con ClCr <30 mL/min |
| Nadroparina | 171 UI/kg/do86 UI/kg/12h | <50 kg: 3.800 UI/12h50-59 kg: 4.750 UI/12h60-69 kg: 5.700 UI/12h70-79 kg: 6.650 UI/12h≥80 kg: 7.600 UI/12h | |
| Tinzaparina | 175 UI/kg/d | - | - Niños |
| Fondaparinux | <50 kg: 5 mg/d50-100 kg: 7,5 mg/d>100 kg: 10 mg/d | - | Si ClCr 30-50 mL/min: considerar 7,5 mg/día tras una primera dosis de 10mgContraindicado si ClCr <30mL/min |
| Apixabán | 10 mg/12h x 7 días+5 mg/12h | En tratamiento extendido: 2,5 o 5 mg/12h | Reducir a 2,5 mg/12h si ClCr 15-30mL/min o ≥2 criterios siguientes:- Creatinina >1,5 mg/dL- Peso ≤60kg- Edad ≥80 añosNo recomendado si ClCr<15 mL/min |
| Dabigatrán | 150 mg/12h | - | Considerar reducir a 110 mg/12h si edad 75-80 añosReducir a 110 mg/12h si edad ≥80 años o tratamiento concomitante con un potente inhibidor de la glicoproteína-PContraindicado si ClCr <30mL/min |
| Edoxabán | 60 (30) mg/d | - | Reducir a 30 mg/d si ClCr 15-30 mL/min o peso≤60kg.No recomendado si ClCr<15 mL/min |
| Rivaroxabán | 15 mg/12h x 21 días+20 mg/d | En tratamiento extendido: 10 o 20 mg/d | Reducir a 15 mg/d si ClCr 30-50 mL/minNo recomendado si ClCr<15 mL/min |
| Aspirina | 100 mg/d | - | - |
ClCr: aclaramiento de creatinina; HBPM: heparina de bajo peso molecular; HNF: heparina no fraccionada.
El tratamiento con un filtro de vena cava inferior asociado a tratamiento anticoagulante (en ese caso con enoxaparina y warfarina) frente el mismo esquema de tratamiento anticoagulante se mostró no ser una estrategia eficaz ni segura4. En otros estudios más recientes, la implantación sistemática de un filtro de vena cava inferior en pacientes con TVP de miembros inferiores se asociaba incluso con una numéricamente superior incidencia de embolias pulmonares (no estadísticamente significativa) sin que se pudiera demostrar un descenso de la mortalidad asociada a su utilización7,8.
Actualmente el tratamiento de la TVP con un filtro de vena cava inferior ha quedado limitado a aquellas situaciones en las que no es posible instaurar el tratamiento anticoagulante como son los casos de contraindicación absoluta a este (hemorragia activa), relativas (TVP reciente y necesidad de intervención quirúrgica) o aquellas con alto riesgo hemorrágico y, con menos evidencia, pacientes con episodios recidivantes de ETV a pesar de una adecuada anticoagulación1.
f) Trombólisis, trombectomía: el tratamiento de la TVP mediante trombólisis sistémica nunca ha tenido gran predicamento toda vez que la eficacia del tratamiento anticoagulante es elevada con un bajo riesgo de hemorragia u otras complicaciones en general. Solo se planteó como una alternativa plausible en los casos de TVP extensas muy proximales (afectación de al menos la vena ilíaca externa) que no respondía adecuadamente al tratamiento anticoagulante estándar. Diferentes estudios compararon ambos esquemas terapéuticos con la utilización de diferentes trombolíticos (sobre todo con estreptoquinasa), con resultados dispares, si bien en un metaanálisis se mostró que la trombólisis sistémica reducía la incidencia de síndrome postrombótico (SPT) a expensas de elevar el riesgo hemorrágico mayor9. Actualmente, se considera que la trombólisis sistémica está indicada solo en aquellos pacientes con TVP iliofemoral de una duración inferior a 2 semanas, con bajo riesgo hemorrágico y en pacientes con buena situación funcional y con una esperanza de vida superior a un año1.
Han sido varios los estudios que han valorado la eficacia, tanto a corto plazo (valorado como resolución del trombo) como a largo plazo (incidencia de síndrome postrombótico), como de seguridad (hemorragia) del tratamiento trombolítico (con o sin trombectomía), generalmente con una administración dirigida con catéter, frente al tratamiento anticoagulante, siempre en TVP muy proximales (ilíacas). En el estudio CaVen10 se demostró que la trombólisis guiada con catéter (con rtPA, activador del plasminógeno tisular recombinante) conseguía una permeabilidad mayor de las venas iliofemorales trombosadas, con una igualdad en la incidencia de SPT valorado a 24 meses y con un riesgo de hemorragia bajo. Un estudio posterior11 demostró que la realización de trombólisis farmacomecánica con rtPA no obtenía mejores resultados, comparada con el tratamiento habitual de anticoagulación aislada, en la valoración del SPT a los 6 y 24 meses, hallándose además un mayor riesgo de hemorragia mayor. El seguimiento de estos pacientes a los 5 años se asoció con una menor incidencia de SPT en los pacientes que habían sido trombolisados, aunque con una mayor incidencia de SPT graves12.
Finalmente, un estudio reciente13 comparó la trombólisis acelerada mediante ultrasonidos en pacientes con TVP femoropoplítea con el tratamiento anticoagulante aislado, sin que existiera un beneficio evidente en cuanto a una menor incidencia de SPT.
Actualmente, la trombólisis dirigida con catéter es una técnica para pacientes con TVP con afectación de vena femoral común e ilíacas, aunque su utilización debe quedar relegada a aquellas situaciones en las que a pesar de un tratamiento anticoagulante adecuado exista un avance proximal del trombo o haya un peligro real de viabilidad del miembro inferior afecto. Además, hay que tener en cuenta que dadas las características evolutivas hacia la fibrosis del trombo, no debe realizarse la trombólisis en un paciente con una TVP de más de 2 semanas de evolución dada la baja probabilidad de éxito.
Tratamiento a largo plazoEl tratamiento a largo plazo comprende desde la finalización de la fase aguda de tratamiento (aunque en ocasiones se solapa con él) y los primeros 3-6 meses de tratamiento anticoagulante. Los diferentes esquemas de tratamiento quedan englobados en los siguientes apartados.
- a)
Heparinas de bajo peso molecular: la utilización de las HBPM como tratamiento a largo plazo queda limitada por el coste del tratamiento así como por el disconfort de la administración subcutánea de la HBPM. Por otra parte, su eficacia ha quedado demostrada con todas ellas, prefiriéndose por razones obvias, aquellos esquemas de tratamiento con una administración diaria única. Otra cuestión a determinar es la dosis a utilizar. En general se administra una dosis diaria similar a la del tratamiento en fase aguda, aunque en alguna HBPM subcutánea como la bemiparina se ha demostrado que una reducción a dosis profilácticas puede ser igualmente eficaz y segura en pacientes con ETV con factores de riesgo transitorios14. Además, como veremos posteriormente, esta modalidad terapéutica es de elección en algunas circunstancias como en la TVP asociada a cáncer y en las pacientes embarazadas.
- b)
Dicumarínicos: los antivitaminas K, en especial en nuestro medio acenocumarol y en menor medida warfarina, han sido durante varias décadas los fármacos utilizados de preferencia como tratamiento anticoagulante a largo plazo, de tal forma que al esquema de tratamiento en el que también se utilizaba HBPM durante la fase aguda de tratamiento se le denominó tratamiento estándar de la TVP.
Los inconvenientes de estos fármacos son muchos. Entre ellos destacan tener una gran variabilidad de dosis intra- e interpersonal, con un rango terapéutico muy estrecho que obliga a unos controles de laboratorio continuos y unas situaciones de sobre- e infradosificación muchas veces imprevisibles, con el consiguiente riesgo de hemorragia y de ineficacia en la prevención de la recidiva, respectivamente. Además, algunas hemorragias como las cerebrales se han visto especialmente ligadas a la utilización de los dicumarínicos, incluso independientemente del rango terapéutico de su dosificación. Entre las ventajas destacan su cómoda administración oral y su bajo coste. En este sentido debemos considerar que aunque el coste directo del fármaco es bajo, los costes indirectos asociados a pérdidas de jornadas laborales y desplazamientos de los pacientes en relación con los repetidos controles de laboratorio, así como relacionados con la necesidad de personal sanitario especializado en el control del mismo, hacen que el coste global de la utilización de los dicumarínicos se eleve considerablemente. Otro de los inconvenientes de estos fármacos es la gran cantidad de interacciones que tienen con otros fármacos, así como con alimentos y en especial con los que tienen un contenido importante de vitamina K, que hace que la variación del efecto anticoagulante de estos fármacos sea variable. El lento inicio de acción de los antivitaminas K hace necesario que su administración se solape durante unos días con el fármaco utilizado en la fase aguda de tratamiento de la TVP, generalmente las HBPM. Así, dado que la vida media de acenocumarol es de 8 a 10 h y la de warfarina es de 36 a 42 h, se necesitan al menos 2-3 días tras su primera administración para valorar su efecto anticoagulante mediante la medición del international normalised ratio (INR), razón internacional normalizada), una determinación de laboratorio que ajusta el tiempo de protrombina para todos los laboratorios que lo determinan. Generalmente la dosis inicial de estos fármacos es de 2-3mg diarios para acenocumarol y 5mg diarios para warfarina. Se considera que el paciente está adecuadamente anticoagulado con un antivitamina K cuando el valor de INR se encuentra entre 2,0 y 3,0, momento en el cual se puede suspender el tratamiento parenteral (generalmente HBPM).
- c)
Anticoagulantes orales de acción directa: en el caso de rivaroxabán se demostró en el estudio EINSTEIN-DVT15 que los pacientes con un tratamiento con rivaroxabán a dosis de 15mg/12h durante los primeros 21 días de tratamiento (continuado con 20mg/día) presentaba la misma eficacia y seguridad que los pacientes que eran tratados con el esquema clásico de HBPM (en este estudio, al igual que en los estudios pivotales con los ACOD en TVP, se utilizó enoxaparina a dosis de 1mg/kg/12h) seguida de un AVK (warfarina).
En otro estudio, apixabán a dosis de 10mg/12h durante 7 días en la fase de tratamiento agudo, seguido de 5mg/12h en la fase de tratamiento a largo plazo, se comparó con el mismo esquema de enoxaparina 1mg/kg/12h seguida de warfarina, consiguiendo ser no inferior en términos de eficacia, mientras que demostró una mayor seguridad en el sentido de presentar menos hemorragias mayores y no mayores clínicamente relevantes16.
En cuanto a dabigatrán también se comparó con el esquema tradicional de anticoagulación parenteral inicial seguido de AVK y demostró que con una dosis fija de 150mg/12h era no inferior tanto en eficacia como en seguridad a warfarina17. En el caso de edoxabán una dosis de 60mg/d (con ajuste a 30mg/d solo en el caso de pacientes con un aclaramiento de creatinina entre 30-50mL/min, un peso inferior a 60kg o si recibían un inhibidor potente de la glicoproteína P) se mostró no inferior en términos de eficacia con una mayor seguridad al asociarse a un menor número de hemorragias mayores y no mayores clínicamente relevantes18. En estos dos últimos fármacos la fase aguda de tratamiento anticoagulante se realizó con la pauta habitual de anticaoulación parenteal durante al menos 5 días con un diseño doble-ciego doble-enmascaramiento, de forma que se suspendía el tratamiento parenteral y se iniciaba el tratamiento con dabigatrán o edoxabán cuando se alcanzaba un INR de al menos 2,0.
Es de destacar en todos los estudios con anticoagulantes orales directos que la dosis utilizada durante la fase de tratamiento a largo plazo era constante salvo en el caso de edoxabán, independientemente de ajustes como se realizaba en los estudios de tromboprofilaxis en pacientes con fibrilación auricular no valvular.
Tratamiento extendidoEl tratamiento extendido se considera aquel que se realiza tras los primeros 3-6 meses de tratamiento a largo plazo con la intención de prevenir la recidiva tromboembólica tardía y su duración en ocasiones es indefinida, lo que quiere decir inicialmente de por vida, aunque debe someterse a reevaluaciones al menos anuales del riesgo tromboembólico y hemorrágico. Dadas las características y el riesgo de recidiva tromboembólica esta fase de tratamiento prácticamente queda restringida a aquellos pacientes con TVP no provocada o idiopática, además de la situación especial de pacientes con TVP asociada a cáncer activo.
Antes de la aparición de los ACOD el tratamiento extendido se realizaba preferentemente con AVK, con la ventaja de su eficacia pero con los múltiples inconvenientes inherentes a su uso. En un intento de minimizar estos riesgos se realizaron dos grandes estudios comparando la eficacia del tratamiento extendido con aspirina a dosis de 100mg/d en los pacientes con ETV idiopática. En el estudio ASPIRE19 el tratamiento con aspirina no redujo las recidivas tromboembólicas venosas aunque sí las hemorragias mayores, mostrando un beneficio clínico neto favorable. En cambio, en el estudio WARFASA20 la aspirina sí redujo los eventos tromboembólicos venosos recurrentes con el mismo riesgo de hemorragias mayores que el tratamiento con placebo. En ambos casos el brazo comparador era placebo, no warfarina u otro AVK, que hubiera sido un tratamiento activo con el que se debía haber comparado la aspirina.
Los resultados del tratamiento extendido con aspirina no eran lo suficientemente robustos para que fuera una alternativa a los AVK, máxime cuando no se habían comparado con ellos directamente. Los ACOD, en cambio, sí realizaron dicha comparación. En el caso de dabigatrán incluso se hizo una comparación doble. Por un lado, dabigatrán a dosis de 150mg/12h se comparó con warfarina en un estudio y a placebo en otro21. En el caso de la comparación activa con warfarina, dabigatrán mostró ser no inferior en términos de eficacia (recidivas tromboembólicas venosas) y superior en términos de seguridad determinada con el compuesto de hemorragias mayores y no mayores clínicamente relevantes. En cambio, cuando se comparaba a placebo dabigatrán mostraba una mayor incidencia de hemorragias y menos recidivas tromboembólicas venosas.
El resto de los ACOD se ha comparado con warfarina en el tratamiento extendido, con las mismas dosis que en el tratamiento a largo plazo o con dosis reducidas. En el caso de edoxabán no se ha realizado ningún estudio comparativo con warfarina definido como tratamiento extendido, pero en el ensayo clínico original la duración del tratamiento anticoagulante se podía extender hasta los 12 primeros meses, con lo que se puede considerar como un tratamiento extendido limitado. No se han publicado los resultados de forma aislada del tratamiento tras los primeros 6 meses de tratamiento, pero de la observación de las figuras y sus valores asociados, que muestran la eficacia y la seguridad de los dos brazos de tratamiento, da la impresión que se mantienen con la misma tendencia que en los 3 meses anteriores. En el caso de rivaroxabán el tratamiento extendido se realizó en el estudio inicial15 comparándose con placebo durante 6-12 meses de tratamiento a dosis de 20mg/d de rivaroxabán para aquellos que habían finalizado los primeros 6-12 meses de tratamiento a largo plazo. En estos pacientes rivaroxabán fue superior en la prevención de recidivas tromboembólicas venosas, sin diferencias en las hemorragias mayores. No obstante, en un estudio posterior22 rivaroxabán se comparó con 100mg/d de aspirina pero utilizando dos dosis diferentes, 10mg/d y 20mg/d. Durante los 12 meses de tratamiento extendido rivaroxabán, a cualquiera de las dos dosis, se mostró más eficaz en la prevención de recidivas tromboembólicas venosas que aspirina, sin diferencia en la incidencia de hemorragias mayores y no mayores clínicamente relevantes.
En el caso de apixabán la comparación en el tratamiento extendido se realizó frente a placebo23, con dos dosis (5mg/12h y 2,5mg/12h), durante 12 meses adicionales a los primeros 6-12 del tratamiento a largo plazo. Con las dos dosis se consiguió una reducción de las recidivas tromboembólicas venosas sin que existiera un incremento en la incidencia de hemorragias mayores o no mayores clínicamente relevantes.
De todo lo anteriormente expuesto se concluye que los ACOD son una alternativa eficiente en el tratamiento extendido de la TVP, pues se ha demostrado su eficacia y seguridad en mayor o menor medida en todos los ensayos clínicos, comparados con placebo21–23, con aspirina22 o con warfarina21, pero se añade la ventaja de que en algunos casos22,23 se podría utilizar la dosis tromboprofiláctica de rivaroxabán (10mg/d) o de apixabán (2,5mg/12h) con mayor seguridad y la misma eficacia.
Otros tratamientosTerapia compresivaLa utilización de la terapia compresiva, tanto con vendajes como más habitualmente con medias elásticas, tiene como objetivo principal reducir la incidencia de una complicación relativamente frecuente como es el SPT, aunque durante la fase aguda también se puede utilizar para disminuir la sintomatología del paciente y permitir una deambulación precoz. El primer ensayo clínico publicado demostró una eficacia tal que reducía a la mitad la incidencia del SPT, por lo que durante años se preconizó la utilización de las mismas desde la fase aguda de tratamiento y durante los dos primeros años de tratamiento, dado que el ensayo clínico valoraba los resultados en ese plazo cuando se comparaba a la no utilización de medias de compresión24. La publicación del ensayo clínico SOX25 cambió este paradigma al demostrar que la utilización de las medias compresivas (con una presión de 30-40mmHg) no prevenían el SPT (valorado también a los dos años) en comparación con la utilización de «medias placebo». Este ensayo clínico supuso la reducción del grado recomendación de la utilización de las medias compresivas en algunas guías clínicas (ACCP 2016) a grado 2B, pero la presencia de múltiples sesgos en su diseño y realización ponían en duda tal recomendación. En un metaanálisis posterior26 se valoraron los resultados de cinco ensayos clínicos publicados hasta aquel momento y se concluyó que los resultados de todos los estudios no eran valorables por la imprecisión de la valoración del SPT y el riesgo de sesgos en todos los estudios. Por lo tanto, la eficacia de las medias elástica de compresión queda en entredicho sobre todo en cuanto a su utilidad en la prevención del SPT si bien en la mejora de la sintomatología aguda en algunos pacientes refuerza su utilización durante esta fase de tratamiento de la TVP.
Tratamiento quirúrgico de la TVP de miembros inferioresLa trombectomía quirúrgica en la fase aguda del tratamiento de la TVP proximal de miembros inferiores quedaría relegada a aquellas situaciones en las que el tratamiento anticoagulante (y la trombólisis local) está contraindicado y existe riesgo vital para el paciente y el miembro afecto como son los casos de phlegmasia cerulea o alba dolens. Esta técnica no está exenta de riesgos, máxime cuando se realiza en situaciones muy comprometidas, considerándose además que se debe prevenir la inducción de formación de émbolos mediante la colocación de un filtro de vena cava inferior preventivo o de un balón proximal al trombo. Generalmente, la intervención se continúa con la realización de una fístula arteriovenosa temporal entre la vena safena interna y la arteria femoral superficial, con la intención de incrementar el flujo venoso y garantizar la permeabilidad de la zona intervenida27.
En los casos de trombosis venosas crónicas las opciones quirúrgicas son varias y no totalmente aceptadas, indicadas solo en los casos de trombos crónicos que afectan al menos la vena femoral común y que presentan un SPT grave. Algunas de estas técnicas son la endoflebectomía (que se suele acompañar de la realización de una fístula arteriovenosa entre la safena interna y la arteria femoral superficial), el bypass de May-Husni (útil solo en los casos de afectación de la vena femoral profunda y superficial con permeabilidad de la femoral común, en la que se realiza un bypass entre la safena y la vena poplítea) y los diferentes tratamientos endovasculares en los que se tratan los sectores iliocavo o iliofemoral con realización de angioplastia y/o colocación de stents venosos. En este último caso no se ha llegado a un consenso sobre el tratamiento anticoagulante a seguir, variando de utilizar AVK o HBPM, con una duración de entre 2 y 6 meses, seguidos de antiagregación de forma indefinida28.
Tratamiento de la TVP de miembros inferiores en situaciones especialesTVP asociada a cáncerEn el año 2003 se publicó el estudio CLOT29 que supuso el cambio de paradigma de tratamiento anticoagulante en un grupo concreto de pacientes con ETV como eran los pacientes con cáncer. Se demostró que la utilización de dalteparina era superior al tratamiento habitual de dalteparina continuada con warfarina durante los 6 primeros meses de tratamiento anticoagulante, mostrándose con una menor incidencia de recidivas tromboembólicas venosas sin mayor riesgo de hemorragias. El régimen de HBPM utilizado era novedoso pues se empleaba 200 UI/kg/24h de dalteparina durante las primeras 4 semanas de tratamiento anticoagulante seguido de 150 UI/kg/d durante los 5 meses siguientes.
En un estudio anterior30 se había demostrado que enoxaparina administrada en un régimen diario de 1,5mg/kg/d era tan eficaz como warfarina en la prevención de las recidivas tromboembólicas venosas en los primeros 3 meses de tratamiento, con un mejor perfil de seguridad al padecer un menor número de hemorragias. Tuvieron que pasar 10 años desde el estudio CLOT para que el estudio CATCH volviera a compararse con el esquema anticoagulante clásico (en este caso por tinzaparina 175 UI/kg/día seguida de warfarina) con la intención de al menos replicar los resultados de aquel, aunque se utilizaba una dosis constante de tinzaparina durante los 6 meses de tratamiento anticoagulante (175 UI/kg/d)31. No obstante, tinzaparina no consiguió disminuir la incidencia de recurrencias tromboembólicas venosas ni de hemorragias mayores, sí de hemorragias no mayores clínicamente relevantes. A pesar de ello en los metaanálisis posteriores que incluyeron estos estudios se observa una menor incidencia de recurrencias de ETV con HBPM que con AVK, y éstas son la terapia de elección en el paciente con ETV (y con TVP) asociada a cáncer.
El número de pacientes con ETV y cáncer activo incluidos en los ensayos clínicos principales de los ACOD era muy escaso, motivo por el que no se podían extrapolar los resultados en ellos obtenidos al grupo concreto de pacientes con trombosis asociada a cáncer. Por ello, se diseñaron estudios específicos en este campo, de los que conocemos los resultados de dos de ellos. El primero en publicarse, Hokusai-VTE-Cancer32 comparaba el tratamiento estándar hasta ese momento (dalteparina, siguiendo el esquema de dosificación del ensayo CLOT) con edoxabán (precedido durante al menos 5 días por una HBPM). En este estudio se demostró que edoxabán era no inferior (y no superior) que dalteparina en la valoración del evento compuesto de recidivas tromboembólicas más hemorragias mayores. Cuando se valoraban ambos eventos por separado, edoxabán se mostró más eficaz (menos recidivas tromboembólicas venosas) pero menos seguro (se asociaba con más hemorragias mayores) que dalteparina. Además, este exceso de hemorragias mayores en el grupo de edoxabán eran principalmente debidas a hemorragias gastrointestinales superiores, sobre todo en pacientes con cáncer gastrointestinales, lo que hacía que fuera un subgrupo de pacientes con CAT especialmente vulnerables a edoxabán.
Posteriormente, se publican los resultados del ensayo clínico, SELECT-D, que comparó dalteparina (con el mismo esquema que en el ensayo CLOT) con rivaroxabán. A diferencia del estudio anteriormente mencionado, rivaroxabán también se utilizaba durante la fase aguda del tratamiento anticoagulante, con el mismo esquema que en el ensayo clínico EINSTEIN, es decir, 15mg/12h de rivaroxabán durante los primeros 21 días de tratamiento seguidos de 20mg/d durante los primeros 6 meses33. El tratamiento con rivaroxabán se asoció con una menor incidencia de recidivas tromboembólicas venosas que dalteparina, sin objetivarse diferencias estadísticas en la seguridad cuando se valoraban como hemorragias mayores (sí había un mayor número absoluto de hemorragias gastrointestinales), aunque sí presentaban una mayor incidencia de hemorragias no mayores clínicamente relevantes, gastrointestinales y genitourinarias.
En un ensayo clínico con intención de valorar la seguridad del tratamiento con apixabán se compara apixabán, con un régimen de tratamiento similar a su ensayo clínico en pacientes con ETV (10mg/12h durante 7 días seguido de 5mg/12h), con dalteparina34. Apixabán se mostró más seguro que dalteparina al presentar menor hemorragias mayores (con igualdad de hemorragias no mayores clínicamente relevantes) e igualdad de eficacia (no estimable dado que no hubo recidiva alguna en el grupo de pacientes con apixabán).
En el ensayo clínico Caravaggio se comparó el tratamiento con apixabán (con su esquema terapéutico habitual en el tratamiento de la TVP) con dalteparina, con el esquema del ensayo clínico CLOT. Apixabán demostró no inferioridad en la incidencia de recidivas tromboembólicas venosas durante el periodo de 6 meses de tratamiento inicial, sin diferencias en cuanto a la tasa de hemorragia mayor35. Es de destacar que este estudio excluyó los pacientes con tumores cerebrales primarios o metastásicos, así como incluyó muy pocos pacientes con tumores hematológicos o de localización gastrointestinal superior, que precisamente fueron los que con mayor frecuencia presentaron episodios de hemorragia mayor en los estudios Hokusai-VTE-Cancer y SELECT-D.
Actualmente la postura de diferentes sociedades científicas (emitidas antes de la publicación del estudio Caravaggio) es la de recomendar HBPM o ACOD, de preferencia sobre AVK, en los pacientes con trombosis asociada a cáncer y un aclaramiento de creatinina de al menos 30mL/min, si bien en el caso de los ACOD señalan la precaución que se debe tener en los pacientes con cánceres del tracto gastrointestinal superior, sobre todo con edoxabán y rivaroxabán, por el mayor riesgo de hemorragia36,37.
TVP distalSe considera TVP distal aquella cuya extensión proximal no llega a la vena poplítea, por lo que suele quedar restringida a los troncos tibioperoneos, las venas peronea y tibiales así como a las musculares (gemelar, sólea). Aunque existe cierto consenso en que su potencial embolígeno es inferior al de las TVP proximales, el tratamiento anticoagulante no se distingue en duración o intensidad de estas, por lo que se mantendría el riesgo hemorrágico derivado de su tratamiento. En las guías ACCP se consideraba que se debían tratar todas aquellas TVP distales que se acompañaran de síntomas graves o que tuvieran factores de riesgo de extensión proximal, a saber, que tuvieran una determinación positiva de dímero-D, estuvieran asociadas a un cáncer activo, el paciente estuviera ingresado o hubiera padecido una ETV previamente, que la vena trombosada tuviera una longitud de al menos 5cm, afectara varias venas infrapoplíteas o tuviera más de 7mm de diámetro máximo1. De forma particular, las trombosis confinadas a las venas musculares tienen el menor potencial embolígeno y así se prefiere inicialmente que no sean tratadas con anticoagulación y solo ser vigiladas con una ecografía seriada, esto es, realizar una nueva ecografía a la semana de la anterior y solo prescribir tratamiento anticoagulante en el caso de que el trombo hubiera progresado proximalmente. Esta misma actitud de vigilancia ecográfica seriada sería la que se adoptaría en el caso de que el paciente tuviera un riesgo hemorrágico elevado o que la TVP distal no tuviera ninguno de los factores de riesgo predictores de progresión proximal. En el resto de casos se prescribiría tratamiento anticoagulante con el mismo esquema y duración que en los casos de TVP proximal, como se ha visto en un reciente metaanálisis en el que se demostró que el tratamiento anticoagulante de las TVP distales disminuían el riesgo de embolia pulmonar sin aumentar el de hemorragias, debiendo considerarse una duración de al menos 6 semanas sobre tratamientos de más corta duración38.
TVP durante el embarazo y el puerperioEs bien conocido que el embarazo y el puerperio son situaciones clínicas con un elevado riesgo trombogénico, repartidos por igual en cuanto a frecuencia y sin diferencia de incidencia en los diferentes trimestres del embarazo. Sin embargo, la localización de la TVP es más frecuente en el miembro inferior izquierdo (relación 4:1 respecto al derecho) en relación con el efecto mecánico compresivo del útero grávido sobre la vena ilíaca izquierda. Otros factores que elevan el riesgo trombogénico son las modificaciones de la hemostasia en el sentido de la hipercoagulabilidad (probablemente relacionada con una intención teleológica de mantener el embarazo) y las alteraciones del retorno venoso con una predisposición a la estasis venosa por la acción miorrelajante de la progesterona sobre la pared venosa con un aumento secundario de la distensibilidad.
El esquema de tratamiento anticoagulante de la TVP asociada al embarazo sigue la consideración de prevenir cualquier daño al feto al evitar la utilización de fármacos con potencial teratogénico o lesivo. La utilización de AVK que durante años había quedado restringida al segundo y tercer trimestres del embarazo para evitar su conocida teratogenicidad en el primero, se mostró ser potencialmente peligrosa al demostrarse que se relacionaba con un mayor riesgo de hemorragias intracraneales y de malformaciones faciales. Así, quedaron las HBPM como estándar de tratamiento anticoagulante durante el embarazo, máxime cuando no atraviesan la barrera placentaria. Actualmente se consideran que son el tratamiento anticoagulante de elección durante el embarazo, debiendo utilizarse las dosis habituales estándares de cada HBPM acorde al peso de la paciente, independientemente de que vaya ganando peso durante el embarazo. Dado que el embarazo afecta la farmacocinética de las HBPM se ha propuesto la medición de la actividad anti-Xa como forma de determinar la dosis adecuada para cada paciente en cada uno de los trimestres. En este sentido, algunas sociedades se postulan en contra de la determinación rutinaria de la actividad anti-Xa durante el embarazo39.
La duración del tratamiento anticoagulante de la TVP asociada al embarazo se asimila a la de las TVP con factor de riesgo transitorio, es decir, el tratamiento ha de tener una duración de al menos 3 meses, aunque en este caso dado que durante el puerperio el riesgo tromboembólico también está aumentado, siempre se debe incluir también esas 6 semanas. Es decir, la duración incluye todo el embarazo y el puerperio, y siempre al menos 3 meses en total.
El tratamiento anticoagulante de la TVP asociada al puerperio también debe comprender un mínimo de 3 meses de duración. En este caso la elección del tratamiento anticoagulante pivota en evitar que, en el caso de que se proceda a la lactancia materna, el fármaco utilizado no produzca lesión alguna sobre el recién nacido. En este periodo el tratamiento anticoagulante se puede realizar con HBPM o con AVK, dado que aunque se han detectado trazas de estos fármacos en la leche materna, no tienen ningún efecto sobre el recién nacido.
Tanto durante el embarazo como en el puerperio la realización del tratamiento anticoagulante con ACOD está contraindicada toda vez que se desconoce su efecto sobre el feto y el recién nacido, respectivamente.
TVP en niños y adolescentesNo hay ensayos clínicos publicados que valoren el tratamiento anticoagulante en la edad pediátrica-adolescencia, por lo que la mayoría de las recomendaciones provienen de extrapolaciones de los estudios en adultos. Además existen algunas características fisiológicas de estas edades que determinan un manejo diferente de las TVP como es el hecho de una hemostasia diferente en los primeros meses de vida (caracterizada por una menor capacidad en la generación de trombina) o en la ausencia de daño endotelial en estas edades tempranas de la vida. Todo ello además determina que las TVP pediátricas sean más frecuentemente desencadenadas por un factor de riesgo trombogénico.
En los niños también están contraindicados algunos anticoagulantes como los ACOD ante la escasez de ensayos clínicos, si bien actualmente algunos de ellos están en periodo de desarrollo. El tratamiento con HBPM podría quedar más restringido debido a la inconveniencia de su administración subcutánea mientras que los AVK se postularían como el tratamiento de elección. En el caso de utilizar HBPM habría que determinar la actividad anti-Xa para ajustar la dosis en los pacientes pedíatricos, ya que por su farmacocinética necesitarían dosis más altas que en los adultos. La duración del tratamiento se considera que no debe superar los 3 meses en los casos de TVP secundaria a factores de riesgo transitorios mientras que en los casos idiopáticos se podría prolongar hasta un año40.
TVP de miembro superiorNo se han realizado ensayos clínicos que comparen los diferentes tratamientos anticoagulantes en los pacientes con TVP de miembro superior, por lo que las recomendaciones terapéuticas derivan de las extrapolaciones del tratamiento de las TVP de miembro inferior. No se ha experimentado la eficacia y seguridad de los ACOD en estas trombosis así que actualmente no se recomiendan como primera opción al igual que en las TVP de miembro inferior. El esquema de tratamiento en estos casos vuelve a ser el esquema clásico de HBPM durante la fase aguda (o HNF o fondaparinux, respectivamente) y AVK durante la fase de tratamiento a largo plazo. Se suele considerar que el tratamiento extendido no es necesario en las TVP de miembro superior dado que la probabilidad de recidiva es baja, por lo que la duración del tratamiento no debe superar los 3 meses41.
Una forma especial de TVP del miembro superior es la denominada como síndrome de Paget-Schroetter (o trombosis de esfuerzo) en la que la vena subclavia se ve constreñida entre la primera costilla, la clavícula y la inserción del músculo escaleno anterior, por lo que ante un esfuerzo excesivo, generalmente repetitivo, conlleva el daño endotelial y la generación de un trombo subclavio. La mejor opción terapéutica en este síndrome es controvertida pues varía entre la anticoagulación convencional (con HBPM seguida de AVK, puesto que los ACOD no se han comparado con ese esquema en este síndrome) y la trombólisis local dirigida por catéter y la cirugía de liberación (resección parcial de la primera costilla, escalenectomía anterior, etc.). No hay ensayos clínicos que comparen ambas opciones pero en grandes series de casos realizados en hospitales especializados han demostrado que la trombólisis precoz seguida de la descompresión quirúrgica se relacionan con una menor tasa de recidivas y SPT. En general se recomienda mantener la anticoagulación hasta que el paciente sea intervenido quirúrgicamente puesto que en el caso de no serlo la alta probabilidad de recidiva obligaría a mantener la anticoagulación con objeto de prevenirla. El momento de la intervención quirúrgica tampoco se ha definido de forma robusta y mientras unos autores prefieren intervenir durante la anticoagulación en el episodio agudo otros prefieren esperar no más de 3 meses para realizarla42.
TVP asociada a catéteresLa trombosis venosa asociada a catéter venoso central (CVC) es una patología importante toda vez que la utilización de los catéteres venosos es cada vez más frecuente debido a sus indicaciones (generalmente la infusión de tratamiento antineoplásico) aunque también los materiales de los que están fabricados (cada vez menos trombogénicos) y las técnicas de inserción y características de los catéteres (los más modernos catéteres centrales de inserción periférica se han mostrado complicarse con trombosis menos frecuentemente) hacen que disminuya la frecuencia de complicaciones trombóticas. Se han definido una serie de factores de riesgo para una mayor frecuencia de trombosis asociada a catéter entre las que destacan la inserción en el lado izquierdo del cuerpo, en miembros inferiores respecto a los superiores, un mayor número de luces (o un mayor diámetro del catéter), la inserción a través de la vena yugular en comparación con la subclavia, el mayor número de intentos de inserción y la localización diferente a la confluencia entre vena cava superior y aurícula derecha (que es la localización ideal)43. No se ha demostrado un beneficio de la tromboprofilaxis farmacológica rutinaria en los pacientes a los que se les implanta un catéter venoso central sobre todo debido al riesgo de hemorragia asociado a su utilización, si bien algunos autores sí la propugnan en el caso de que coincidan varios de los factores de riesgo anteriormente mencionados. Por otra parte, en cuanto al tratamiento anticoagulante se considera que se debe realizar con el esquema clásico de HBPM seguida de AVK dado que no se ha demostrado la eficacia (tampoco hay motivo para descartarla) de los ACOD. Un aspecto controvertido es la necesidad de retirar el CVC en estos pacientes. En general, se considera que es posible mantenerlo (realizando solo el tratamiento anticoagulante) si es estrictamente necesario tenerlo implantado, está bien posicionado, no tiene signos de infección local y sus luces están permeables, debiendo retirarse cuando no se cumplan todas las condiciones. El momento de la retirada del catéter también es objeto de controversia, existiendo cierto consenso en que debe realizarse tras unos días de anticoagulación. La duración del tratamiento se estima en 3 meses en el caso de que haya sido retirado y de forma indefinida mientras esté insertado en el caso de que se mantenga insertado y funcionante44.
TV superficialLa trombosis venosa superficial de miembros inferiores (TVS) es una enfermedad más frecuente que la TVP y asienta más frecuentemente sobre venas previamente varicosas. Sus consecuencias son casi exclusivamente locales, en los miembros inferiores, pues se les atribuye una escasa capacidad embolígena. Por ello, el objetivo del tratamiento es diferente al de la TVP pues trata de evitar su progresión y sus secuelas locales. Su localización y extensión también determinan la opción terapéutica a elegir. Así, en los casos de TVS no complicada (menor a 5cm de longitud y alejada de la unión safeno-femoral y safeno-poplítea) se considera que se puede realizar el tratamiento con medidas higiénicas (miembro inferior elevado y medias de compresión) así como la utilización de antiinflamatorios no esteroideos. En los pacientes con una longitud de la TVS superior a 5cm (e incluso en aquellos con trombos superficiales cercanos a la desembocadura de los cayados) se prefiere la utilización de tratamiento anticoagulante a dosis profilácticas de TVP, como se demostró en el estudio CALISTO en el que fondaparinux a dosis de 2,5mg/d durante 45 días fue superior a placebo en reducir la progresión del trombo, la recidiva de TVS y la ocurrencia de TVP45.
También se han utilizado las HBPM a diferentes dosis en los pacientes con TVS, habiéndose demostrado su utilidad tanto a dosis profilácticas como intermedias. En cuanto a los ACOD en el estudio SURPRISE se comparó rivaroxabán a dosis de 10mg/d con fondaparinux a dosis de 2,5 m/d, durante 45 días. No hubo diferencias en cuanto a la progresión (o embolización) del trombo ni en relación con las hemorragias46, por lo que rivaroxabán podría ser una opción terapéutica a la terapia anticoagulante parenteral.
TVP recidivanteLa duración del tratamiento anticoagulante viene definido no por la gravedad del mismo sino por los factores de riesgo existentes en el momento del evento índice de forma que en general se considera que cuando existe algún factor de riesgo (TVP secundaria) el tratamiento se puede limitar a 3 meses (salvo en el caso del cáncer que deben ser al menos 6 meses) mientras que si no existe ningún factor de riesgo (TVP idiopática) se puede considerar incluso el tratamiento anticoagulante indefinido. Esto es así porque se ha demostrado que las recidivas de TEV son menos frecuentes cuando se suspende el tratamiento en un paciente con un episodio de TVP secundaria mientras que puede llegar a ser elevada cuando el caso es el de una TVP idiopática. Por ello, se considera que en el caso de los pacientes con episodios repetidos de TVP secundarias el tratamiento debe realizarse para cada uno de esos episodios, no de forma indefinida. En cambio en un paciente con TVP idiopática recidivante tras la suspensión del tratamiento anticoagulante del primer episodio se considera que este debe continuarse de forma indefinida dada la alta probabilidad de recidiva si se vuelve a suspender la anticoagulación1.
Otra cuestión aún no resuelta de forma clara es qué hacer en el caso de que un paciente presente una recidiva mientras está con el tratamiento anticoagulante. Si bien algunos autores propugnan cambiar de tipo de tratamiento (cambiar de familia de ACOD [antitrombina frente a anti-factor X], AVK o HBPM) otros propugnan otras estrategias tras comprobar el adecuado cumplimiento del tratamiento por parte del paciente. Así, si el tratamiento se estaba realizando con HBPM como en el caso de los pacientes con cáncer, se puede valorar aumentar un 25% la dosis de la HBPM o cambiar a otro fármaco. En el caso del tratamiento con HBPM en pacientes embarazadas habría que valorar la medición de la actividad anti-Xa y ajustar la dosis según sus cifras o cambiar a una HBPM con posología cada 12 h en lugar de cada 24 h si fuera ese el caso. Finalmente, como indicación relativa en caso de recidiva también se podría valorar la inserción de un filtro de vena, si bien con menor rigor que si la recidiva fuera en forma de embolia pulmonar.
Conclusiones prácticasEl tratamiento anticoagulante de la TVP ha ido evolucionando con la aparición de nuevos fármacos más seguros y en ocasiones más eficaces. Actualmente disponemos de fármacos orales (ACOD) que deben ser la primera línea de tratamiento tanto en la fase aguda como en la de a largo plazo, e incluso en la de tratamiento extendido en la que la versatilidad de una dosis inferior garantiza un tratamiento eficaz y seguro. En circunstancias especiales como son los casos de pacientes embarazadas (y en algunos pacientes con TVP asociada a cáncer) o en casos de limitaciones económicas (el coste de los ACOD en España no está financiado para el tratamiento de la TVP), deberíamos plantearnos otras opciones terapéuticas más clásicas como las HBPM y los AVK, quedando aún más restringidas el resto de opciones terapéuticas.
Nota al suplementoEste artículo forma parte del suplemento «Protocolos de manejo de la enfermedad tromboembólica venosa. Actualización 2020», que cuenta con la colaboración de Laboratorios Rovi para la impresión y difusión del suplemento.