Introducción
Además de la edad y el sexo, la hipertensión arterial (HTA), la hipercolesterolemia y el tabaquismo son los factores de riesgo principales en la aparición de lesión de órgano diana y en el desarrollo de enfermedad cardiovascular (ECV) 1,2. La HTA, tanto sistólica como diastólica, constituye uno de los principales factores de riesgo cardiovasculares (FRCV) de las enfermedades cardiovasculares en el anciano 3, con una prevalencia entre el 40-70% según los diferentes estudios internacionales y nacionales 4,5.
En los países occidentales existe un incremento de la presión arterial (PA) con la edad; sin embargo, el comportamiento de los componentes de la PA difiere a partir de los 50 años. Mientras que la PA sistólica (PAS) continúa aumentando con la edad, la PA diastólica (PAD) aumenta hasta los 50-60 años, tras lo cual tiende a disminuir o a permanecer constante, incrementándose la presión de pulso (PP) y justificando la mayor prevalencia de hipertensión sistólica aislada (HSA) en mayores de 60 años 6.
Se pueden encontrar varias razones para un incremento desproporcionado de la PAS en relación con la PAD, siendo la causa más común la rigidez de las grandes arterias que sucede por la propia edad, y que se acelera en presencia de HTA y otros factores de riesgo como diabetes, dislipemia y tabaquismo 6.
Los resultados de amplios estudios epidemiológicos han puesto de manifiesto que a partir de los 50 años la PAS es mejor predictor de riesgo cardiovascular (RCV) que la PAD; es más, como la rigidez arterial no sólo aumenta la PAS sino también disminuye la PAD, la PP parecería ser incluso mejor predictor de RCV que la PAS 7,8. Son numerosos los estudios que han demostrado que la elevación de la PP es un FRCV independiente de mortalidad cardiovascular, enfermedad coronaria, enfermedad cerebrovascular, renal y afectación de órganos diana (hipertrofia ventricular izquierda, daño carotídeo) 9. La mayoría de estos estudios han sido publicados fuera de nuestro país.
El presente estudio tiene como principal objetivo determinar la asociación entre los niveles de PP medida por toma casual con el antecedente de ECV clínica en una muestra poblacional de ancianos españoles. Como objetivo adicional planteamos determinar si el grado de asociación de la PP con el antecedente de daño cardiovascular clínico es mayor que el de PAS, PAD y PAM.
Pacientes y métodos
Los datos utilizados en este trabajo han sido obtenidos a partir de la población participante en el estudio EPICARDIAN (EPIdemiología CARDIovascular en los ANcianos en España). El proyecto EPICARDIAN es un estudio epidemiológico y clínico sobre los principales FRCV en ancianos. Sus objetivos principales son estimar la prevalencia global y su distribución por edad y sexo de los principales FRCV en la población mayor de 65 años, y estimar la incidencia acumulada y el riesgo relativo de episodios agudos de enfermedad cerebrovascular y ECV fatales y no fatales.
Se trata de un estudio de cohortes, multicéntrico, de base poblacional, realizado en cuatro áreas de salud (barrio de Lista en el distrito de Salamanca en Madrid, Las Margaritas en Getafe, la comarca de Arévalo en Ávila y la de Begonte en Lugo). El estudio se inició en 1994 y consta de dos cortes transversales (el primero realizado en 1994-95 y el segundo en 1998). Cada uno se planificó en dos visitas: una domiciliaria y otra clínica.
El presente trabajo se centra en los datos recogidos en la visita domiciliaria del primer corte transversal (1994), correspondientes a las zonas del barrio de Lista (Madrid) y de Arévalo (Ávila).
En el barrio de Lista el Servicio de Estadística del Ayuntamiento de Madrid tenía censados 5.540 habitantes mayores de 64 años (el 32% de la población general) a fecha 31 de marzo de 1991. En la zona básica de salud de Arévalo estaban censados 2.228 habitantes según padrón municipal (el 23% de la población total) (censo de 1991). La selección de la muestra se realizó en el barrio de Lista mediante muestreo aleatorio estratificado según grupos de edad y sexo, debido al gran número de individuos mayores de 65 años residentes en la zona. En el área de Arévalo se estudió al conjunto de la población. El cálculo del tamaño de la muestra, el método de muestreo, los criterios de selección y los principales hallazgos demográficos han sido previamente publicados con más detalle 10.
La visita domiciliaria fue realizada por enfermeras entrenadas e incluía una entrevista estructurada sobre datos demográficos como edad, sexo, estado civil, nivel de estudios, profesión habitual e información socioeconómica, un cuestionario estandarizado y validado a partir del proyecto MONICA (Monitoring Trends and Determinants in Cardiovascular Disease) 11 de la Organización Mundial de la Salud (OMS) sobre antecedentes personales y familiares de HTA, diabetes, hipercolesterolemia, tabaquismo, consumo de alcohol, de fármacos y cambios recientes de peso, así como un cuestionario sobre acontecimientos cardiovasculares y cerebrovasculares padecidos, adaptado también del cuestionario del proyecto MONICA. La entrevista incluía también el cuestionario sobre dolor torácico y disnea de Rose 12. Además se recogieron medidas objetivas de los factores de riesgo: peso y talla, cálculo del índice de masa corporal y razón cintura-cadera. Para el cálculo de la PA media (PAM) se realizaron tres diferentes lecturas de PA (dos sentadas y una de pie) tras un minuto de reposo y con un esfigmomanómetro de mercurio con un manguito adecuado al diámetro del brazo del sujeto. Todas las medidas fueron realizadas por enfermeras debidamente entrenadas y certificadas.
También se realizó una analítica sanguínea con medidores capilares portátiles de colesterol total y glucosa (Lipotrend © para colesterol total y Glucometer © para glucosa). Se revisaron también datos sobre el uso de medicación para cualquiera de los FRCV durante la entrevista.
Se definieron como variables cuantitativas las medidas de PA por toma casual (PAS, PAD, PP y PAM). La PP se calculó como la diferencia de las medias de la PAS y PAD. La PAM se calculó mediante la fórmula: PAD + 1/3 (PAS PAD).
Para las definiciones de HTA por toma casual se siguieron los criterios del VI informe del Joint National Committee (JNC) 13 y de las recomendaciones de la OMS 14. Se consideró que un hipertenso estaba controlado cuando presentaba valores normales de PA (PAS < 140 mmHg y PAD < 90 mmHg) con tratamiento farmacológico según el VI informe del JNC 13.
Las definiciones de diabetes mellitus e hipercolesterolemia se realizaron en base a las recomendaciones de los comités de expertos específicos 15,16. Se consideró obesidad si el índice de masa corporal era mayor o igual a 30 kg/m2 y obesidad central al cociente cintura/cadera mayor de 0,95 (varones) o 0,85 (mujeres) 17. Se consideró fumador activo al individuo que consumía habitualmente diez o más cigarrillos al día en el momento del estudio, ex fumador si había abandonado el tabaco hacía más de un año y no fumador si nunca había consumido tabaco.
Las definiciones de accidente cerebrovascular (ACV) y claudicación intermitente se obtuvieron de la respuesta obtenida por los participantes a las preguntas estructuradas del cuestionario MONICA 11 sobre enfermedades cardiovasculares. Así, para la definición de «posible ictus» se consideraron positivos aquellos sujetos que respondieron afirmativamente o de forma dudosa a las preguntas de cribado y que fueron examinados posteriormente por un neurólogo. Éste evaluaba y clasificaba al sujeto en 3 categorías: a) no patología cerebrovascular, si el sujeto no tenía criterios de diagnóstico o no era posible excluir otros procesos; b) enfermedad cerebrovascular confirmada, y c) enfermedad cerebrovascular dudosa, si el sujeto cumplía criterios pero no se encontró documentación relevante en los informes médicos existentes. Se definió claudicación intermitente si en la sección específica de claudicación intermitente del cuestionario de Rose los sujetos respondían afirmativamente a la aparición de dolor en una o ambas piernas al caminar, desapareciendo en reposo.
Para la definición de angina se utilizó el cuestionario de Rose, adaptado y validado para su empleo en la población española 12. Se consideró angina segura si los participantes respondían afirmativamente a las tres primeras preguntas sobre dolor torácico y se detenían, notando alivio o desapareciendo éste en 10 minutos o menos. Para la definición de infarto agudo de miocardio (IAM) se realizó una búsqueda de criterios clínicos, electrocardiográficos (ECG) y enzimáticos compatibles. Se clasificó como IAM seguro aquél que presentó ECG definitivo o síntomas típicos o atípicos mal descritos, junto con ECG probable y enzimas anormales y ECG isquémico. Se consideró IAM posible en aquellos sujetos vivos con síntomas típicos en los que las enzimas y el ECG no permitían clasificarlos en la categoría de definitivo, sin que hubiera evidencia de otro diagnóstico. Por último, se consideró no IAM cuando la combinación de síntomas y pruebas diagnósticas no permitió clasificar al IAM en la categoría de seguro ni se presentaron síntomas típicos para poder clasificarlos en la categoría de posible.
La descripción más detallada de dichas definiciones ha sido publicada previamente 10.
Se definió como ECV clínica al antecedente de ACV, angina, IAM o claudicación intermitente.
Análisis estadístico
Para las variables cuantitativas se han utilizado los estadísticos básicos de centralización y dispersión (media aritmética ± su desviación estándar). Consideramos que todas estas variables presentaban una distribución normal al no encontrar diferencias estadísticamente significativas al aplicar la prueba de Kolmogorov-Smirnov.
Las variables cualitativas se describen calculando las frecuencias relativas en tanto por ciento.
Calculamos la diferencia de medias de hombres respecto a mujeres con su correspondiente intervalo de confianza del 95% (IC 95%).
Como las variables dependientes eran cualitativas dicotómicas, utilizamos un análisis de regresión logística incondicional para estimar la fuerza de la asociación, medida en odds ratio y su correspondiente IC 95%. En los casos en los que podían definirse varios modelos se optó por aquel que mostraba mejor ajuste según la metodología descrita por Hosmer y Lemeshow 18.
Para confirmar los hallazgos del estudio univariado de asociación de las variables independientes principales (PP, PAS, PAD y PAM) con las variables dependientes estudiamos distintos modelos de regresión logística incondicional, incluyendo en todos las variables (edad, sexo, diabetes, hipercolesterolemia, obesidad, hipertensión controlada) que fueron consideradas como potenciales confusores del efecto observado en el análisis univariado. La elección del modelo final se realizó de la forma descrita en el párrafo anterior.
En todos los casos se consideraron como estadísticamente significativos los valores de p menores de 0,05.
El proceso y análisis de datos se realizó con la ayuda del programa estadístico SPSS versión 10.0 (SPSS. Inc Chicago ILL).
Resultados
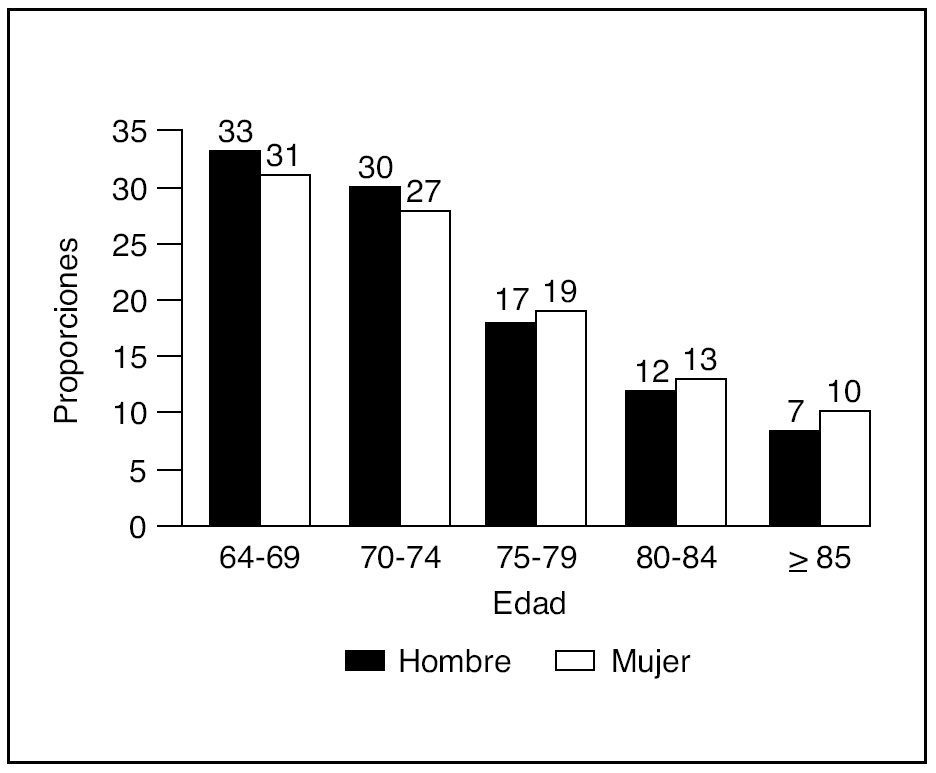
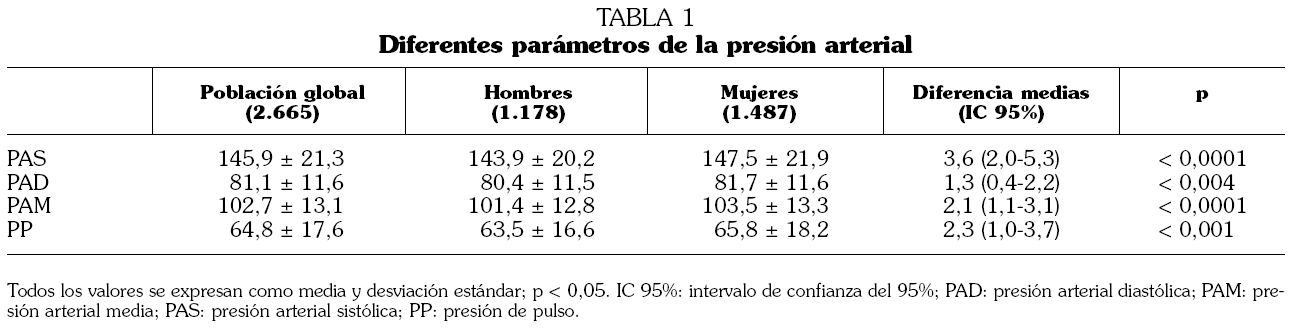
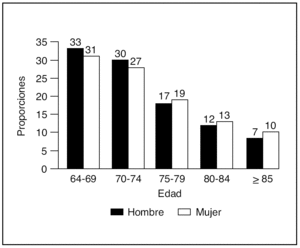
El número de sujetos estudiados fue de 2.729 (1.286 pertenecientes al barrio de Lista y 1.443 a Arévalo). Se obtuvieron todas las tomas de PA (PAS y PAD) en 2.665 (97,65%), constituyendo la muestra analizada. Las mujeres representaban un 56%, siendo la edad media de 74 años (± 6,72). En la figura 1 se ofrece la distribución de la muestra en los cinco grupos de edad y sexo. En la tabla 1 se describen los valores de la media y desviación estándar de los distintos parámetros de la PA en la población global por edad y sexo. Se observa que las mujeres presentaban unos niveles más elevados de todos los parámetros de PA que los varones.
Fig. 1. Distribución de la población de estudio por edad y sexo.
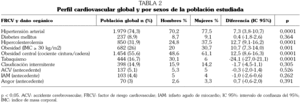
Perfil cardiovascular de la muestra (tabla 2)
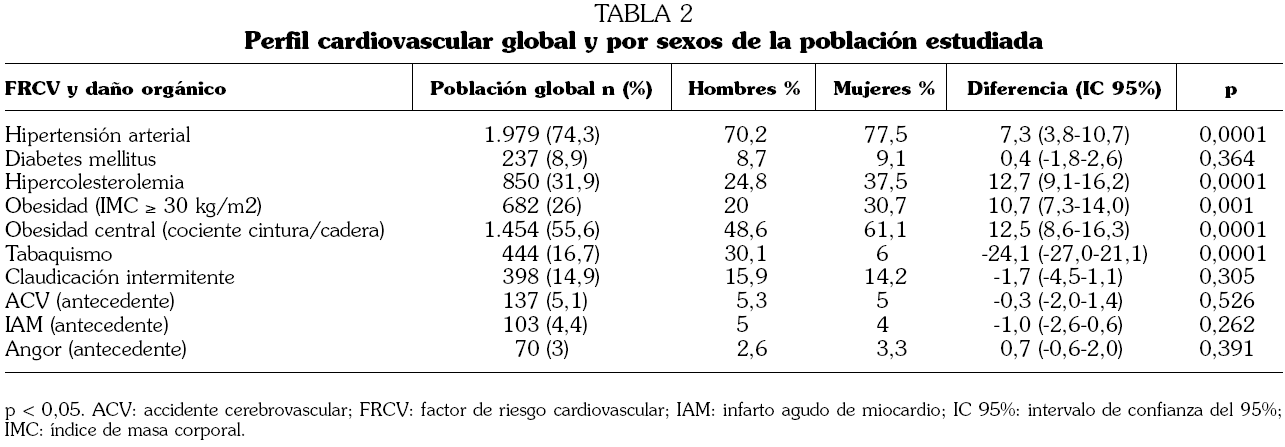
En relación con los diferentes FRCV el 74,3% (IC 95%: 72,6-75,9) de la muestra era hipertenso, el 55,6% (IC 95%: 52,6-56,4) presentaba obesidad central y el 31,9% (IC 95%: 30,1-33,7) era hipercolesterolémico. La diabetes representaba el 8,89% (IC 95%: 7,8-9,9) y el tabaquismo el 16,6% (IC 95%: 15,2-18,1). Las mujeres eran más hipertensas, tenían mayor nivel de colesterol, eran más obesas y presentaban mayor cociente cintura/cadera. Sin embargo, los hombres eran más fumadores. Con respecto al antecedente de ECV clínica, el 5,1% de la muestra había presentado ictus, el 4,4% IAM, el 3% angina y el 14,9% claudicación intermitente, sin objetivarse diferencias estadísticamente significativas entre ambos sexos.
Asociación de los distintos parámetros de presión arterial con el antecedente de daño cardiovascular clínico
Enfermedad cerebrovascular
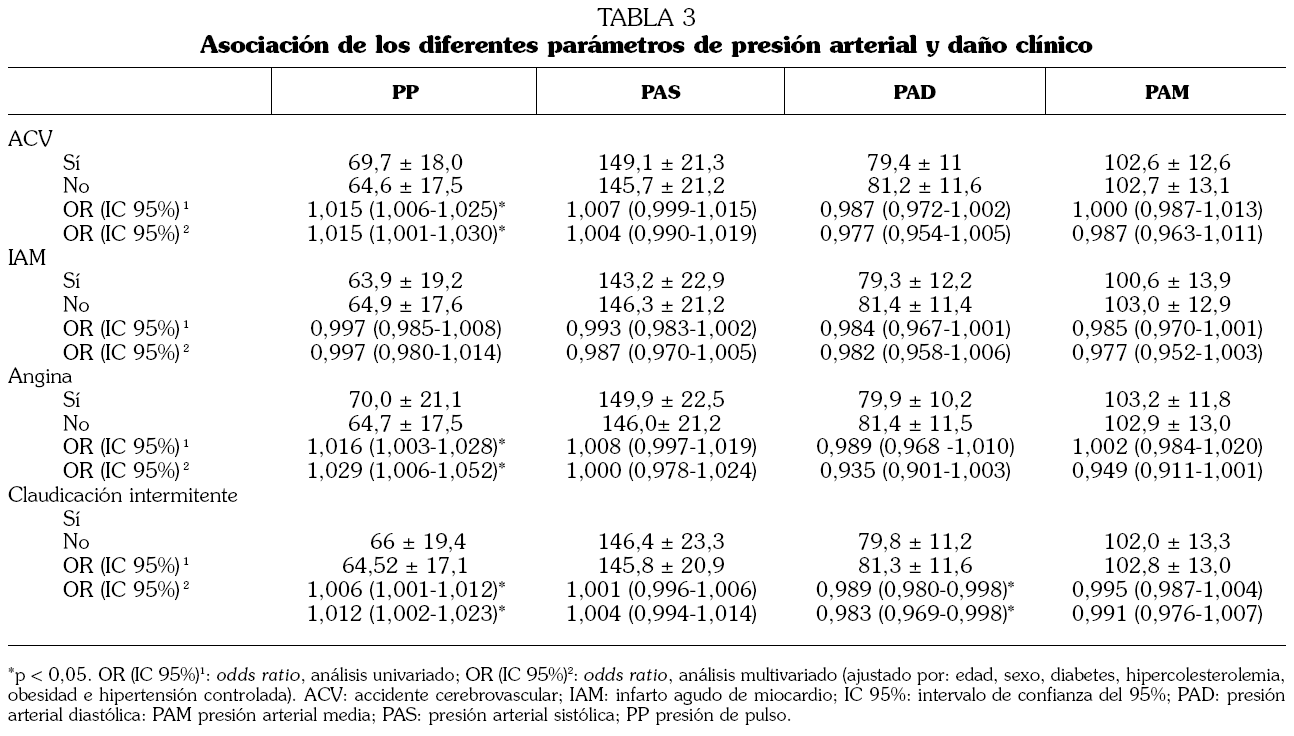
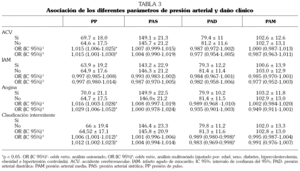
Al estudiar la asociación entre los distintos componentes de la PA y daño clínico, la PP elevada fue el único parámetro que mostró asociación con la presencia de ictus, tanto en el análisis univariado como multivariado, con un odds ratio de 1,015 (IC 95%: 1,003-1,030; p = 0,03) (tabla 3).
Cardiopatía isquémica
No se observó asociación entre IAM y ninguno de los componentes de la PA estudiados, siendo la PP elevada el único componente de la PA que se asoció con la presencia de angina, con un odds ratio en el análisis multivariado de 1,029 (IC 95%: 1,006-1,052; p = 0,014) (tabla 3).
Arteriopatía periférica
Cuando se estudió la asociación entre los distintos componentes de PA y la presencia de arteriopatía periférica, se observó que la PP más elevada y la PAD más baja fueron los componentes que mostraron asociación estadísticamente significativa con la presencia de claudicación intermitente (tabla 3).
Discusión
La población de referencia en este estudio son los ancianos no institucionalizados residentes en un área urbana (barrio de Salamanca) y rural (Zona básica de Salud de Arévalo). Las excelentes tasas de respuesta obtenidas (el 80,8% y el 95%, respectivamente) y el método de muestreo estratificado empleado avalan que las muestras estudiadas puedan ser consideradas representativas de las poblaciones de referencia, por lo que los resultados obtenidos serían generalizables a la población anciana de ambas áreas.
Se trata de una muestra relativamente equilibrada, con un porcentaje algo mayor de mujeres y con una edad media de 74 años, existiendo un 21,3% de sujetos mayores de 80 años, porcentaje relativamente alto de ancianos de edad avanzada, lo que confiere a este estudio un aspecto de gran interés debido a la escasez de trabajos que abarcan a sujetos de tan avanzada edad.
La población anciana estudiada es mayoritariamente hipertensa siguiendo el modelo de HSA, tal como se observa en otros estudios epidemiológicos en países industrializados, donde a mayor edad existe un incremento desproporcionado de la PAS con relación a la PAD. Este hallazgo es reflejo del aumento de la rigidez arterial, siendo responsable de la alta prevalencia de HTA y particularmente de HSA en los ancianos y, en consecuencia, de una PP elevada. La prevalencia de HSA en sujetos ≥ 60 años en el estudio SHEP 19 (Systolic Hipertensión Elderly Program) fue del 8% en sujetos de entre 60 y 69 años, del 11% entre 70 y 79 años y hasta de un 22% en sujetos mayores de 80 años. Otros estudios poblacionales han observado hasta un 30% de HSA en sujetos de 90 años, advirtiéndose que la prevalencia de este tipo de hipertensión camina paralela con la edad 20.
Es bien conocido que la HSA conlleva un mal pronóstico. En el estudio Multiple Risk Factor Intervention Trial 21, por ejemplo, se observó que la HSA triplicaba el riesgo de cardiopatía isquémica y mortalidad global en varones > 50 años. La PP > 60 mmHg también se ha relacionado como factor de riesgo independiente de IAM, estenosis carotídea, insuficiencia renal, hipertrofia ventricular izquierda y mortalidad cardiovascular 22.
De los cuatro componentes (PAS, PAD, PP, PAM) de la PA estudiados, la PP elevada es la que con mayor intensidad se asocia con el antecedente de ACV (tabla 3). Al calcular el RCV global en ancianos se comprueba que sólo los sujetos con elevación de la PAS tienen un riesgo aumentado de ictus futuro, que además está en consonancia con el incremento de la PP 23. En un análisis retrospectivo de pacientes menores de 70 años con ictus se ha podido comprobar que un año antes del desarrollo de esta complicación cerebral tenían la PP más elevada que los controles equiparables que no lo presentaron 24. Por tanto, la PP es un mejor predictor del riesgo de ictus que la PAD. En la actualidad se cuestiona si la PAD elevada en presencia de PAS normal constituye un factor de riesgo independiente de ictus en el anciano25. Los resultados de un metaanálisis de ensayos en ancianos con PAS aislada ponen de manifiesto que la PP tiende a ser superior a la PAS y PAM como predictor de riesgo de mortalidad cardiovascular, ACV fatal y no fatal y mortalidad coronaria 26. En el estudio CASTEL (Cardiovascular Study in the Elderly) donde se estudiaron 3.282 sujetos de 65 años o mayores durante un período de 14 años, se observó que el ACV es la primera causa de mortalidad cardiovascular y la PP se identificó como uno de los predictores independientes 27. En otro estudio 24 donde se contó con 1.715 hipertensos con edad media de 51 (± 13 años) durante 8 años, se relacionó a la rigidez arterial, principal determinante de la PP (medida por la velocidad de la onda de pulso carótida-femoral), con ACV fatal.
Hemos encontrado que la PP elevada es el parámetro de la PA que se asocia con más fuerza con antecedentes de angina (tabla 3). Aquellos con antecedentes de angina tenían la PAD más baja, sin ser estadísticamente significativo.
Para aquellos sujetos con antecedentes de IAM no se vio asociación entre los diferentes parámetros de PA e historia de IAM. Hay que decir que la circulación coronaria es la única en la que su flujo es gobernado por la PAD más que por la PAS. Así, cualquier descenso en la PAD como consecuencia del incremento de la rigidez arterial podría disminuir el flujo sanguíneo coronario y desarrollar cardiopatía isquémica, esto es lo que comúnmente se ha interpretado como curva J y se relaciona con un incremento en la enfermedad coronaria. Ello sugiere que la PP por sí misma puede ser un predictor de riesgo cardíaco, sobre todo de isquemia coronaria, y podría ayudar en la evaluación de riesgo individual y, por tanto, en las decisiones terapéuticas 28. Existen estudios que relacionan la PP como factor de riesgo independiente, con desarrollo de infarto de miocardio, tanto en sujetos normotensos como hipertensos, con o sin antecedente previo de IAM 8. Darne et al proporcionaron la primera evidencia epidemiológica acerca de la importancia de la PP en la valoración de RCV 29. Posteriormente otros estudios han corroborado el papel del incremento de la presión del pulso como factor de riesgo independiente de infarto de miocardio, así como su papel predictor de recurrencia de eventos en pacientes con alteración de la función ventricular izquierda después de padecer un infarto de miocardio 30. En un estudio llevado a cabo en Francia, en 19.083 sujetos sin ECV, que fueron seguidos durante 19,5 años, se observó que un incremento de la PP era un predictor independiente de mortalidad total y mortalidad cardiovascular, y especialmente mortalidad coronaria, y que dicha relación era incluso de mayor interés en normotensos cuando presentaban PP elevadas (> 58 mmHg) que en hipertensos con PP bajas (< 40 mmHg) 31. Por tanto, existe evidencia actual de que la medida de la PP es más sensible de riesgo coronario que otros índices de PA como PAD, PAS y PAM 32. En nuestro estudio hemos visto asociación entre la PP elevada y la PAD baja (esta última sin llegar a ser estadísticamente significativa), reflejo del aumento de la rigidez arterial. Tal asociación se ha podido observar en los sujetos con historia de angina, sin embargo, no hemos podido encontrar asociación con IAM. Esto puede deberse a varias posibilidades: en parte a que los datos se recogieron en base a la historia clínica según la respuesta de los sujetos a la entrevista estructurada, por lo que es esperable la alta prevalencia de falsos positivos y negativos debido a que en los ancianos la prevalencia de arteriosclerosis coronaria asintomática o con manifestaciones atípicas es muy alta, lo que determina la infravaloración de la enfermedad clínica.
En nuestra muestra de ancianos, aquellos pacientes con historia de claudicación intermitente tenían una PP más elevada y una PAD más baja. Estos hallazgos, es decir, un incremento en la PP y un descenso en la PAD (sin llegar a ser significativo), están en consonancia con los resultados publicados en la literatura 33. Estudios longitudinales han mostrado que un incremento en la PP y caída de la PAD está asociada con un progresivo desarrollo de aterosclerosis aórtica y mayor prevalencia de IAM y ACV trombótico. Por tanto el incremento de la rigidez arterial central podría ser un importante factor predisponente de desarrollo de ECV generalizada 34.
Una de las limitaciones de este estudio es la debilidad de la asociación de la PP y ECV. Esto puede explicarse porque se trata de un estudio transversal y se hace referencia al antecedente de ECV, pudiendo haberse diluido dicha asociación por la propia selección natural de las poblaciones estudiadas. Otra de las limitaciones es que las determinaciones de PA se realizaron en las condiciones reales de los pacientes, esto es, con tratamiento antihipertensivo, si lo tenían pautado. Este hecho podría alterar la asociación estudiada en sentido opuesto, pero es un dato que no se puede corregir debido al diseño del estudio.
Podemos concluir que en la población anciana estudiada, de los cuatro componentes de PA, la PP elevada es el parámetro que muestra una mayor asociación al antecedente de ECV clínica, siendo dicha asociación más fuerte con el antecedente de angina. Este parámetro de fácil obtención en la clínica es un indicador más que ayuda a establecer el pronóstico de los pacientes ancianos.
Correspondencia: M. Fernández-Escribano Hernández.
Servicio de Urgencias.
Hospital Universitario de Guadalajara.
C/ Donantes de Sangre s/n.
19002 Guadalajara. España.
Correo electrónico: merche_feh@hotmail.com
Aceptado para su publicación el12 de enero de 2207.