El 31 de diciembre de 2019 la Organización Mundial de la Salud (OMS) reportó la presencia de una serie de casos de neumonía viral en Wuhan, China. A principios de enero de 2020 se identificó como agente causal un nuevo coronavirus, el SARS-CoV-2. Para entonces la enfermedad producida por este nuevo coronavirus ya se extendía fuera de China, declarándose a principios de marzo de 2020 la pandemia.
La OMS alertó desde el inicio del riesgo de transmisión de la enfermedad en relación con procedimientos generadores de aerosoles, entre los cuales se encuentra la broncoscopia1. Las sociedades españolas de neumología y cirugía torácica y la de endoscopia respiratoria no tardaron en publicar unas recomendaciones de consenso sobre el uso de la broncoscopia en pacientes con COVID-192. Las primeras experiencias confirmaron el papel determinante de la broncoscopia en el diagnóstico de co-infecciones y el manejo de secreciones de la vía aérea en pacientes con COVID-19 ingresados en unidades de críticos3. Sin embargo, desde el inicio de la pandemia observamos que el papel terapéutico de la broncoscopia en estos pacientes sería más relevante que el que hasta entonces había tenido en neumonías graves.
En nuestro centro, realizamos entre el 26 de marzo y el 29 de mayo un total de 94 broncoscopias en 51 pacientes de los 216 que ingresaron en las unidades de críticos en este período. Todos los procedimientos se realizaron con broncoscopio flexible desechable (Ambu® aScope™ 4 Broncho Regular 5.0/2.2). El 52% de las broncoscopias se realizaron en pacientes con intubación orotraqueal, un 46% a través de traqueostomía, y solo un 2% en pacientes con ventilación no invasiva. La dificultad para la ventilación fue la principal indicación de broncoscopia, en un 80% de los casos, aunque solo en el 28% se objetivó atelectasia radiológica. Y es que la mayoría de los pacientes con COVID-19 presentaban abundantes secreciones.
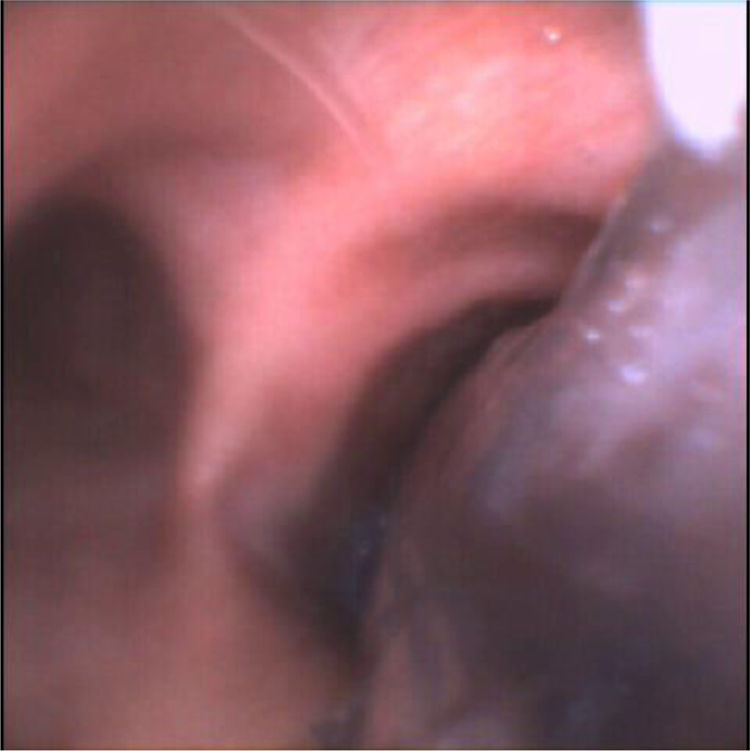
En un considerable número de casos estas secreciones eran sanguinolentas (22%), lo que podría explicarse por el elevado número de pacientes que recibían tratamiento anticoagulante porque estaban asistidos por oxigenación por membrana extracorpórea (ECMO), o bien por presentar valores de dímero-D elevado en sangre. Aunque la mayoría de coágulos pudieron retirarse mediante aspiración facilitada, en ocasiones, tras la instilación de ácido hialurónico, en 2 de los procedimientos fue necesaria su crioextracción mediante criosonda de 1,9mm que pudo realizarse a través del mismo broncoscopio desechable (fig. 1).
Sin embargo, la característica más destacable de las broncoscopias realizadas en pacientes con COVID-19 fue la presencia en un elevado número de casos (23%) de secreciones muy espesas difíciles de aspirar y que, en algunos casos, llegaban a formar verdaderos moldes endobronquiales. Esta observación coincide con la experiencia reportada en otros centros4,5. Como comentan estos autores, la elevada presencia de tapones de moco en pacientes críticos con COVID-19 podría explicarse por la limitación de las terapias de aerosolización y humidificación acorde con las recomendaciones del momento6. El manejo de estos tapones de moco espeso requería de maniobras que prolongaban considerablemente el tiempo del procedimiento a pesar de la instilación de fisiológico, mucolíticos y/o ácido hialurónico, con tiempos de procedimiento que podían alargarse hasta 45-60min, aun siendo estas realizadas por broncoscopistas entrenados.
A pesar de que las recomendaciones de las principales sociedades científicas incluían limitar las terapias de aerosolización y humidificación por el riesgo de transmisión aérea del coronavirus, se decidió iniciar humidificación activa en todos los pacientes portadores de ventilación mecánica para intentar minimizar la presencia de estos tapones. Y aunque el manejo de secreciones bronquiales siguió siendo la principal indicación de broncoscopia en estos pacientes, tras el inicio de esta terapia las secreciones se volvieron más fluidas y fáciles de aspirar, disminuyendo drásticamente el tiempo de broncoscopia a los 10-20min que suele requerir la realización de una toilette bronquial.
En conclusión, el uso terapéutico de la broncoscopia para el manejo de secreciones en la vía aérea en pacientes graves con COVID-19 fue determinante en un elevado porcentaje de pacientes. En nuestra experiencia, la instauración de medidas de humidificación activa facilitó el manejo de las secreciones, minimizando el tiempo requerido para la broncoscopia.