Existe controversia sobre los mejores factores predictores de deterioro clínico en la COVID-19.
ObjetivoIdentificar factores predictores de riesgo de deterioro en pacientes hospitalizados por COVID-19.
Métodos Diseñocaso-control anidado dentro de una cohorte. Ámbito: 13 centros de agudos de Osakidetza-Servicio Vasco de Salud. Participantes: se consideró casos a pacientes hospitalizados por COVID-19 con deterioro clínico, definido como la aparición de síndrome de distrés respiratorio del adulto grave, ingreso en UCI o fallecimiento. Se emparejaron 2controles por caso en función de la edad. Se recogieron variables sociodemográficas, comorbilidades, tratamientos basales, síntomas y fecha de inicio, consultas previas, así como variables clínicas, analíticas y radiológicas. Se creó un modelo explicativo del deterioro clínico mediante regresión logística condicional.
ResultadosSe incluyeron 99 casos y 198 controles. Mediante análisis de regresión logística las variables independientes asociadas con deterioro clínico fueron: saturación de O2 en Urgencias ≤ 90% (OR=16,6, IC del 95%, 4-68), radiografía de tórax patológica (OR=5,6, IC del 95%, 1,7-18,4), PCR> 100mg/dL (OR=3,62, IC del 95% 1,62-8) y trombocitopenia <150.000 plaquetas (OR=4, IC del 95%, 1,84-8,6) y, entre los antecedentes, haber padecido infarto agudo de miocardio (OR=15,7, IC del 95%, 3,29-75,09), EPOC (OR=3,05, IC del 95%, 1,43-6,5) o hipertensión arterial (OR=2,21, IC del 95%1,11-4,4). El área bajo la curva alcanzado por el modelo fue 0,86. En el análisis univariado, se asociaron con mejor evolución clínica el sexo femenino, la presencia de tos seca y dolor de garganta, pero no resultaron significativas en el análisis multivariado.
ConclusiónLas variables identificadas podrían ser de utilidad en la práctica clínica para la detección de pacientes con alto riesgo de mala evolución.
There is controversy regarding the best predictors of clinical deterioration in COVID-19.
ObjectiveThis work aims to identify predictors of risk factors for deterioration in patients hospitalized due to COVID-19.
Methods DesignNested case-control study within a cohort. Setting: 13 acute care centers of the Osakidetza-Basque Health Service. Participants: Patients hospitalized for COVID-19 with clinical deterioration—defined as onset of severe ARDS, ICU admission, or death—were considered cases. Two controls were matched to each case based on age. Sociodemographic data; comorbidities; baseline treatment; symptoms; date of onset; previous consultations; and clinical, analytical, and radiological variables were collected. An explanatory model of clinical deterioration was created by means of conditional logistic regression.
ResultsA total of 99 cases and 198 controls were included. According to the logistic regression analysis, the independent variables associated with clinical deterioration were: emergency department O2 saturation ≤90% (OR 16.6; 95%CI 4-68), pathological chest X-ray (OR 5.6; 95%CI 1.7-18.4), CRP>100mg/dL (OR 3.62; 95%CI 1.62-8), thrombocytopenia with <150,000 platelets (OR 4; 95%CI 1.84-8.6); and a medical history of acute myocardial infarction (OR 15.7; 95%CI, 3.29-75.09), COPD (OR 3.05; 95%CI 1.43-6.5), or HT (OR 2.21; 95%CI 1.11-4.4). The model's AUC was 0.86. On the univariate analysis, female sex and presence of dry cough and sore throat were associated with better clinical progress, but were not found to be significant on the multivariate analysis.
ConclusionThe variables identified could be useful in clinical practice for the detection of patients at high risk of poor outcomes.
La enfermedad COVID-19 es un reto que ha puesto a prueba los diferentes sistemas de salud en el mundo1.
La mayoría de los pacientes cursan de forma favorable; sin embargo, el 20% de los pacientes requieren hospitalización y pueden progresar rápidamente a un síndrome de distrés respiratorio del adulto (SDRA), fallo multiorgánico o, incluso, fallecer2. Además, el cuadro clínico se caracteriza por una disociación clínico-radiológica importante, de manera que el deterioro clínico se desarrolla súbitamente3, por lo que la identificación de estos factores de riesgo es prioritaria para el correcto manejo de estos pacientes.
El registro SEMI-COVID-19ha puesto de manifiesto que la mortalidad en España llegó hasta el 21% con datos del 20204. Además, el porcentaje de pacientes que requirió ventilación mecánica llegó a alcanzar el 65%.
El objetivo del presente estudio fue identificar los factores de la mala evolución de la infección por SARS-CoV-2 en pacientes hospitalizados por COVID-19, definida como aparición de SDRA grave durante el ingreso (PaFi ≤ 100mmHg) o ingreso en la Unidad de Cuidados Intensivos (UCI) o muerte intrahospitalaria.
MétodosEste es un caso-control anidado dentro de COVID-19 Osakidetza (NCT04463706) en el que se han considerado casos, pacientes ingresados en planta de hospitalización por COVID-19, que han presentado deterioro clínico (presencia a lo largo de la hospitalización un SDRA grave [PaO2/FiO2 ≤ 100mmHg] o ingreso en la UCI o fallecimiento intrahospitalario). Se consideró controles a pacientes ingresados por COVID-19 que no presentaron SDRA grave y fueron emparejados por grupos de edad. Se excluyó a: fallecidos en el servicio de Urgencias, ingresados directamente en UCI o los que presentaron PaFi ≤ 100mmHg en las primeras 24 h de ingreso. Se identificaron 2controles por caso. El período de inclusión fue del 3 de marzo del 2020 al 10 de abril del 2020.
El proyecto fue aprobado por el Comité de ética de Euskadi (PI2020059). El muestreo fue aleatorio simple.
Se incluyeron las variables del sistema de explotación de datos de la historia clínica electrónica (HCE) de Osakidetza-Sistema Vasco de Salud y, además, mediante la revisión de la HCE por revisores entrenados supervisados por colaboradores clínicos.
Se recogieron datos sociodemográficos (edad y sexo); antecedentes personales (comorbilidades recogidas en el índice de Charlson); historia de la enfermedad (síntomas y fecha de aparición, fecha del primer contacto con el sistema sanitario, persistencia de los síntomas, tratamientos instaurados, contactos con Atención Primaria en el mes previo); episodio de hospitalización actual (síntomas a la llegada a Urgencias), constantes vitales (incluida la saturación de oxígeno por pulsioximetría [SaO2p]), signos y exploración física, y, además, pruebas de laboratorio al ingreso (bioquímica: función renal, albúmina, perfil hepático; reactantes de fase aguda: LDH, PCR; hemograma, recuento y fórmula; coagulación, tiempo de protrombina, dímero D), radiografía patológica a la llegada si presentaba infiltrados o condensaciones no conocidos previamente o datos indicativos de SDRA (presencia de opacidades bilaterales no totalmente explicadas por derrames, colapso lobar o pulmonar o nódulos).
Se calculó el nivel más bajo de PaFi (PaO2/FiO2) a la llegada a Urgencias, el día de llegada a planta y hasta el día 3. Se recogió además el nivel más bajo de PaFi alcanzado durante la hospitalización, tanto en los casos como en los controles.
Se definió caso como aquel paciente que presentó deterioro clínico durante la hospitalización con presencia de una PaFi ≤ 100mmHg o ingreso en la UCI o fallecimiento intrahospitalario (fecha).
Análisis estadísticoSe ha realizado una estadística descriptiva de las variables, presentando mediante tablas de frecuencia y porcentajes las categóricas, y con medias y desviaciones típicas o medianas y rangos intercuartil las continuas. En el análisis univariable, las variables se han comparado entre casos y controles utilizando modelos de regresión logística condicional, tomando como variable dependiente el deterioro clínico y el resto de variables como variables independientes.
Las pruebas de laboratorio al ingreso, recogidas como variables continuas, también se han analizado categorizadas en 3 grupos: valores en el rango normal (definido en las tablas), valores reducidos y valores aumentados.
Para el modelo de regresión logística condicional, se han considerado todas las variables independientes con p <0,20 del análisis univariable. Los efectos se han considerado significativos con p <0,05.
Se han calculado las odds ratio (OR) y los intervalos de confianza del 95% (IC del 95%). La capacidad explicativa del modelo se ha analizado calculando el R2 y el área bajo la curva (AUC).
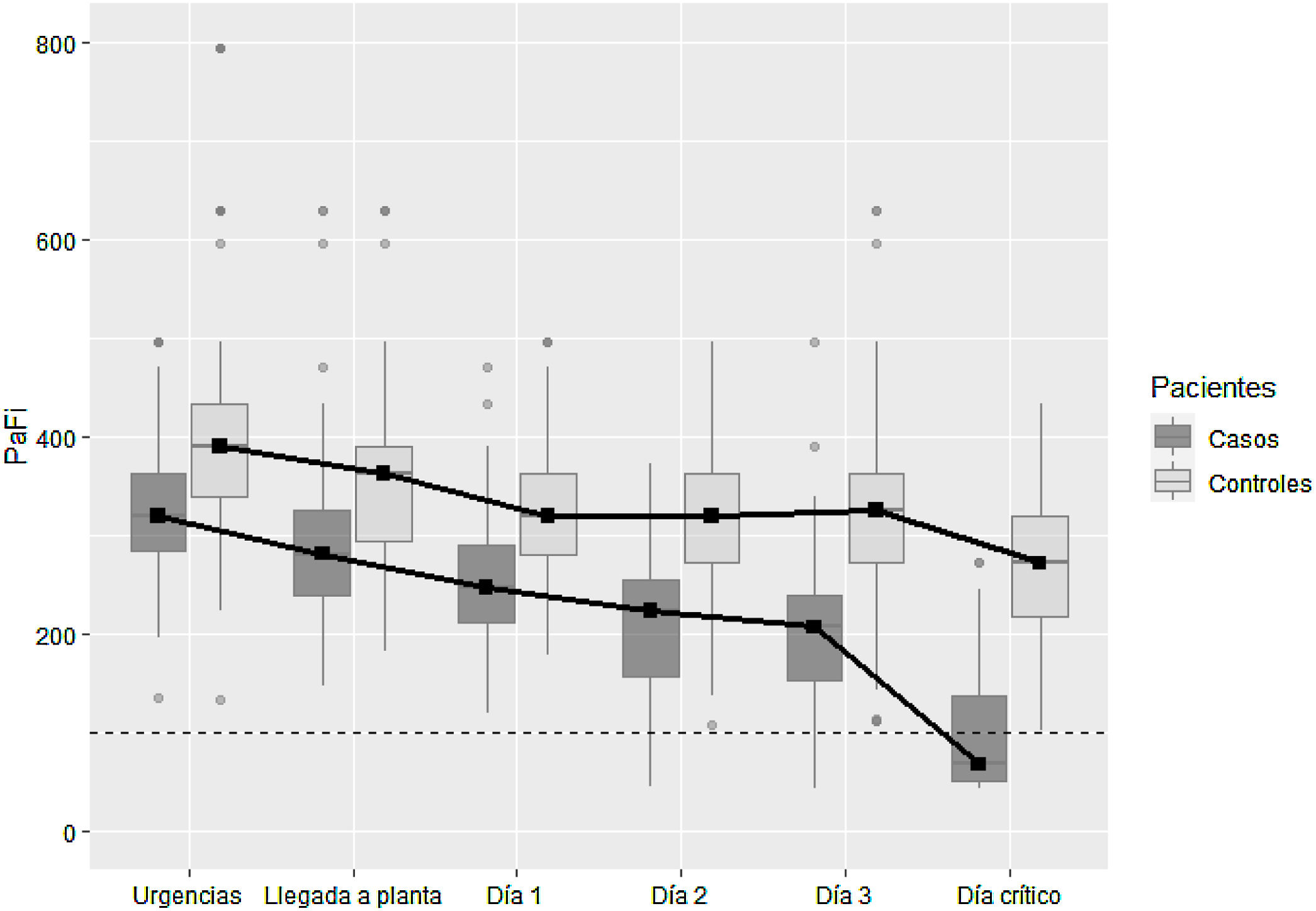
Se han analizado las diferencias en la PaFi entre casos y controles mediante un diagrama de cajas correspondientes a los valores de PaFi en diferentes momentos del ingreso (Urgencias, llegada a planta, día 1, día 2, día 3 y día crítico). Se ha realizado un análisis de datos longitudinal para poder identificar diferencias en las tendencias de la evolución de la PaFi.
Todos los análisis estadísticos se han realizado utilizando SAS para Windows, versión 9.4 (SAS Institute, Cary, NC, EE. UU.) y R©, versión 4.0.0.
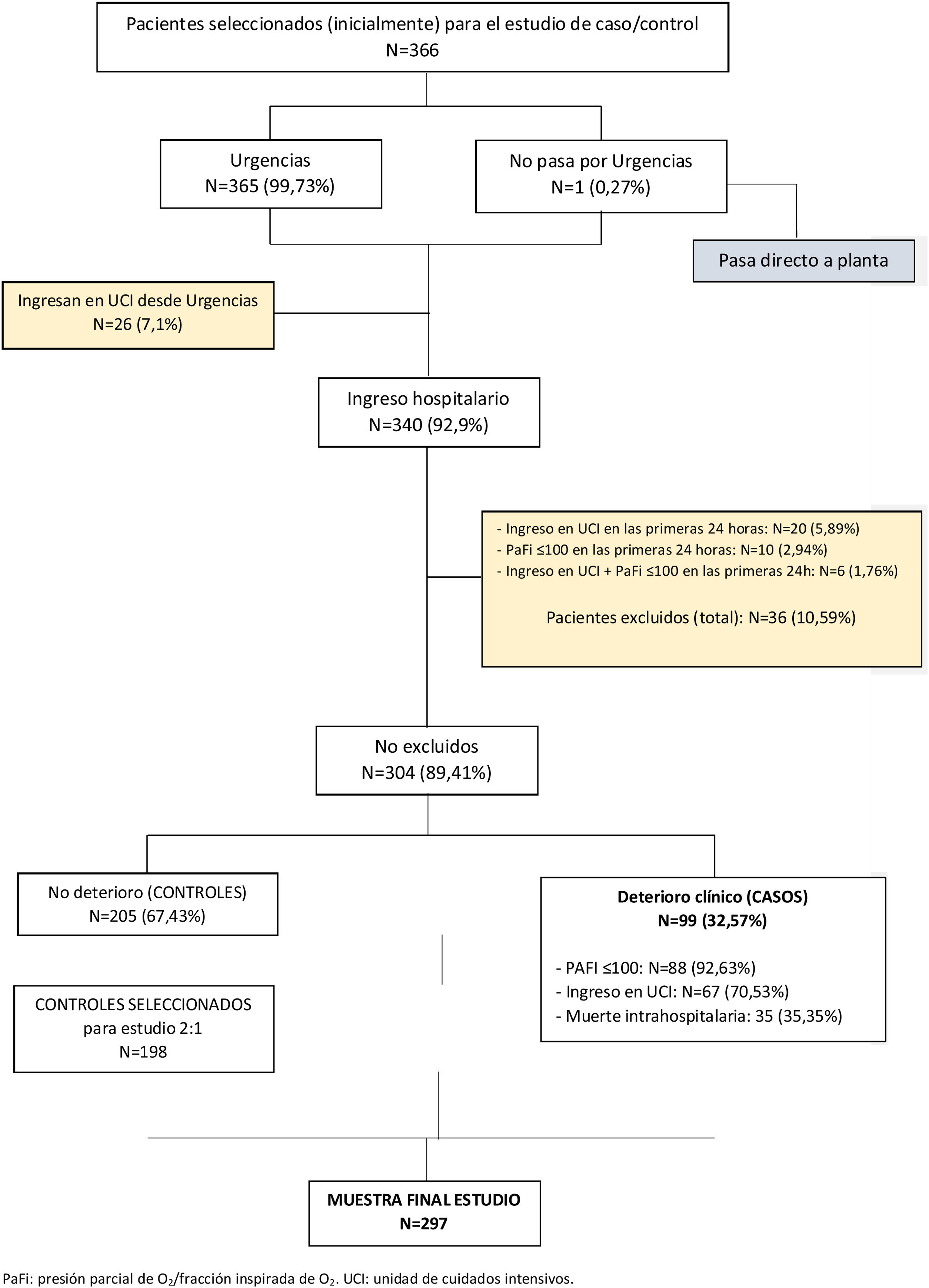
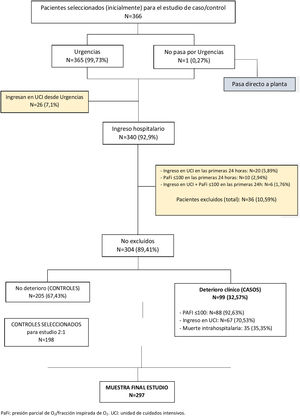
ResultadosSe seleccionó a 366 pacientes aleatoriamente de los 4.447 pacientes que ingresaron en el mismo período en los centros participantes. Una vez excluidos los pacientes no elegibles, nuestra muestra se compone de 99 casos y 205 controles, de los cuales cumplían los criterios de selección del estudio 198, siendo la ratio caso/control de 1:2 (fig. 1).
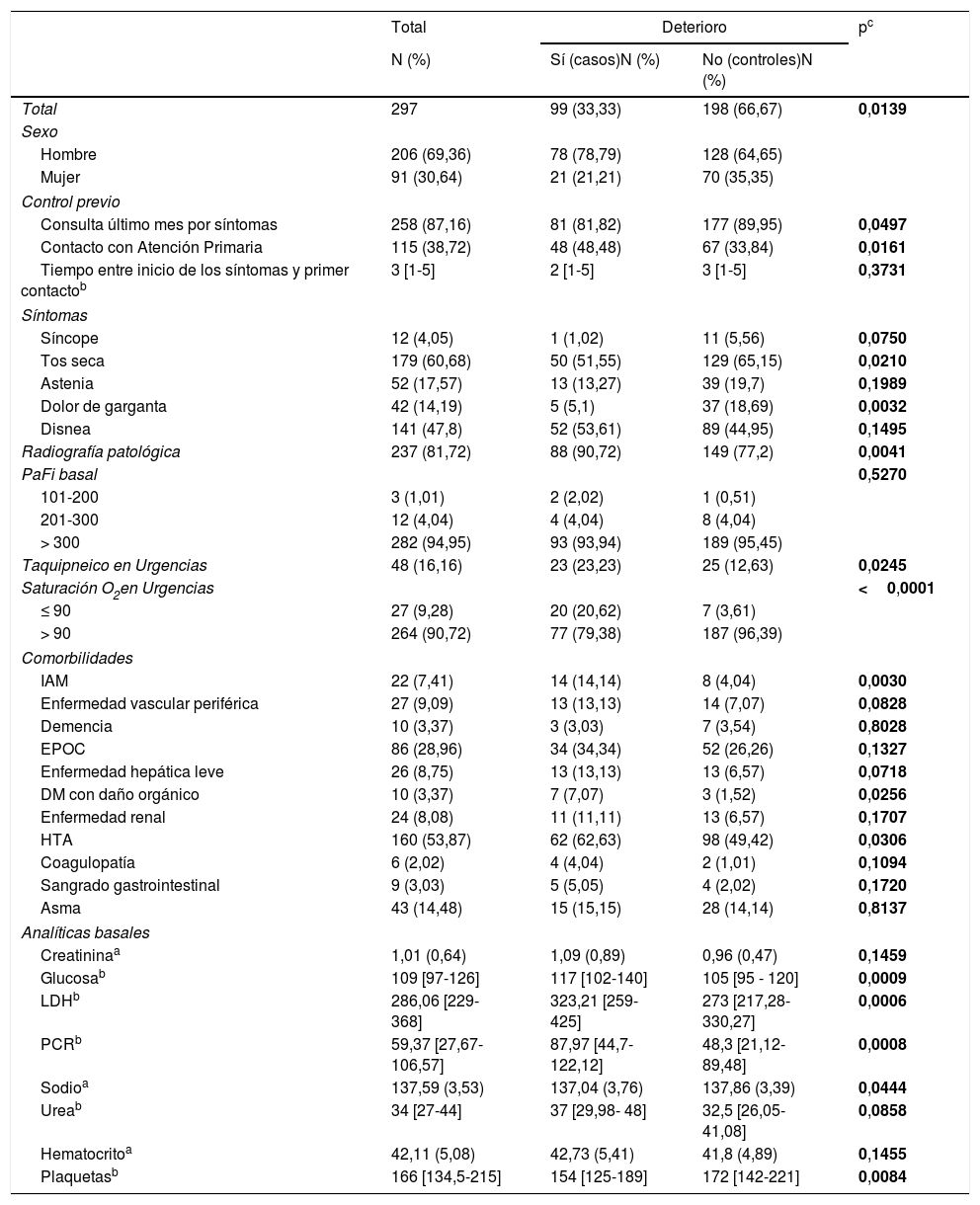
El sexo masculino fue más frecuente entre los casos (79% vs. 65%, p=0,014) así como haber padecido infarto agudo de miocardio (IAM) (14% vs. 4%, p=0,03), diabetes con daño orgánico (7% vs. 1,5%, p=0,025) e hipertensión arterial (63% vs. 49,4%, p=0,031). Los casos presentaban con menor frecuencia que los controles: tos seca (51,5% vs. 65%, p=0,021) y dolor de garganta (5% vs. 18,7%, p=0,003). Los casos habían consultado con más frecuencia a su médico de Atención Primaria (48,5% vs. 34%, p=0,016). La radiografía simple fue patológica con más frecuencia en los casos (91% vs. 77%, p=0,004). Existía asociación entre los niveles de glucosa, LDH, PCR y plaquetas con el deterioro clínico, siendo los pacientes que se deterioraban los que presentaban cifras más altas de los 3primeros parámetros y más bajos de plaquetas (tabla 1). Todas las variables descritas en el apartado de metodología se han considerado en el análisis univariante (tabla 2).
Diferencias por deterioro de todos los pacientes (N=297)
| Total | Deterioro | pc | ||
|---|---|---|---|---|
| N (%) | Sí (casos)N (%) | No (controles)N (%) | ||
| Total | 297 | 99 (33,33) | 198 (66,67) | 0,0139 |
| Sexo | ||||
| Hombre | 206 (69,36) | 78 (78,79) | 128 (64,65) | |
| Mujer | 91 (30,64) | 21 (21,21) | 70 (35,35) | |
| Control previo | ||||
| Consulta último mes por síntomas | 258 (87,16) | 81 (81,82) | 177 (89,95) | 0,0497 |
| Contacto con Atención Primaria | 115 (38,72) | 48 (48,48) | 67 (33,84) | 0,0161 |
| Tiempo entre inicio de los síntomas y primer contactob | 3 [1-5] | 2 [1-5] | 3 [1-5] | 0,3731 |
| Síntomas | ||||
| Síncope | 12 (4,05) | 1 (1,02) | 11 (5,56) | 0,0750 |
| Tos seca | 179 (60,68) | 50 (51,55) | 129 (65,15) | 0,0210 |
| Astenia | 52 (17,57) | 13 (13,27) | 39 (19,7) | 0,1989 |
| Dolor de garganta | 42 (14,19) | 5 (5,1) | 37 (18,69) | 0,0032 |
| Disnea | 141 (47,8) | 52 (53,61) | 89 (44,95) | 0,1495 |
| Radiografía patológica | 237 (81,72) | 88 (90,72) | 149 (77,2) | 0,0041 |
| PaFi basal | 0,5270 | |||
| 101-200 | 3 (1,01) | 2 (2,02) | 1 (0,51) | |
| 201-300 | 12 (4,04) | 4 (4,04) | 8 (4,04) | |
| > 300 | 282 (94,95) | 93 (93,94) | 189 (95,45) | |
| Taquipneico en Urgencias | 48 (16,16) | 23 (23,23) | 25 (12,63) | 0,0245 |
| Saturación O2en Urgencias | <0,0001 | |||
| ≤ 90 | 27 (9,28) | 20 (20,62) | 7 (3,61) | |
| > 90 | 264 (90,72) | 77 (79,38) | 187 (96,39) | |
| Comorbilidades | ||||
| IAM | 22 (7,41) | 14 (14,14) | 8 (4,04) | 0,0030 |
| Enfermedad vascular periférica | 27 (9,09) | 13 (13,13) | 14 (7,07) | 0,0828 |
| Demencia | 10 (3,37) | 3 (3,03) | 7 (3,54) | 0,8028 |
| EPOC | 86 (28,96) | 34 (34,34) | 52 (26,26) | 0,1327 |
| Enfermedad hepática leve | 26 (8,75) | 13 (13,13) | 13 (6,57) | 0,0718 |
| DM con daño orgánico | 10 (3,37) | 7 (7,07) | 3 (1,52) | 0,0256 |
| Enfermedad renal | 24 (8,08) | 11 (11,11) | 13 (6,57) | 0,1707 |
| HTA | 160 (53,87) | 62 (62,63) | 98 (49,42) | 0,0306 |
| Coagulopatía | 6 (2,02) | 4 (4,04) | 2 (1,01) | 0,1094 |
| Sangrado gastrointestinal | 9 (3,03) | 5 (5,05) | 4 (2,02) | 0,1720 |
| Asma | 43 (14,48) | 15 (15,15) | 28 (14,14) | 0,8137 |
| Analíticas basales | ||||
| Creatininaa | 1,01 (0,64) | 1,09 (0,89) | 0,96 (0,47) | 0,1459 |
| Glucosab | 109 [97-126] | 117 [102-140] | 105 [95 - 120] | 0,0009 |
| LDHb | 286,06 [229-368] | 323,21 [259-425] | 273 [217,28-330,27] | 0,0006 |
| PCRb | 59,37 [27,67-106,57] | 87,97 [44,7-122,12] | 48,3 [21,12-89,48] | 0,0008 |
| Sodioa | 137,59 (3,53) | 137,04 (3,76) | 137,86 (3,39) | 0,0444 |
| Ureab | 34 [27-44] | 37 [29,98- 48] | 32,5 [26,05-41,08] | 0,0858 |
| Hematocritoa | 42,11 (5,08) | 42,73 (5,41) | 41,8 (4,89) | 0,1455 |
| Plaquetasb | 166 [134,5-215] | 154 [125-189] | 172 [142-221] | 0,0084 |
DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica; HTA: hipertensión arterial; IAM: infarto agudo de miocardio; IC: intervalo de confianza; LDH: lactato deshidrogenasa; OR: odds ratio; PaFi: presión parcial de O2/fracción inspirada de O2; PCR: proteína C reactiva.
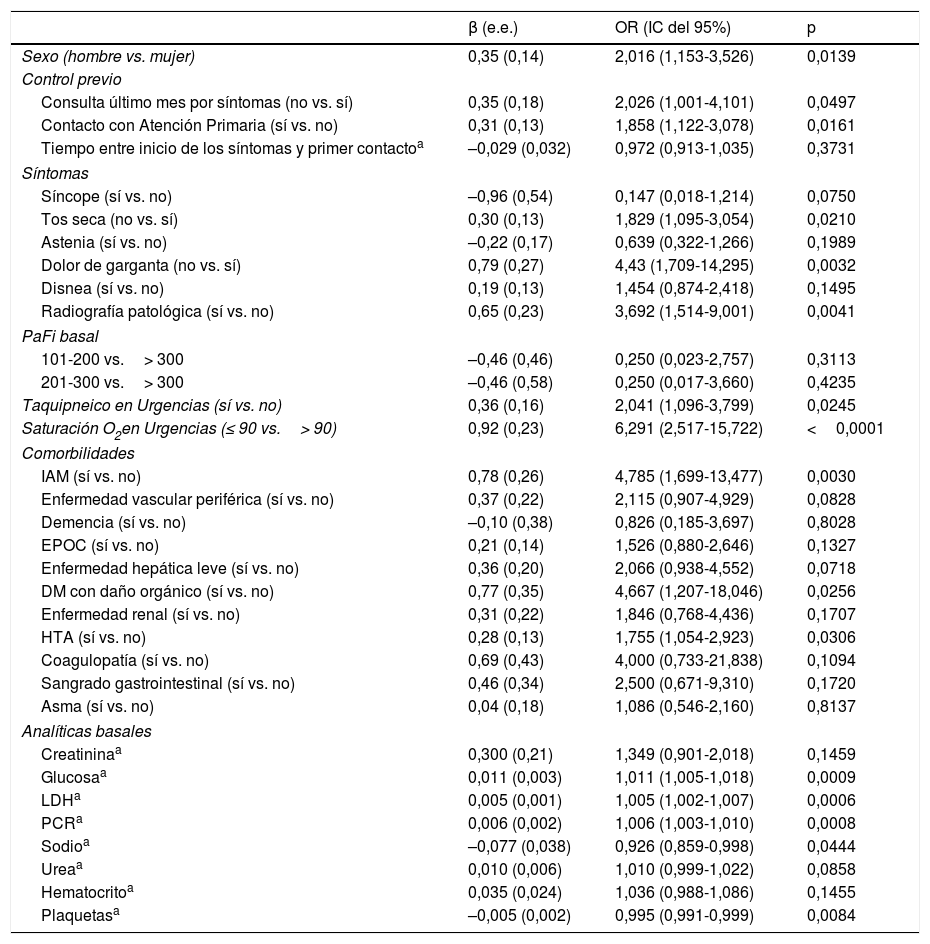
Análisis univariables de regresión logística condicional
| β (e.e.) | OR (IC del 95%) | p | |
|---|---|---|---|
| Sexo (hombre vs. mujer) | 0,35 (0,14) | 2,016 (1,153-3,526) | 0,0139 |
| Control previo | |||
| Consulta último mes por síntomas (no vs. sí) | 0,35 (0,18) | 2,026 (1,001-4,101) | 0,0497 |
| Contacto con Atención Primaria (sí vs. no) | 0,31 (0,13) | 1,858 (1,122-3,078) | 0,0161 |
| Tiempo entre inicio de los síntomas y primer contactoa | –0,029 (0,032) | 0,972 (0,913-1,035) | 0,3731 |
| Síntomas | |||
| Síncope (sí vs. no) | –0,96 (0,54) | 0,147 (0,018-1,214) | 0,0750 |
| Tos seca (no vs. sí) | 0,30 (0,13) | 1,829 (1,095-3,054) | 0,0210 |
| Astenia (sí vs. no) | –0,22 (0,17) | 0,639 (0,322-1,266) | 0,1989 |
| Dolor de garganta (no vs. sí) | 0,79 (0,27) | 4,43 (1,709-14,295) | 0,0032 |
| Disnea (sí vs. no) | 0,19 (0,13) | 1,454 (0,874-2,418) | 0,1495 |
| Radiografía patológica (sí vs. no) | 0,65 (0,23) | 3,692 (1,514-9,001) | 0,0041 |
| PaFi basal | |||
| 101-200 vs.> 300 | –0,46 (0,46) | 0,250 (0,023-2,757) | 0,3113 |
| 201-300 vs.> 300 | –0,46 (0,58) | 0,250 (0,017-3,660) | 0,4235 |
| Taquipneico en Urgencias (sí vs. no) | 0,36 (0,16) | 2,041 (1,096-3,799) | 0,0245 |
| Saturación O2en Urgencias (≤ 90 vs.> 90) | 0,92 (0,23) | 6,291 (2,517-15,722) | <0,0001 |
| Comorbilidades | |||
| IAM (sí vs. no) | 0,78 (0,26) | 4,785 (1,699-13,477) | 0,0030 |
| Enfermedad vascular periférica (sí vs. no) | 0,37 (0,22) | 2,115 (0,907-4,929) | 0,0828 |
| Demencia (sí vs. no) | –0,10 (0,38) | 0,826 (0,185-3,697) | 0,8028 |
| EPOC (sí vs. no) | 0,21 (0,14) | 1,526 (0,880-2,646) | 0,1327 |
| Enfermedad hepática leve (sí vs. no) | 0,36 (0,20) | 2,066 (0,938-4,552) | 0,0718 |
| DM con daño orgánico (sí vs. no) | 0,77 (0,35) | 4,667 (1,207-18,046) | 0,0256 |
| Enfermedad renal (sí vs. no) | 0,31 (0,22) | 1,846 (0,768-4,436) | 0,1707 |
| HTA (sí vs. no) | 0,28 (0,13) | 1,755 (1,054-2,923) | 0,0306 |
| Coagulopatía (sí vs. no) | 0,69 (0,43) | 4,000 (0,733-21,838) | 0,1094 |
| Sangrado gastrointestinal (sí vs. no) | 0,46 (0,34) | 2,500 (0,671-9,310) | 0,1720 |
| Asma (sí vs. no) | 0,04 (0,18) | 1,086 (0,546-2,160) | 0,8137 |
| Analíticas basales | |||
| Creatininaa | 0,300 (0,21) | 1,349 (0,901-2,018) | 0,1459 |
| Glucosaa | 0,011 (0,003) | 1,011 (1,005-1,018) | 0,0009 |
| LDHa | 0,005 (0,001) | 1,005 (1,002-1,007) | 0,0006 |
| PCRa | 0,006 (0,002) | 1,006 (1,003-1,010) | 0,0008 |
| Sodioa | –0,077 (0,038) | 0,926 (0,859-0,998) | 0,0444 |
| Ureaa | 0,010 (0,006) | 1,010 (0,999-1,022) | 0,0858 |
| Hematocritoa | 0,035 (0,024) | 1,036 (0,988-1,086) | 0,1455 |
| Plaquetasa | –0,005 (0,002) | 0,995 (0,991-0,999) | 0,0084 |
β (e.e.): estimación (error estándar); DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica; HTA: hipertensión arterial; IAM: infarto agudo de miocardio; IC: intervalo de confianza; LDH: lactato deshidrogenasa; PaFi: presión parcial de O2/fracción inspirada de O2; PCR: proteína C reactiva; OR: odds ratio.
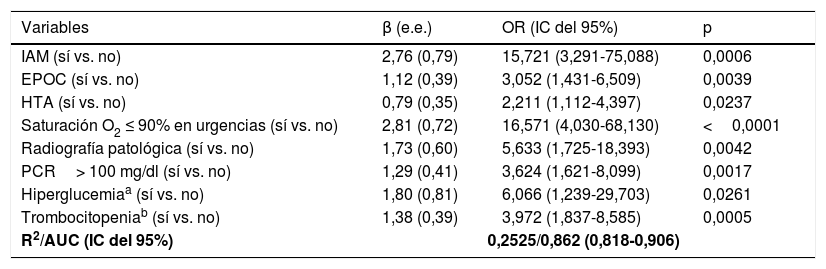
Cuando se combinaron estas variables en un modelo multivariable, los pacientes que presentaron saturación de O2 en Urgencias ≤90% presentaban un riesgo aumentado de deterioro clínico (OR=16,57, IC del 95%, 4-68, p <0,001), así como los que habían presentado IAM (OR=15,72, IC del 95%, 3,3-75, p=0,0006), hipertensión arterial (OR=2,21, IC del 95%, 1,1-4,4, p=0,024) y EPOC (OR=3,05, IC del 95%, 1,4-6,5, p=0,004). Además, la presencia de radiología patológica suponía un riesgo 5,6 veces mayor. Los niveles de PCR> 100 se relacionaban positivamente con la posibilidad de deterioro, así como los niveles de glucemia> 200. Los pacientes con nivel de plaquetas inferiores a 15×103/μl presentaban 4 veces más riesgo de deterioro que los que tenían cifras de plaquetas en rangos normales o elevados (tabla 3).
Modelo multivariable explicativo del deterioro clínico
| Variables | β (e.e.) | OR (IC del 95%) | p |
|---|---|---|---|
| IAM (sí vs. no) | 2,76 (0,79) | 15,721 (3,291-75,088) | 0,0006 |
| EPOC (sí vs. no) | 1,12 (0,39) | 3,052 (1,431-6,509) | 0,0039 |
| HTA (sí vs. no) | 0,79 (0,35) | 2,211 (1,112-4,397) | 0,0237 |
| Saturación O2 ≤ 90% en urgencias (sí vs. no) | 2,81 (0,72) | 16,571 (4,030-68,130) | <0,0001 |
| Radiografía patológica (sí vs. no) | 1,73 (0,60) | 5,633 (1,725-18,393) | 0,0042 |
| PCR> 100 mg/dl (sí vs. no) | 1,29 (0,41) | 3,624 (1,621-8,099) | 0,0017 |
| Hiperglucemiaa (sí vs. no) | 1,80 (0,81) | 6,066 (1,239-29,703) | 0,0261 |
| Trombocitopeniab (sí vs. no) | 1,38 (0,39) | 3,972 (1,837-8,585) | 0,0005 |
| R2/AUC (IC del 95%) | 0,2525/0,862 (0,818-0,906) | ||
β (e.e.): estimación (error estándar); EPOC: enfermedad pulmonar obstructiva crónica; HTA: hipertensión arterial; IAM: infarto agudo de miocardio; IC: intervalo de confianza; OR: odds ratio; PCR: proteína C reactiva.
La variabilidad explicada por el modelo medido por el R2 era del 25% y la capacidad predictiva medida por el AUC fue 0,86.
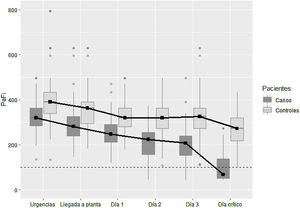
La PaFi es inferior en los casos, en los diferentes momentos analizados (p <0,001 en todos). La diferencia en la tendencia es también estadísticamente significativa entre casos y controles (p <0,001), pero se puede dividir en 2intervalos: la diferencia no es significativa de la Urgencia hasta el día 1 del ingreso y las tendencias son prácticamente paralelas (p=0,64). Sin embargo, a partir del día 1 de ingreso los casos mantienen una tendencia decreciente, mientras que los controles se estabilizan más (p <0,001). El segundo día de ingreso el 75% de los casos toman valores inferiores a 253,6, mientras que el 75% de los controles toman valores superiores a 271,4. La caída del tercer día de ingreso hasta el día que presentaron el deterioro o día crítico es más pronunciada en los casos (p <0,001) (fig. 2).
Discusión y conclusionesEl presente estudio pone de manifiesto las características clínicas principales de los pacientes hospitalizados por COVID-19 que presentan una mala evolución, definida como PaO2/FiO2 ≤ 100, ingreso en UCI o muerte. De este modo, se ha podido identificar que la presencia de SaO2 ≤ 90%, hiperglucemia, PCR elevada y trombocitopenia, así como la radiografía patológica al ingreso y una enfermedad asociada previamente (IAM, EPOC o hipertensión arterial) se asociaban con el deterioro clínico.
Numerosos estudios coinciden en destacar la edad, el sexo masculino y la presencia de disnea como factores predictores de mortalidad o ingreso en UCI5,6. Como en el estudio se han emparejado casos y controles por edad, no hemos podido evaluar el efecto de esta variable de la edad en el resultado. En el presente estudio, el 78,79% de los pacientes que desarrollaron deterioro clínico eran varones.
Jain y Yuan7 evaluaron en un metaanálisis los síntomas y las comorbilidades predictores de gravedad e ingreso en la UCI en pacientes con COVID-19 y la disnea fue el único síntoma predictor de ambas variables. A diferencia de los trabajos publicados, la disnea no fue significativamente más frecuente entre los casos, lo que probablemente tenga relación con la exclusión de los pacientes que requirieron ventilación mecánica en las primeras 24 h, dado que los pacientes que ingresaban en UCI en ese período lo hacían por presencia de SDRA grave.
Hay que señalar que nuestro objetivo principal fue identificar a los pacientes que, hospitalizados en fase pulmonar de la enfermedad según las fases propuestas por Siddiqi y Mehra8, presentaron deterioro clínico durante la hospitalización. De este modo, los casos presentaban más frecuentemente una SaO2p menor que los controles a la llegada al servicio de Urgencias. A pesar de tratarse de valores de oxígeno prácticamente dentro de la normalidad, existe una repercusión clínica objetiva ya que, en consonancia, los casos también presentaban con más frecuencia taquipnea, sin duda, un factor determinante para la mala evolución en las neumonías e incluida en escalas de gravedad para COVID-199.
Fu et al.10 llevaron a cabo un estudio en 200 pacientes y observaron que tanto la edad y las comorbilidades como una baja oxigenación se asociaban con una mayor mortalidad. Por lo tanto, parece que los valores más bajos de oxigenación al ingreso pueden predecir un deterioro posterior. Más allá, tal y como muestra la figura 2, existe un punto de inflexión en la oxigenación, el denominado día crítico de los pacientes. Por eso resulta crucial una correcta identificación de las características clínicas de estos pacientes con alto riesgo de empeorar. La afectación pulmonar bilateral y las opacidades en vidrio deslustrado han demostrado ser la forma de presentación radiológica más frecuente en la literatura11,12. Si bien es cierto que en nuestro estudio no se pudo constatar el tipo de afectación radiológica: los pacientes que desarrollaron deterioro clínico en la evolución presentaban algún tipo de alteración radiológica inicial frente a los controles con radiografía normal.
En el caso de las enfermedades asociadas, parece lógico pensar que aquellos pacientes con enfermedades crónicas como la EPOC, que presentan una inflamación crónica del parénquima pulmonar, limitación al flujo aéreo espiratorio y una mayor susceptibilidad a las infecciones, sean más vulnerables a la enfermedad12. Asimismo, coincidiendo con otras cohortes españolas13, se ha observado una mayor asociación entre la EPOC y el deterioro clínico en probable relación con la presencia de un mayor número de comorbilidades que habitualmente presentan estos pacientes14.
La hipertensión arterial y el IAM se relacionan de forma significativa con el deterioro clínico15. Zhao et al.16 identificaron que la edad> 60 años, la enfermedad cardiovascular, la hipertensión y la diabetes eran factores independientes de la mortalidad por COVID-19. Otros 2estudios recientes señalan que estos pacientes presentan con más frecuencia daño miocárdico y arritmias durante el ingreso, lo cual se asocia con una mayor mortalidad17,18. La afectación viral directa, así como la inflamación secundaria a la tormenta de citocinas existente en la infección por SARS-CoV-2, podría estar detrás del daño miocárdico19. Aún queda por dilucidar el potencial impacto que este daño tendrá a largo plazo.
Por último, la elevación de los niveles de glucosa y de la PCR fueron predictores del deterioro clínico, ambos parámetros analíticos ampliamente estudiados en las neumonías. La hiperglucemia, bien secundaria al estrés de la infección o a la presencia de diabetes. o un síndrome metabólico subyacente pueden aumentar la mortalidad de los pacientes con COVID-1920-22.
La diabetes es una de las comorbilidades más frecuentes en la COVID-19 y que, además, puede empeorar el pronóstico23. Una respuesta inmunitaria inadecuada junto a la exacerbación de la cascada proinflamatoria podrían explicar dicha asociación24. Sin duda, un correcto manejo y control de los niveles de glucemia debería formar parte primordial del tratamiento de la COVID-19. En cuanto a la PCR, su elevación se ha asociado con la gravedad de la enfermedad y, además, parece haber superado a otros biomarcadores más comúnmente utilizados en la sepsis25.
Por el contrario, los casos presentaron niveles más bajos de plaquetas que los controles. En un estudio retrospectivo reciente con 1.476 pacientes incluidos observaron que el 20,7% de la muestra presentaba trombocitopenia y además se asociaba de forma significativa con la mortalidad intrahospitalaria26. Se ha observado que la coagulación intravascular diseminada es frecuente entre los fallecidos por la infección SARS-CoV-2, lo que podría justificar el aumento de consumo de plaquetas27.
El presente estudio posee ciertas limitaciones inherentes al diseño caso-control. Además, no pudo identificarse el tipo de afectación radiológica específica; existen algunas pérdidas en las variables analíticas y los resultados no son extrapolables a los pacientes excluidos del estudio por deterioro en las primeras 24 h. Según el período de estudio, en las primeras fases de la pandemia es menos probable que los pacientes ingresaran con afectación leve-moderada, siendo en su mayoría pacientes graves. Además, no se han incluido variables que luego han resultado ser predictoras de mala evolución en estos pacientes porque en el momento del reclutamiento no se pedían de manera rutinaria (p. ej., la ferritina).
Se necesita seguir con estudios nuevos que ayuden a identificar a los pacientes con riesgo de deterioro clínico para que los profesionales sanitarios puedan tomar decisiones adecuadas sobre su destino y tratamiento.
FinanciaciónEste proyecto ha sido financiado por el Instituto de Salud Carlos III en la convocatoria extraordinaria de proyectos de investigación sobre el SARS-CoV-2 y la enfermedad COVID-19, número de expediente COV20/0459, y la Red de Investigación en Servicios Sanitarios en Enfermedades Crónicas (REDISSEC).
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.
El grupo de trabajo COVID-Osakidetza incluye a los siguientes investigadores: Susana García-Gutiérrez, Miren Orive, Nerea González, Iratxe Lafuente, Ane Antón, Ane Villanueva, Josune Martín, Cristina Muñoz, María José Legarreta, Urko Aquirre y José María Quintana (Unidad de investigación, Hospital de Galdakao-Usansolo); Pedro Pablo España Yandiola, Ane Uranga, Mikel Egurrola, Amaia Aramburu, Amaia Artaraz, Leire Chasco, Olaia Bronte, Patricia García, Ana Jodar, Virginia Fernández y Cristóbal Esteban (Unidad respiratoria, Hospital de Galdakao-Usansolo); Naia Mas (UCI, Hospital de Galdakao-Usansolo); Esther Pulido (Urgencias, Hospital de Galdakao-Usansolo); Itxaso Bengoetxea (Hospitalización a domicilio, Organización Sanitaria Galdakao-Barrualde); Antonio Escobar Martínez, Amaia Bilbao y Iñigo Gorostiza (Unidad de investigación, Hospital Universitario de Basurto); Iñaki Arriaga (Unidad respiratoria, Hospital Universitario de Basurto); José Joaquín Portu Zapiarain (Medicina Interna, Instituto Bioaraba); Naiara Parraza (Unidad de investigación, Instituto Bioaraba); Milagros Iriberri, Rafael Zalacaín, Luis Alberto Ruiz y Leyre Serrano (Unidad respiratoria, Hospital Universitario de Cruces); Adriana Couto y Oier Ateka (Medicina Interna, Hospital Universitario Donostia); Arantza Cano (Unidad respiratoria, Hospital Santa Marina); Maria Olatz Ibarra (Farmacia, Hospital de Urduliz); Eduardo Millán, Mayte Bacigalupe, Jon Letona y Andoni Arcelay (Servicios Centrales Osakidetza) e Iñaki Berraondo (Departamento de Salud, Gobierno Vasco).