En los pacientes con insuficiencia cardíaca (IC) y fracción de eyección reducida, el uso de los inhibidores del sistema renina-angiotensina-aldosterona (iSRAA) se asocia con una mejoría funcional, incremento de la calidad de vida percibida, reducción de la probabilidad de muerte cardiovascular y disminución del número de hospitalizaciones. Algunos de esos fármacos también resultan eficaces en pacientes con enfermedad renal crónica y albuminuria, así como en pacientes con hipertensión arterial resistente. A pesar de sus numerosos beneficios, los iSRAA se asocian a un incremento de la incidencia de hiperpotasemia, sobre todo en pacientes con insuficiencia renal crónica concomitante. La hiperpotasemia es un trastorno iónico frecuente que se define como la elevación de las concentraciones plasmáticas de potasio por encima de 5 mEq/L, y se ha relacionado con la presencia de rehospitalizaciones, arritmias cardíacas malignas y aumento de la mortalidad. Por otro lado, un tratamiento optimizado con iSRAA requiere de incrementos progresivos de las dosis que pueden suponer a su vez una mayor probabilidad de hiperpotasemia. Por todo ello, es necesario establecer unas directrices para el manejo y tratamiento de estos pacientes. Con este objetivo surge este documento de consenso, cuyas recomendaciones han sido elaboradas por un grupo de 10 expertos y revisado por un panel de otros 10 especialistas en el tratamiento de pacientes con IC (en total 10 cardiólogos y 10 internistas). El documento ha sido avalado por la Sociedad Española de Cardiología (SEC) y la Sociedad Española de Medicina Interna (SEMI).
Use of renin-angiotensin-aldosterone system inhibitors (RAASi) in patients with heart failure (HF) and reduced ejection fraction is associated with functional improvement, an increase in perceived quality of life, a reduction in the probability of cardiovascular death, and a decrease in the number of hospitalizations. Some of these drugs are also efficacious in patients with chronic kidney disease and albuminuria as well as in patients with resistant hypertension. Despite their numerous benefits, RAASi are associated with an increase in incidence of hyperkalemia, especially in patients with concomitant chronic kidney disease. Hyperkalemia is a common electrolyte disorder that is defined as an elevation in plasma concentrations of potassium above 5 mEq/L. It has been related to rehospitalizations, malignant arrhythmias, and an increase in mortality. On the other hand, optimized treatment with RAASi requires progressive dose increases which can in turn entail a greater probability of hyperkalemia. For all of these reasons, it is necessary to establish management and treatment guidelines for these patients. This consensus document arises from this objective. Its recommendations have been developed by a group of ten experts and reviewed by a panel of another ten specialists in the treatment of patients with HF (ten cardiologists and ten internists in total). This document has been endorsed by the Spanish Society of Cardiology (SEC, for its initials in Spanish) and the Spanish Society of Internal Medicine (SEMI, for its initials in Spanish).
La utilización de antagonistas de los receptores mineralocorticoides (ARM) junto a inhibidores de la enzima conversora de angiotensina (IECA), antagonistas de los receptores de la angiotensina II (ARA-II) o inhibidores del receptor de la neprilisina y angiotensina II (INRA) se asocian a una mejoría funcional, incremento de la calidad de vida percibida, reducción de la probabilidad de muerte cardiovascular y disminución del número de hospitalizaciones por insuficiencia cardíaca (IC) en pacientes con IC crónica y fracción de eyección (FEVI) reducida1. Por otro lado, los IECA/ARAII pueden ser beneficiosos en pacientes con enfermedad renal crónica (ERC) y albuminuria2, así como en pacientes con hipertensión arterial resistente, en los cuales reducen los eventos relacionados con la afectación de órganos diana, sobre todo en pacientes diabéticos y con daño renal crónico3.
Sin embargo, estos fármacos se asocian a un incremento de la incidencia de hiperpotasemia, especialmente en pacientes con ERC concomitante4. Asimismo, la hiperpotasemia se ha relacionado con la presencia de arritmias cardíacas malignas y con un aumento de la mortalidad5. Por otro lado, el tratamiento optimizado con esos fármacos requiere un incremento progresivo de las dosis, que conlleva una mayor inhibición del sistema renina-angiotensina-aldosterona (SRAA) y, por tanto, una mayor probabilidad de hiperpotasemia6. Por ello se han incorporado nuevos fármacos que pueden corregir el incremento progresivo del potasio sin necesidad de retirar ni limitar la dosis de los medicamentos que han demostrado ser beneficiosos.
Este documento se centra en los diversos enfoques relacionados especialmente con la hiperpotasemia moderada asociada a fármacos en el contexto de IC con FEVI reducida.
Material y métodoSe reunió un grupo de 20 expertos en el tratamiento de pacientes con IC (10 cardiólogos y 10 internistas), coordinados por un clínico de cada especialidad.
Se seleccionaron los temas principales y se distribuyeron entre cuatro grupos de trabajo (de dos miembros cada uno; un cardiólogo y un internista), que llevaron a cabo una búsqueda bibliográfica en PubMed y en la biblioteca Cochrane para seleccionar literatura de apoyo. Posteriormente, se unificaron y homogeneizaron todos los temas y se añadió un decálogo de actuación. La primera propuesta de recomendaciones se remitió a un grupo de revisión para su evaluación y validación, compuesto por cinco cardiólogos y cinco internistas. Tras las correcciones y los comentarios se elaboró el documento definitivo.
Importancia de la hiperpotasemiaLa hiperpotasemia es un trastorno iónico frecuente que se define como la elevación de los niveles de potasio plasmáticos por encima de 5 mEq/L. Con relación en las cifras de potasio se clasifica como leve (5-5,4 mEq/L), moderada (5,5-6 mEq/L) o grave (>6 mEq/L)7. De acuerdo con su forma de presentación y con el número de episodios puede ser aguda o crónica/recurrente (al menos dos mediciones de potasio elevadas en un período de un año). La gravedad de la clínica que provoca no depende exclusivamente de las cifras de potasio, sino también de otros factores como la rapidez de instauración, las comorbilidades del paciente, los fármacos que esté tomando y la presencia de otras anormalidades iónicas8.
La hiperpotasemia se asocia a la alteración de las células excitables musculares y cardíacas, provoca trastornos de conducción y riesgo de arritmias malignas e incluso se ha asociado a un aumento en la mortalidad5. En la práctica clínica, la enfermedad renal crónica (ERC) y los fármacos son los factores que más contribuyen al desarrollo de la hiperpotasemia4, pero su prevalencia y recurrencia aumenta con el número de comorbilidades del paciente. Por eso, cada vez es más frecuente entre enfermos polimedicados de edad avanzada, especialmente si presentan diabetes, ERC o IC9.
En pacientes con IC descompensada, el uso intensivo de diuréticos, la activación del sistema neurohormonal y las fluctuaciones en la función renal asociadas al ingreso hospitalario, condicionan que la presencia de hiperpotasemia pueda ser mayor que en los pacientes con IC crónica10.
Inhibición del sistema renina-angiotensina-aldosterona y supresión del tratamiento por hiperpotasemiaLos inhibidores del SRAA (iSRAA), amplia gama de fármacos que incluyen los IECA, los ARA-II, los INRA y ARM constituyen uno de los pilares básicos de la terapia actual de diferentes patologías cardiovasculares. Sin embargo, el incremento de su uso, especialmente en dosis elevadas y en combinación con otros agentes, ha conducido a que la hiperpotasemia represente un problema especialmente en grupos de alto riesgo como ancianos, diabéticos, IC y pacientes con ERC asociada4.
La hiperpotasemia es el motivo principal para no alcanzar las dosis objetivo o discontinuar el tratamiento en los ARM, y la tercera causa en el caso de otros iSRAA11. Los iSRAA también se infrautilizan en los pacientes con ERC que no se encuentran en diálisis12, siendo estos pacientes más sensibles a efectos adversos como el deterioro de la función renal y la hiperpotasemia. Por este motivo, el manejo de los iSRAA en este contexto supone un reto, ya que además la información al respecto es limitada.
Por otro lado, es importante tener en cuenta que la discontinuación del tratamiento con iSRAA después de un episodio de IC se asocia a mayor riesgo de mortalidad, reingreso o necesidad de trasplante cardíaco13. Asimismo, la dosis alcanzada de iSRAA también es relevante, pues se ha observado que aquellos pacientes que alcanzan < 50% de las dosis recomendadas tienen mayor mortalidad y reingresos por IC que aquellos en los que se logran titular las dosis máximas14.
Por último, la hiperpotasemia se considera un factor de mal pronóstico en la IC y el tratamiento subóptimo con iSRAA15. Por lo tanto, es importante la búsqueda de estrategias que permitan mantener el tratamiento con iSRAA a dosis óptimas evitando efectos adversos sobre la función renal y el equilibrio electrolítico.
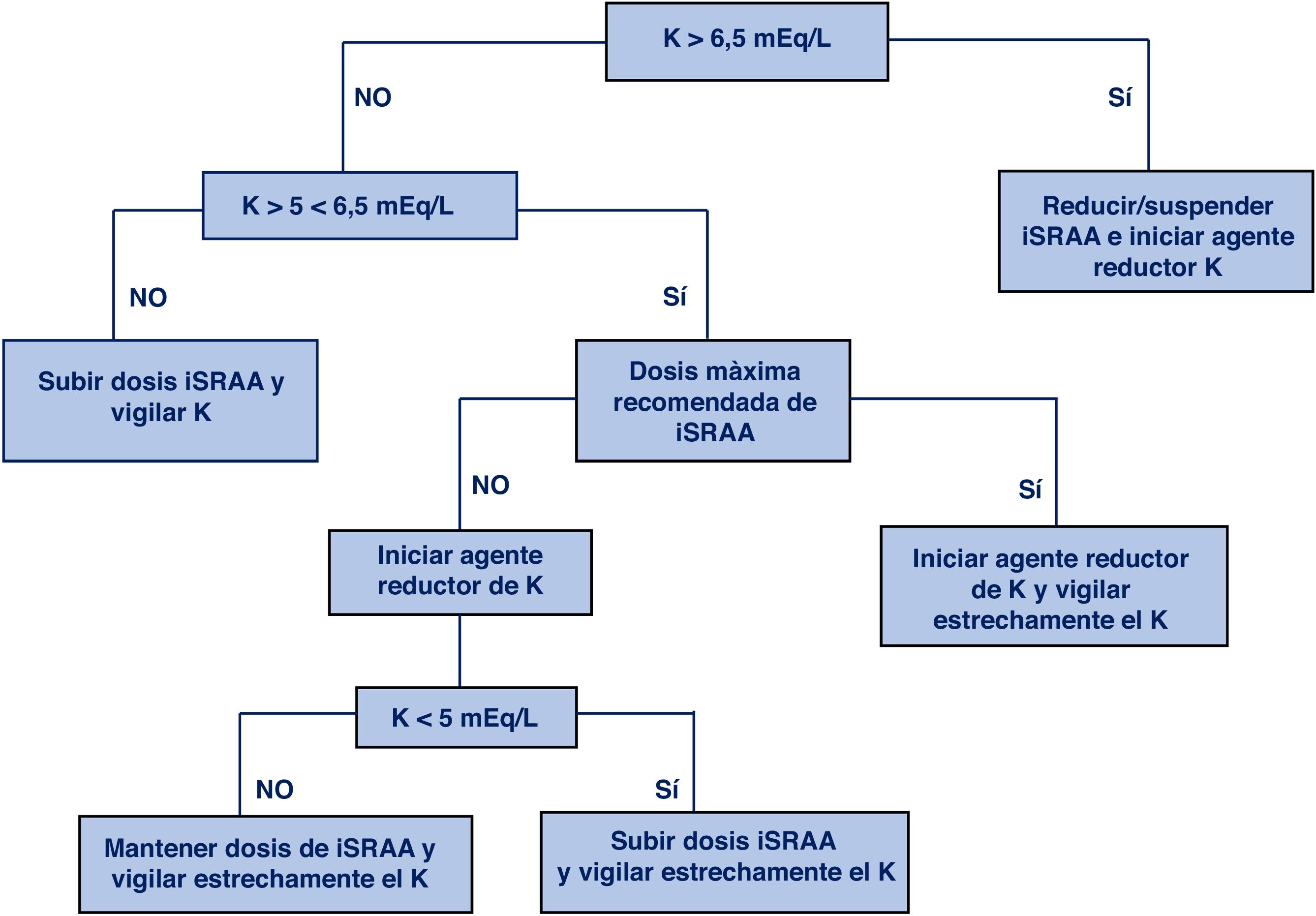
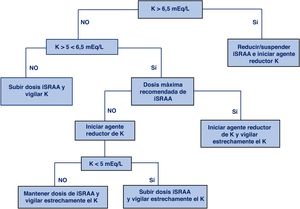
Manejo de la hiperpotasemia e inhibidores del sistema renina-angiotensina-aldosteronaLas recomendaciones para el manejo de la hiperpotasemia crónica en pacientes en tratamiento con iSRAA son variables según la guía escogida, aunque esencialmente todas siguen unas líneas similares. En este documento se aconseja seguir las recomendaciones propuestas por la guía de diagnóstico y tratamiento de la IC de la ESC1 y del reciente documento de consenso del grupo de trabajo de farmacoterapia cardiovascular de la ESC7. De acuerdo con lo estipulado en este último, se aconseja adoptar las medidas en función de los niveles de potasio sérico. Las guías tienen por objetivo maximizar el uso de los iSRAA, en el intento de conseguir el máximo beneficio cardio-renal, iniciando tratamientos para descender el potasio cuando las cifras sean superiores a 5 mEq/L.
En el caso de los pacientes con IC crónica con antecedentes de hiperpotasemia, con o sin deterioro de la función renal, se recomienda:
- •
Conocer las causas que llevaron a la hiperpotasemia, determinar su gravedad, persistencia y reversibilidad y registrar en la historia.
- •
Identificar a los pacientes con riesgo de desarrollar nuevamente hiperpotasemia para decidir si se vuelve a titular o reintroducir el fármaco.
- •
Establecer dosis objetivo, considerando el uso de quelantes del potasio, y cronograma de titulación y controles analíticos, tal y como se recoge en las guías clínicas1.
- •
Realizar un seguimiento estrecho de la función renal e iones.
Entre las medidas dirigidas para evitar la hiperpotasemia se encuentran:
- •
Disminución de aportes de potasio: dieta baja en potasio, evitar complementos minerales, suplementos alimenticios o complejos polivitamínicos, así como fármacos que contengan potasio.
- •
Aumentar la eliminación del potasio: quelantes del potasio (sales de sulfonato cálcico, patiromer, ciclosilicato de zirconio de sodio [ZS-9]).
- •
Evitar u optimizar fármacos que puedan deteriorar el filtrado glomerular y producir hiperpotasemia (AINES y uso prudente de diuréticos ahorradores de potasio).
- •
Conseguir el mejor balance hídrico posible, con el fin de evitar el deterioro de la función renal como responsable de la hiperpotasemia (adecuada ingesta hídrica de acuerdo con la edad, la estación del año, etc. y optimización de la dosis de diuréticos).
En la tabla 1 se recogen unas recomendaciones elaboradas por el grupo de trabajo para la identificación y el manejo de los pacientes con hiperpotasemia e IC (decálogo de actuación).
Decálogo de actuación: recomendaciones para la identificación y el manejo de pacientes con hiperpotasemia e insuficiencia cardíaca
| DECÁLOGO PARA IDENTIFICACIÓN Y MANEJO DE HIPERPOTASEMIA EN PACIENTES CON IC |
|---|
| 1. En todo paciente con IC debemos conocer niveles de K y FGe. |
| 2. Identificar el tipo de hiperpotasemia:- Emergencia hipercaliémica.- Hiperpotasemia aislada.- Hiperpotasemia recurrente, leve-moderada, sin datos de gravedad. |
| 3. En todo paciente con IC debemos revisar la existencia de antecedentes de hiperpotasemia, determinando etiología y grado de reversibilidad. |
| 4. Los factores de riesgo más frecuentes son: edad avanzada, DM, ERC, ACV, neoplasia, antecedentes de hiperpotasemia. |
| 5. Aspectos a revisar para reducir el riesgo de hiperpotasemia:- Disminuir el aporte de K; evitar alimentos ricos en K y suplementos de K.- Evitar fármacos: AINE, diuréticos distales.- Balance hídrico equilibrado; optimizar dosis de diuréticos.- Valorar la introducción de agente reductor de K. |
| 6. Indicaciones con evidencia científica para la prescripción de un iSRAA:- ERC con albuminuria/proteinuria.- HTA con alto riesgo cardiovascular.- IC con FEVI reducida. |
| 7. Tras indicar un iSRAA, conviene dejar establecida cuál es la dosis objetivo para poder titularlo adecuadamente. |
| 8. Actuación terapéutica en función de los niveles de K:K = 4-5 mEq/L → Prescribir y/o titular iSRAAK = 5,1-6,0 mEq/L → Valorar asociar fármaco reductor de K y prescribir/titular iSRAAK > 6,0 mEq/L → Suspender iSRAA y reevaluar |
| 9. Se precisan controles periódicos frecuentes durante el inicio de iSRAA:- Primera determinación: 1-4 semanas tras inicio o titulación.- Repetir a las 8-12 semanas. Posteriormente cada 4 meses.- Monitorización más estrecha de FGe y K en pacientes de alto riesgo. |
| 10. Si criterios de indicación de iSRAA e imposibilidad para su prescripción o adecuada titulación, se recomienda asociar quelante de potasio. |
En la figura 1 se muestra el algoritmo de manejo propuesto.
ConclusionesLa hiperpotasemia es un problema frecuente en pacientes con IC, que se asocia con un aumento de la morbimortalidad y supone una limitación para el uso de fármacos de primera línea recomendados en las guías de práctica clínica.
Los factores que más frecuentemente se asocian con el desarrollo de la hiperpotasemia son: la ERC, la edad avanzada, la diabetes mellitus tipo 2 y episodios previos de hiperpotasemia.
Por otro lado, existe abundante evidencia de la peor evolución funcional, clínica y pronóstica de los pacientes con indicación de un iSRAA, que no lo pueden recibir o alcanzar dosis plenas debido a la hiperpotasemia. La disponibilidad de nuevos quelantes de potasio con claro mejor perfil de tolerabilidad y eficacia ofrecen la posibilidad de aumentar la prescripción de iSRAA. Por tanto, el panorama futuro resulta esperanzador, con opciones terapéuticas que permiten abordar un problema tan grave y complejo como la hiperpotasemia con los consiguientes beneficios para los pacientes con IC.
FinanciaciónEl presente consenso fue financiado por una beca no condicionada de Vifor Pharma.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen a Vifor Pharma su apoyo para facilitar la logística en la elaboración del documento.
Los autores agradecen a la Dra. Almudena Fuster-Matanzo, de Medical Statistics Consulting (MSC, S.L.), su labor de medical writing para la preparación de este manuscrito.
El Grupo de Trabajo para el Estudio de la Hiperpotasemia compuesto por:
José Manuel Cerqueiro. Servicio de Medicina Interna del Hospital Universitario Lucus Augusti, Lugo. España.
Marta Cobo Marcos. Unidad de Insuficiencia Cardíaca Especializada. Servicio de Cardiología. Hospital Universitario Puerta de Hierro Majadahonda. IDIPHSA. CIBERCV, Madrid. España.
Alberto Esteban-Fernández. Unidad de Insuficiencia Cardíaca. Servicio de Cardiología. Hospital Universitario de Móstoles. Universidad Rey Juan Carlos, Madrid. España.
Inés Gómez Otero. Unidad de Insuficiencia Cardíaca. Servicio de Cardiología. Hospital Clínico Universitario de Santiago de Compostela. CIBERCV. España.
Pau Llácer. Unidad de Insuficiencia Cardíaca. Servicio de Medicina Interna. Hospital Ramón y Cajal. Madrid. España.
José Luis Morales-Rull. Servicio de Medicina Interna del Hospital Arnau de Vilanova, Lleida. Unidad de Insuficiencia Cardíaca Región Sanitaria de Lleida. Instituto de Investigación Biomédica de Lleida (IRBLleida). España.
Alejandro Recio-Mayoral. Unidad de Insuficiencia Cardíaca Especializada e Hipertensión Pulmonar. Servicio de Cardiología. Hospital Universitario Virgen Macarena, Sevilla. España.
Prado Salamanca Bautista. Unidad de Gestión Clínica de Medicina Interna. Hospital Universitario Virgen Macarena, Sevilla. España.
Luis Almenar Bonet. Unidad de Insuficiencia Cardíaca y Trasplante. Servicio de Cardiología. Hospital Universitari i Politècnic La Fe. Facultad de Medicina. Universitat de València. CIBERCV. Valencia. España.
Álvaro González-Franco. Unidad de Gestión Clínica de Medicina Interna. Hospital Universitario Central de Asturias. Oviedo. España.
Revisores
Cardiología: Beatriz Díaz Molina (Unidad de Insuficiencia Cardíaca. AGC del Corazón. Hospital Universitario Central de Asturias). Nicolás Manito (Hospital Universitario de Bellvitge. ĹHospitalet del Llobregat. Barcelona). Juan Delgado (Servicio de Cardiología, Hospital Universitario 12 de Octubre. i+12. CIBERCV. Facultad de Medicina, UCM, Madrid). María G. Crespo-Leiro (Complexo Hospitalario Universitario A Coruña, CHUAC, INIBIC, CIBERCV, UDC, La Coruña). Julio Núñez (Servicio de Cardiología, Hospital Clínico Universitario de Valencia. INCLIVA. Universidad de Valencia. CIBER Cardiovascular).
Medicina Interna: Luis Manzano (Servicio de Medicina Interna. Hospital Universitario Ramón y Cajal. Departamento de Medicina y Especialidades Médicas, Facultad de Medicina y Ciencias de la Salud, Universidad de Alcalá, IRYCIS. Madrid). Francesc Formiga (Servicio Medicina Interna, Hospital Universitari Bellvitge, ĹHospitalet de LL. Barcelona). José María Cepeda (Servicio de Medicina Interna Hospital Vega Baja. Orihuela, Alicante). Jesús Casado (Hospital Universitario de Getafe. Madrid). Miguel Camafort (Unidad Multidisciplinar de Insuficiencia Cardíaca. Servicio de Medicina Interna-ICMiD. Hospital Clínic-IDIBAPS. Universidad de Barcelona).