I-142 - SCORE PREDICTIVO DE TUBERCULOSIS PULMONAR DE PACIENTES EN URGENCIAS QUE PRECISAN INGRESO HOSPITALARIO
1Unidad de Tuberculosis-Medicina Interna, 3Servicio de Microbiología. Hospital Provincial de Pontevedra. Pontevedra. 2Universidad de Santiago. Universidad de Santiago. Santiago de Compostela (A Coruña). 3Servicio de Neumología. Hospital Montecelo. Pontevedra. 4Instituto de Investigación Sanitaria Galicia Sur. Instituto de Investigación Sanitaria Galicia Sur. Vigo (Pontevedra).
Objetivos: La tuberculosis pulmonar (TBP) continúa siendo un importante problema de Salud Pública. A nivel intrahospitalario, la fuente de transmisión se origina en pacientes con enfermedad activa que no han sido detectados ni aislados correctamente. Sin embargo, se debe evitar un sobreaislamiento que condicione un exceso innecesario de ocupación de camas. Objetivo: realización de un modelo predictivo de diagnóstico de TBP que identifique precozmente ya en el servicio de Urgencias, aquellos pacientes con sospecha de TBP que precisen aislamiento respiratorio.
Material y métodos: Estudio de casos y controles de pacientes ingresados en el Complexo Hospitalario de Pontevedra con sospecha de TBP entre 2011 y 2016. La identificación de estos pacientes se basó en la solicitud de cultivos de micobacterias en muestras respiratorias. Se comparó cada caso con dos controles seleccionados de las solicitudes inmediatamente anterior y posterior. Se analizaron las variables disponibles en el servicio de Urgencias: analíticas, radiológicas, clínicas, exploratorias y antecedentes clínico-epidemiológicos. En nuestro hospital no se dispone de atención continuada de microbiología. Tras un análisis exploratorio preliminar de los datos, se seleccionaron las variables potencialmente predictoras y se realizó un modelo de regresión logística múltiple. Se asignó una puntuación a cada variable en base a los valores Exp(β) y el valor de significación para posteriormente evaluar la curva ROC y detectar el mejor punto de corte de discriminación.
|
Sensibilidades, especificidades, VPP y VPNs para diferentes scores de predicción |
||||
|
Score |
Sensibilidad |
Especificidad |
VPP |
VPN |
|
≥ 4 |
89,7 |
70,3 |
59,8 |
93,2 |
|
≥ 5,5 |
72,1 |
92,0 |
84,4 |
87,1 |
|
≥ 7 |
42,6 |
99,3 |
96,6 |
77,8 |
Resultados: Se incluyeron 207 pacientes: 69 casos y 138 controles. Las variables predictoras de diagnóstico final de TBP del score fueron: la exposición previa conocida a TB (p = 0,023; 3 puntos), sintomatología constitucional (p = 0,002; 1,5 puntos), fiebre de ≥ 2 semanas (p = 0,046; 1,5 puntos), ausencia de disnea (p = 0,001; 1,5 puntos), afectación radiológica en lóbulos superiores (p = 0,002; 1,5 puntos) con cavitación (p = 0,002; 3 puntos), hiponatremia (p = 0,000; 2 puntos) y ausencia de neutrofilia (p = 0,006; 1,5 puntos). El AUC de la curva ROC fue 0,905 (IC95%: 0,861-0,949), con sensibilidades y especificidades que se muestran en la tabla. Un score ≥ 4 presenta 90% de sensibilidad y 70% de especificidad.
Conclusiones: Un score ≥ 4 en Urgencias indica la necesidad de aislamiento respiratorio en aquellos pacientes con sospecha de TBP y necesidad de ingreso hospitalario.
I-149
Material y métodos: Desde julio 17, implementamos un orderset electrónico (ELSEVIER) para el manejo de la sepsis (fig. 1). Realizamos un estudio antes-después para valorar el impacto de esta herramienta en los indicadores de proceso y resultado comparando 2 periodos idénticos de 7 meses antes/después de la implementación (01/07/2016-31/01/2017 vs 01/07/2017-31/01/2018). Se realiza además un estudio comparativo anidado de iguales variables en los casos que usaron vs los que no usaron el orderset en el segundo periodo. Los casos de sepsis se seleccionaron del CMBD del hospital en los periodos seleccionados. Se incluyeron todos los ingresos desde Urgencias en pacientes > de 14 años. Criterio de inclusión: Códigos CIE10 asociados a sepsis. Codificación realizada por clínicos. Analizamos el impacto sobre el registro de signos vitales, especialmente frecuencia respiratoria y nivel de alerta, extracción hemocultivos, PCR, PCT, lactato, tiempo a hemocultivo y prescripción antibiótica así como mortalidad, estancia e ingreso en UCI (análisis: STATA.)
Resultados: Se identificaron 202 y 193 casos de sepsis en el periodo pre y postintervención respectivamente. El orderset se usó en el 31% (60 de 193) de los pacientes del periodo 2. Tras la implementación no hubo cambios significativos en el registro de temperatura, TA, determinación/extracción de leucos, creatinina, bilirrubina, lactato o hemocultivos pero hubo mejoría significativa en el registro en el triaje de frecuencia respiratoria (13 vs 41%, p < 0,001), frecuencia cardiaca (30 vs 100%, p < 0,001), escala Glasgow (19 vs 40%, p < 0,001) y determinación de PCR (97 vs 100% p = 0,034) y PCT (81 vs 88,6%, p = 0,05). La mediana de tiempo triaje-hemocultivo disminuyó de 126 a 59 min, p = 0,0023 (fig. 2). La mediana de tiempo triaje-antibiótico mostro tendencia a la disminución entre los periodos pero sin significación estadística (160 vs 156 min). No hubo diferencia estadística en tiempo de estancia, ingreso UCI (15,8% vs 16%) o mortalidad (29 vs 33%) Cuando comparamos solo dentro del segundo periodo los pacientes en los que se usó el orderset vs en los que no se usó, tampoco encontramos diferencias significativas en estancia, ingreso UCI o mortalidad pero sí una clara diferencia en el tiempo triaje-extracción-hemocultivo (mediana 83 min vs 40 min. Mann-Whitney, p = 0,0050) y triaje-administración-antibiótico (mediana 183 vs 128 min. Mann-Whitney, p = 0,0020) (fig. 3).
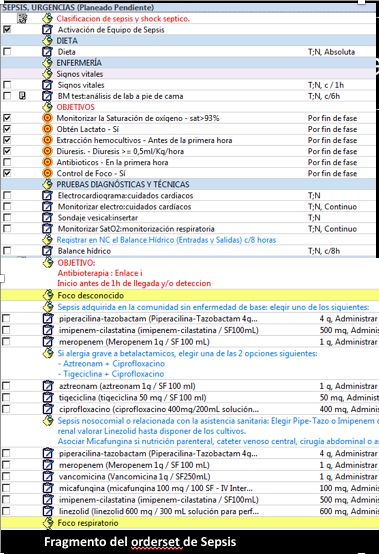
Figura 1.
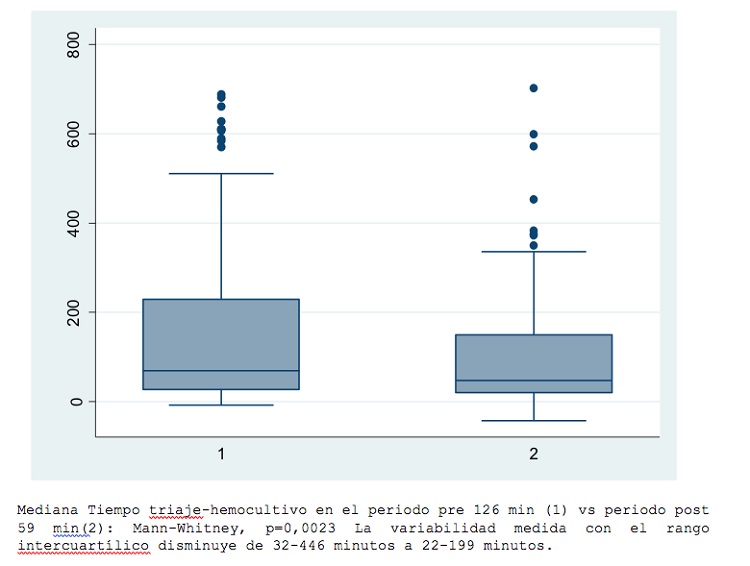
Figura 2.
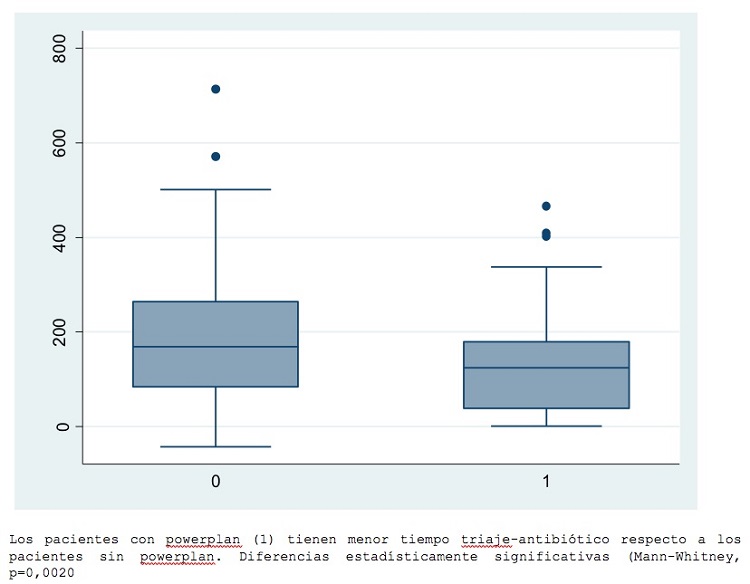
Figura 3.
Conclusiones: La implementación y uso de protocolos electrónicos para el manejo de la sepsis en Urgencias mejoró los indicadores de proceso para el manejo de sepsis especialmente los registros de signos vitales en triaje y tiempos triaje-hemocultivo y triaje-antibiótico. Para esta muestra y tiempo de estudio no encontramos diferencias en los indicadores de resultado analizados. Los sistemas de soporte a la decisión clínica (SSDC) insertados en la historia clínica electrónica (HCE) constituyen herramientas de ayuda al clínico que deben ser evaluadas.








