EV-003 - LA IMPLANTACIÓN DEL 'CÓDIGO CORAZÓN', ¿HA CAMBIADO EL PRONÓSTICO DEL SÍNDROME CORONARIO AGUDO CON ELEVACIÓN DEL ST EN MAYORES DE 75 AÑOS?
1Medicina Interna, 3Cardiología. Hospital de Cabueñes. Gijón (Asturias). 2Atención Primaria. Hospital Universitario Central de Asturias. Oviedo (Asturias).
Objetivos: Analizar las diferencias en el tratamiento y pronóstico a 5 años de los pacientes mayores de 75 años diagnosticados de síndrome coronario agudo con elevación del ST (SCACEST) en el Hospital Universitario de Cabueñes, antes y después de la implantación de la Unidad Coronaria, de la Sala de Hemodinámica y del “Código Corazón”.
Material y métodos: Estudio observacional retrospectivo en el que se incluyeron todos los pacientes mayores de 75 años diagnosticados de SCACEST en el Hospital Universitario de Cabueñes entre marzo y diciembre del año 2009 (sin unidad de hemodinámica), 24 pacientes, y en las mismas fechas del año 2012 (con hemodinámica), 32 pacientes. Se analizaron variables demográficas y de tratamiento, realizándose seguimiento a los 5 años.
Resultados: No hubo diferencias significativas entre ambos grupos, 2009 y 2012, en cuanto a las variables demográficas analizadas: sexo (varones 54,2% vs 59,4%), tabaquismo (29,2% vs 53,1%), hipertensión arterial (50,0% vs 68,8%), diabetes mellitas (12,5% vs 21,9%), dislipemia (41,7% vs 21,9%), insuficiencia renal moderada-grave (Clcr < 45 ml/min) (12,5% vs 15,6%), enfermedad venosa periférica (20,8% vs 12,5%), fibrilación auricular (25,0% vs 12,5%) o infarto previo (12,5% vs 9,4%). Sí hubo diferencias significativas en cuanto a la edad (83,9 ± 5,3 vs 80,8 ± 4,9, p = 0,026). Con la implantación del “Código Corazón” se cambió el manejo terapéutico de los pacientes de 2009 frente a 2012: fibrinolisis 36,4% vs 0% (p < 0,001), angioplastia primaria 14,3% vs 96,7% (p < 0,001), coronariografía 29,2% vs 93,8% (p < 0,001) y tratamiento conservador 50,0% vs 9,4% (p < 0,001). La estancia media hospitalaria pasó de 9,3 ± 5,3 a 4,7 ± 4,9 días (p < 0,001). Al alta, la disfunción del ventrículo izquierdo moderada-grave pasó del 50,0% al 19,4% de los pacientes (p = 0,051). La mortalidad a los 30 días se redujo del 20,8% al 6,2% (p = 0,125). En el seguimiento a 5 años la mortalidad global disminuyó del 58,3% al 31,2% (p = 0,043) (fig.) y la tasa de reingresos del 35,0% al 13,3% (p = 0,070).
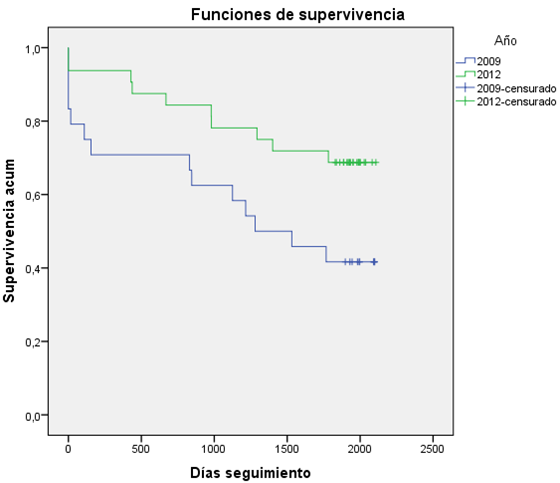
Discusión: Tras la implantación del “Código Corazón” ha aumentado el número de pacientes ingresados en el Hospital Universitario de Cabueñes con el diagnóstico de SCACEST. La angioplastia primaria ha sustituido a la fibrinolisis como tratamiento de elección. La estancia media ha disminuido. Hemos observado una reducción en el número de pacientes con disfunción ventricular moderada-grave y una notable mejoría en el pronóstico a corto y largo plazo.
Conclusiones: La angioplastia primaria se ha establecido como estrategia principal de reperfusión en los pacientes mayores de 75 años con diagnóstico de SCACEST. El pronóstico ha mejorado, reduciéndose la mortalidad a los 30 días un 70,2%, la mortalidad a 5 años un 46,5% y la tasa de reingresos un 62%.








