2045 - ENFERMEDAD PULMONAR OBSTRUCTIVA CRÓNICA (EPOC) Y ENFERMEDAD TROMBOEMBÓLICA VENOSA (ETEV), ¿EN QUÉ PACIENTES DEBEMOS IR UN PASO MÁS ALLÁ?
Hospital Universitario Clínico San Cecilio, Granada, España.
Objetivos: Describir las características de los pacientes EPOC en un servicio de Medicina Interna e identificar características diferenciales relacionadas entre los pacientes EPOC que desarrollan ETEV y no lo hacen.
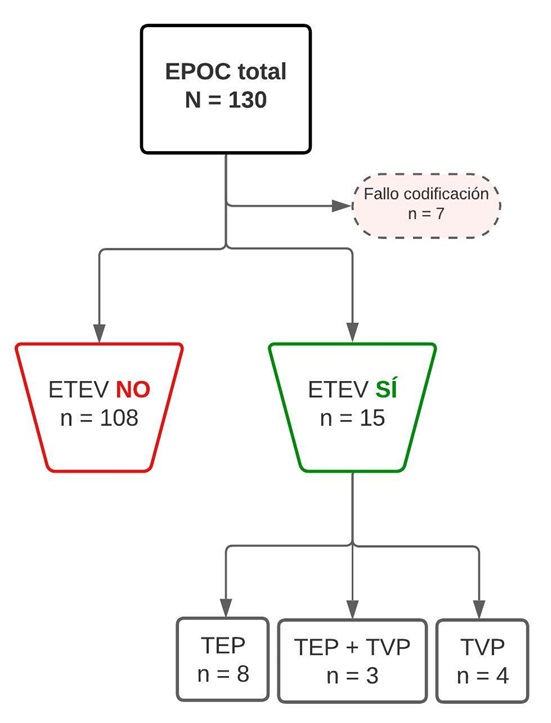
Métodos: Se ha realizado un análisis retrospectivo de una cohorte de pacientes ingresados durante 3 meses en un Servicio de Medicina Interna. Se han recogido las variables reflejadas en la tabla1,2. De la población total, se han identificado los presentaron un evento de ETEV. Estos se dividieron entre los que presentaron tromboembolismo pulmonar (TEP), trombosis venosa profunda (TVP), o una combinación. Se descartaron todos aquellos casos que no tenían registrado el diagnóstico de EPOC o estaba mal codificado (fig.). Para el análisis estadístico se utilizó SPSS ®.
Resultados: Se han reclutado un total de 130 pacientes, de los cuales 7 se descartaron. 108 pacientes con EPOC no presentaban ETEV previa y 15 sí han desarrollado ETEV. De los casos de ETEV la mayoría fueron TEP sin TVP (n = 8; 72,7%). La edad fue similar entre todos los grupos. La mayoría de los pacientes eran varones. Ningún paciente presentaba neoplasia reciente o activa en el grupo de ETEV. Existen más pacientes con obesidad entre aquellos que presentaron TEP solo respecto a los que no (53,3 vs. 34,4%; p 0,051). Los pacientes con TEP tenían mayor estadio GOLD (45,5 vs. 16,7%; p 0,036). Aunque no fue estadísticamente significativo, el porcentaje de pacientes con GOLD > 2 fue mayor entre aquellos que desarrollaron ETEV. Los pacientes con ETEV tenían peor clase GOLD (clase E 26,7 vs. 17,6%; p 0,028). Se calculó una OR para la clase GOLD en la que se vio que la clase E presentaba un riesgo de 4,3 veces más de tener ETEV (IC95% 1,09-16,67). Esto no ocurrió para el estadio GOLD, ya que el cálculo de la OR no alcanzó la significación estadística (OR 4,03; IC95% 0,71-23).
|
|
Sin ETEV |
Con ETEV |
TEP |
TVP |
TEP + TVP |
p |
|
Nº total |
108 (87,8%) |
15 (12,2%) |
11 (8,9%) |
7 (5,7%) |
3 (2,4%) |
NS |
|
Edad |
77,7 |
78,4 |
79,6 |
73,9 |
72 |
NS |
|
Obesidad |
37 (34,3%) |
8 (53,3%) |
7 (63,6%) |
3 (42,9%) |
2 (66,7%) |
NS |
|
Sexo (hombre) |
91 (84%) |
13 (86,7%) |
9 (81,8%) |
6 (85,7%) |
2 (66,7%) |
NS |
|
Fumador |
21 (19,4%) |
5 (33,3%) |
4 (36,4%) |
2 (28,6%) |
1 (33,3%) |
NS |
|
Exfumador |
82 (75,9%) |
9 (60%) |
6 (54,5%) |
5 (71,4%) |
2 (66,7%) |
NS |
|
ICAT |
67,65 |
72 |
60 |
76,7 |
55 |
NS |
|
Neoplasia |
19 (17,6%) |
0 |
0 |
0 |
0 |
NS |
|
Inmovilización |
25 (23,1%) |
3 (20%) |
3 (27,3%) |
0 |
0 |
NS |
|
Oxigenoterapia |
34 (31,5%) |
6 (40%) |
5 (45,5%) |
3 (42,9%) |
2 (66,7%) |
NS |
|
Antiagregación |
29 (26,9%) |
4 (26,7%) |
2 (18,2%) |
2 (28,7%) |
0 |
NS |
|
Diuréticos |
80 (74,1%) |
13 (86,7%) |
9 (81,8%) |
7 (100%) |
3 (100%) |
NS |
|
Charlson (> 2) |
88 (71,5%) |
14 (93,3%) |
10 (90%) |
6 (85%) |
2 (66,7%) |
NS |
|
GOLD (> 2) |
18 (16,7%) |
5 (33%) |
5 (45,5%) |
2 (28,6%) |
2 (66,7%) |
0,047 |
|
Clase |
A: 4 (3,7%) |
A: 1 (46,7%) |
A: 1 (9,1%) |
A: 1 (14,3%) |
A: 1 (33,3%) |
0,036 |
|
B: 18 (16,7%) |
B: 0 |
B: 0 |
B: 0 |
B: 0 |
||
|
E: 19 (17,6%) |
E: 7 (26,7%) |
E: 5 (45,5%) |
E: 3 (42,9%) |
E: 1 (33%) |
||
|
SABA |
26 (24,1%) |
4 (26,7%) |
3 (27,3%) |
3 (42,9%) |
2 (66,7%) |
NS |
|
SAMA |
27 (25%) |
5 (33,3%) |
3 (27,3%) |
3 (42,9%) |
1 (33,3%) |
NS |
|
LABA |
71 (65,7%) |
12 (80%) |
8 (72,7%) |
5 (71,4%) |
1 (33,3%) |
NS |
|
LAMA |
57 (52,8%) |
10 (66,7%) |
8 (72,7%) |
3 (42,9%) |
1 (33,3%) |
NS |
|
CI |
48 (44,4%) |
11 (73,3%) |
7 (63,6%) |
6 (85,7%) |
2 (66,7%) |
NS |
|
Triple terapia |
17 (15,7%) |
3 (20%) |
2 (18,2%) |
2 (28,6%) |
1 (33,3%) |
NS |
Discusión: Encontramos un elevado porcentaje de pacientes con TEP sin TVP, con un mayor perfil agudizador y una FEV1 más baja en aquellos pacientes con ETEV respecto a los que no la presentan. Esto apoya la hipótesis fisiopatológica en la que la inflamación pulmonar junto a alteraciones de la vascularización pulmonar favorecen la aparición de fenómenos trombóticos a nivel local pulmonar en detrimento del origen embólico [3]. Esto puede derivar también del hecho de que en ocasiones no se busca la TVP en los pacientes con TEP. Las principales limitaciones de nuestro estudio derivan del diseño observacional y la poca muestra reclutada.
Conclusiones: Los pacientes EPOC con clase E presentaron un riesgo aumentado de ETEV de hasta 4 veces más respecto a aquellos que no tenían ETEV. La obesidad y el estadio GOLD 3-4 eran más prevalentes entre los pacientes EPOC con ETEV, aunque no fue estadísticamente significativo. La clasificación GOLD debería tenerse en cuenta en el desarrollo de futuros scores predictores para anticoagulación profiláctica de pacientes EPOC.
Bibliografía
- Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease (GOLD 2023).
- Heit JA, Spencer FA, White RH. The epidemiology of venous thromboembolism. J Thromb. 2016;41:3-14.
- Petris OR, Cojocaru E, Fildam AP, et al. COPD and anticoagulation Therapy: Time for a New Approach? International Journal of Chronic Obstructive Pulmonary Disease. 2021:16 3429-36.






