515 - INTERACCIONES FARMACOLÓGICAS EN LA ATENCIÓN A PACIENTES PLURIPATÓLOGICOS
Hospital El Tomillar, Dos Hermanas, España.
Objetivos: La mayoría de los PPP están sometidos a la prescripción simultánea de cinco o más fármacos, con un riesgo inherente de aparición de interacciones medicamentosas (causa fundamental y prevenible de eventos adversos a medicamentos). Objetivo: presentar un ciclo de mejora para disminuir las interacciones farmacológicas en PPP ingresados en una Unidad de Medicina Interna.
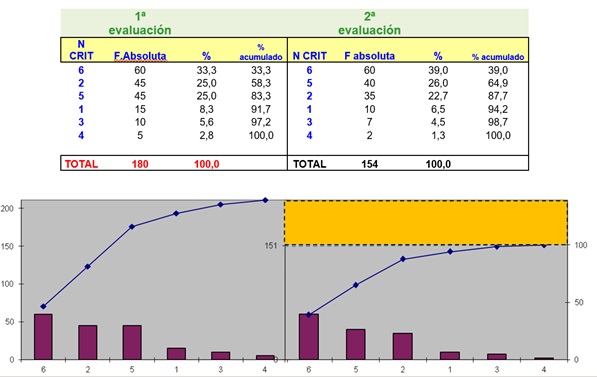
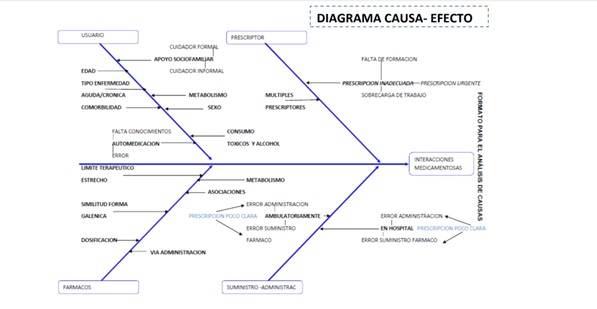
Métodos: Para identificar, clasificar y priorizar las causas se realizó un diagrama causa-efecto y tras un análisis del problema se identificaron las causas potenciales. Tras la revisión de la bibliografía se elaboró una selección de criterios de calidad. Antes de generalizar los criterios se realizó un pilotaje. Se establecieron cinco criterios de proceso y uno de resultados. Criterio 1. Cribado: en la historia clínica constaran eventos previos relacionados con medicamentos. Criterio 2. F. renal: en la historia consta función renal. Criterio 3. Antecedentes farmacológicos: Se registra toda medicación que toma en el momento de la evaluación. Criterio 4. Confirmación prescripción: la prescripción ha sido revisada, firmada por el prescriptor y validada por Farmacia. Criterio 5. Fármacos de riesgo: si el paciente toma fármacos de margen terapéutico estrecho se pide confirmación extra de la prescripción. Criterio 6. Interacción clínicamente significativa: el personal sanitario que atiende al paciente detecta una situación clínica debida a la interacción de dos o más fármacos.
Resultados: En una primera evaluación de una muestra aleatoria (60 pacientes), el número total de incumplimientos de los criterios de proceso fue de 120 (40%). No se detectó ninguna interacción farmacológica significativa en el periodo estudiado. Tras implantar las medidas correctoras se realizó una segunda evaluación con los mismos criterios: el número de incumplimientos pasó a ser 94 (31%). El mayor porcentaje de incumplimientos correspondió a los criterios relativos a la toma de medidas especiales en pacientes con deterioro de la función renal y con fármacos de margen terapéutico estrecho.
Discusión: La consecución de una adecuada cultura sobre la seguridad del paciente ha sido señalada como la primera de las “buenas prácticas” o recomendaciones para mejorar la seguridad del paciente. Los efectos adversos asociados a la medicación son el problema de seguridad más frecuente en pacientes hospitalizados, por lo que han sido objeto de atención preferente y se han identificado una serie de medidas que son efectivas para prevenir su aparición. Muchas de ellas se refieren al establecimiento de normas y barreras estructurales en torno a la preparación, etiquetado, almacenaje y administración de los medicamentos para disminuir la probabilidad de error. Las interacciones medicamentosas pueden tener consecuencias clínicas relevantes al modificar la eficacia y el perfil de seguridad de los fármacos administrados. Existe poca información acerca del impacto de las interacciones medicamentosas y de sus factores de riesgo entre los pacientes pluripatológicos.
Conclusiones: Es útil realizar ciclos de mejora en relación con las interacciones farmacológicas incidiendo en las actividades de formación, modificando los registros e implicando a los profesionales en el análisis de los problemas.






