353 - ¿A QUÉ PACIENTES INGRESADOS CON INSUFICIENCIA CARDÍACA TRATAMOS CON BENZODIACEPINAS?
1Hospital Universitario Virgen Macarena, Sevilla. 2Hospital Dos de Mayo, Barcelona. 3Hospital Josep Trueta, Girona. 4Hospital Fundación de Alcorcón, Alcorcón (Madrid). 5Hospital Universitario Ramón y Cajal, Madrid. 6Hospital Virgen de Altagracia, Manzanares (Ciudad Real). 7Hospital San Juan de la Cruz, Úbeda (Jaén). 8Hospital Lucus Augusti, Lugo. 9Hospital de Fuenlabrada, Fuenlabrada (Madrid). 10Hospital de Bellvitge, Hospitalet de Llobregat (Barcelona).
Objetivos: Describir el perfil de pacientes con insuficiencia cardíaca (IC) que son tratados con benzodiacepinas (BZD) durante un ingreso hospitalario y comparar sus características y pronóstico con la de los pacientes no tratados con estos fármacos.
Métodos: El estudio EPICTER es un proyecto multicéntrico, trasversal, que reclutó prospectivamente pacientes ingresados por IC en 74 hospitales españoles, Los pacientes se dividieron en dos grupos según si fueron tratados o no con BZD durante el ingreso. Se compararon características clínicas, analíticas y ecocardiográficas de ambos grupos. También se calcularon las tasas de visitas a urgencias, reingresos y mortalidad en los dos grupos de pacientes. El análisis estadístico se realizó con el paquete SPSS vs. 25.0.
Resultados: Se incluyeron 1.879 pacientes: 645 (34,4%) tenían prescrito tratamiento con BZD frente a 1.234 (65,6%) que no habían sido tratados. En el grupo tratado con BZD los pacientes tenían más comorbilidades cardíacas (valvulopatía, infarto de miocardio e IC previos) y no cardíacas (enfermedad cerebrovascular, arteriopatía periférica, anemia y deterioro cognitivo). No hubo diferencias entre ambos grupos en el resto de patologías estudiadas: hipertensión arterial, diabetes mellitus, enfermedad pulmonar obstructiva crónica, enfermedad renal crónica y cáncer. Los pacientes tratados con BZD tenían con mayor frecuencia fracción de eyección del ventrículo izquierdo < 40%, clase funcional avanzada (NYHA III-IV) y más síntomas (disnea, ansiedad, insomnio, delirios). El grupo tratado con BZD tuvo también niveles de sodio y hemoglobina más bajos. Los resultados se exponen en la tabla 1. Durante el período de seguimiento posterior al alta, no hubo diferencias significativas entre ambos grupos respecto al número de reingresos (tanto por cualquier causa como por IC) ni en cuanto a visitas por equipos de emergencia. Sin embargo, la mortalidad fue superior en el grupo tratado con BZD (tabla 2 y fig.).
|
Benzodiacepinas (n = 645, 34,4%) |
Sin benzodiacepinas (n = 1234, 65,6%) |
p |
|
|
Características demográficas y hallazgos en la exploración |
|||
|
Edad, años |
78,8 ± 10,8 |
79,9 ± 10,6 |
0,032 |
|
Mujeres (%) |
333 (51,6) |
654 (53,0) |
0,572 |
|
TAS, mmHg |
123 ± 21 |
127 ± 23 |
< 0001 |
|
Comorbilidades cardíacas |
|||
|
Infarto de miocardio previo |
238 (37,1) |
383 (31,7) |
0,019 |
|
Valvulopatía |
313 (50,1) |
510 (43,7) |
0,009 |
|
Insuficiencia cardíaca previa |
518 (81,2) |
868 (71,3) |
< 0,001 |
|
Otras comorbilidades |
|||
|
Diabetes mellitus |
302 (47,0) |
547 (44,7) |
0,348 |
|
Hipertensión arterial |
560 (87,1) |
1054 (85,8) |
0,452 |
|
EPOC |
173 (27,2) |
315 (26,1) |
0,617 |
|
Enfermedad cerebro-vascular |
168 (26,3) |
244 (20,2) |
0,003 |
|
Arteriopatía periférica |
124 (19,9) |
190 (16,1) |
0,041 |
|
Anemia |
348 (54,3) |
592 (48,5) |
0,018 |
|
Enfermedad renal crónica |
337 (52,2) |
580 (47,5) |
0,053 |
|
Cáncer |
111 (17,3) |
186 (15,3) |
0,265 |
|
Deterioro cognitivo |
175 (28,0) |
269 (22,5) |
0,010 |
|
ECG y ecocardiografía |
|||
|
Ritmo sinusal |
248 (41,3) |
482 (43,1) |
0,460 |
|
Fibrilación auricular/flutter |
329 (51,7) |
599 (49,7) |
0,400 |
|
FEVI,% |
49,2 ± 16,3 |
51,7 ± 16,0 |
0,007 |
|
FEVI ≥ 50% |
252 (53,7) |
480 (61,5) |
0,007 |
|
FEVI 40-49% |
78 (16,6) |
112 (14,3) |
0,279 |
|
FEVI < 40% |
139 (29,6) |
188 (24,1) |
0,031 |
|
Síntomas |
|||
|
Disnea |
549 (85,2) |
914 (75,0) |
< 0,001 |
|
Ansiedad |
303 (47,0) |
303 (24,9) |
< 0,001 |
|
Insomnio |
349 (54,3) |
314 (25,8) |
< 0,001 |
|
Dolor torácico |
146 (22,7) |
217 (18,8) |
0,020 |
|
Náuseas |
97 (15,0) |
121 (9,9) |
0,001 |
|
Dolores erráticos |
259 (40,2) |
267 (21,9) |
< 0,001 |
|
Delirios |
146 (22,7) |
142 (11,6) |
< 0,001 |
|
Valoración funcional |
|||
|
Clase funcional NYHA III-IV basal |
261 (41,2) |
329 (27,3) |
< 0,001 |
|
> 3 visitas a Urgencias en los 6 meses previos |
229 (49,7) |
263 (28,6) |
< 0,001 |
|
Laboratorio |
|||
|
Hemoglobina, mg/dL |
11,3 ± 2,0 |
11,6 ± 2,0 |
0,004 |
|
Creatinina, mg/dL |
1,55 ± 1,1 |
1,51 ± 0,9 |
0,351 |
|
Sodio, mEq/L |
137,7 ± 5,4 |
138,3 ± 5,2 |
0,009 |
|
BNP, pg/mL, mediana (pg/mL) |
848 (535-1.237) |
685 (392-1.299) |
0,194 |
|
NT-proBNP, mediana (pg/mL) |
4.532 (2.117-11.849) |
4.305 (2.156-10.055) |
0,684 |
|
Troponina T |
1,15 (0,05-50,00) |
0,40 (0,04-35,10) |
0,092 |
|
Las variables cualitativas están presentadas como frecuencias y porcentajes, n (%). Las variables cuantitativas se presentan como media (desviación estándar) o mediana (rango intercuartílico). BNP: péptido natriurético cerebral, EPOC: enfermedad pulmonar obstructiva crónica, FEVI: fracción de eyección del ventrículo izquierdo, NT-proBNP: fracción N-terminal del péptido natriurético cerebral, NYHA: New York Heart Association, TAS: presión arterial sistólica. |
|||
|
Benzodiacepinas (n = 645, 34,4%) |
Sin benzodiacepinas (n = 1234, 65,6%) |
p |
|
|
Visitas a Urgencias por cualquier causa |
355 (55,0) |
702 (56,8) |
0,443 |
|
Visitas a Urgencias por insuficiencia cardíaca |
236 (36,6) |
441 (35,7) |
0,715 |
|
Reingresos por cualquier causa |
334 (51,8) |
656 (53,2) |
0,570 |
|
Reingresos por insuficiencia cardíaca |
251 (38,9) |
478 (38,7) |
0,940 |
|
Mortalidad (7 días) |
56 (8,6) |
41 (3,3) |
< 0,001 |
|
Mortalidad (30 días) |
117 (18,1) |
145 (11,7) |
< 0,001 |
|
Mortalidad (180 días) |
278 (43,1) |
396 (32,1) |
< 0,001 |
|
Los datos están presentados como frecuencias y porcentajes, n (%). |
|||
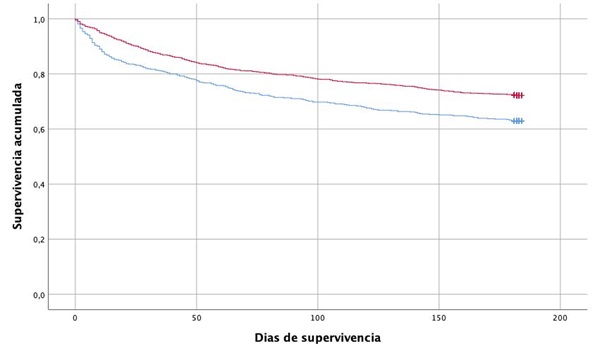
Discusión: La IC constituye uno de los problemas de salud más prevalentes y se asocia a una disminución de la calidad de vida. IC e insomnio comparten mecanismos fisiopatológicos como la activación neurohormonal. En pacientes con IC es frecuente la aparición de ansiedad o insomnio, lo que lleva al empleo de fármacos como las BZD para conseguir un adecuado control de síntomas. A día de hoy se desconoce su papel en el pronóstico de esta enfermedad, pero algunos estudios han mostrado que se asocian a peores desenlaces y aumento de mortalidad, entre otros derivado de sus efectos secundarios (caídas, somnolencia, dependencia o deterioro cognitivo). En nuestro estudio, los pacientes con IC que tomaban BZD tenían una mayor proporción de eventos adversos respecto al subgrupo que no las tomaba. Los pacientes tratados tenían más comorbilidades, clase funcional más deteriorada, FEVI más deprimida y estaban más sintomáticos, por lo que es probable que el mal pronóstico se debiese a la cardiopatía más avanzada y no al tratamiento con BZD.
Conclusiones: Los pacientes con IC que toman BZD tienen un perfil clínico más desfavorable, lo que se traduce en un impacto pronóstico negativo con mayor riesgo de mortalidad. Se necesitan más estudios que aclaren el papel de este grupo terapéutico en el pronóstico de los pacientes, ya que la medicación es un factor modificable.
Bibliografía
- Jorge-Samitier P, Fernández-Rodrigo MT, Juárez-Vela R, et al. Management of Hypnotics in Patients with Insomnia and Heart Failure during Hospitalization: A Systematic Review. Nurs Rep. 2021;11:373-81.
- Sato Y, Yoshihisa A, Hotsuki Y, et al. Associations of Benzodiazepine With Adverse Prognosis in Heart Failure Patients With Insomnia. J Am Heart Assoc. 2020;9:e013982.
- Kawada K, Fukuda H, Kubo T, et al. Added value of anxiolytic benzodiazepines in predictive models on severe delirium in patients with acute decompensated heart failure: A retrospective analysis. PLoS One. 2021;16(4):e0250372.
- Cromhout PF, Christensen AV, Jørgensen MB, et al. Exploring the use of psychotropic medication in cardiac patients with and without anxiety and its association with 1-year mortality. Eur J Cardiovasc Nurs. 2021 (ahead of print).






