Evaluar el uso de la terapia con beneficio cardiovascular en pacientes con DM tipo 2 previo al ingreso en servicios de medicina interna.
MétodosEstudio transversal en un día de los pacientes con DM tipo 2 hospitalizados en servicios de medicina interna. Se recogieron variables demográficas y antropométricas, datos de laboratorio y utilización de fármacos antihiperglucemiantes. La variable desenlace fue la proporción y los determinantes de uso de inhibidores del cotransportador sodio-glucosa 2 (iSGLT2) y de agonistas del receptor del péptido similar al glucagón tipo 1 (AR-GLP1).
ResultadosSe incluyeron 928 pacientes pertenecientes a 74 hospitales. La edad media fue 78,9 años (DE: 10,86), un 50% varones. Un total de 557 (60%) presentaba cardiopatía isquémica, 189 (20,4%) enfermedad cerebrovascular, 293 (31,6%) insuficiencia cardiaca, 274 (29,5%) enfermedad renal crónica y 129 (13,9%) enfermedad arterial periférica. Los antihiperglucemiantes utilizados previo al ingreso fueron: sulfonilureas (5.7%), biguanidas (49.1%), inhibidores de la alfa-glucosidasa (0,2%), pioglitazona (0%), iDPP4 (39%), iSGLT2 (5,8%), AR-GLP1 (2,6%) y análogos de insulina basal (24%). La edad mayor de 75 años fue el factor determinante principal para no utilizar iSGLT2 (OR ajustada 0,28; intervalo de confianza al 95%: 0,10-0,74; p=0,039) o AR-GLP1 (OR ajustada 0,09; intervalo de confianza al 95%: 0,02-0,46; p=0,006).
DiscusiónUna gran proporción de pacientes ancianos con DM tipo 2 de muy alto riesgo cardiovascular no recibe terapia antihiperglucemiante con fármacos de probado beneficio cardiovascular. El tratamiento más frecuentemente utilizado fue metformina e iDPP4. Existe un margen de mejora en el tratamiento en esta población de muy alto riesgo.
To evaluate the use of therapy with cardiovascular benefit in patients with type 2 diabetes mellitus admitted to internal medicine departments.
MethodsOne day, cross-sectional study of patients with type 2 diabetes mellitus hospitalised in internal medicine departments. We recorded demographic and anthropometric variables, laboratory data and use of antihyperglycaemic drugs. The endpoint was the proportion and determinants of the use of sodium-glucose cotransporter-2 inhibitors (SGLT2i) and glucagon-like peptide-1 receptor agonists (GLP1-RA).
ResultsWe included 928 patients belonging to 74 hospitals, with a mean age of 78.9 years (SD, 10.86 years), 50% of whom were men. A total of 557 (60%) patients had ischaemic heart disease, 189 (20.4%) had cerebrovascular disease, 293 (31.6%) had heart failure, 274 (29.5%) had chronic kidney disease, and 129 (13.9%) had peripheral arterial disease. Prior to their hospital admission, the patients were taking sulfonylureas (5.7%), biguanides (49.1%), alpha-glucosidase inhibitors (0.2%), pioglitazone (0%), dipeptidyl peptidase 4 inhibitors (39%), SGLT2i (5.8%), GLP1-RA (2.6%) and basal insulin analogues (24%). An age over 75 years was the main determinant for not taking SGLT2i (adjusted OR, 0.28; 95% CI 0.10-0.74; P=.039) or GLP1-RA (adjusted OR, 0.09; 95% CI 0.02-0.46; P=.006).
DiscussionA large proportion of elderly patients with type 2 diabetes mellitus at very high cardiovascular risk are not treated with antihyperglycemic drugs with proven cardiovascular benefit. The most commonly used drugs were metformin and DPP4i. There is room for improvement in the treatment of this very high-risk population.
Recientemente se ha producido un gran cambio en las guías de práctica clínica de tratamiento de los pacientes con diabetes tipo 21. Es una consecuencia de los estudios de seguridad cardiovascular llevados a cabo con fármacos inhibidores del cotransportador 2 de sodio-glucosa (iSGLT2) y de agonistas del receptor del péptido similar al glucagón de tipo 1 (AR-GLP1)2–6. Empagliflozina, canagliflozina y dapagliflozina son iSGLT2 que han demostrado reducir el objetivo compuesto por muerte de causa cardiovascular, infarto de miocardio o accidente cerebrovascular no mortales (desenlace denominado MACE), con respecto a otros tratamientos de la diabetes; asimismo, también han mostrado reducir el daño renal y el riesgo de descompensación por insuficiencia cardiaca2–4. En el caso de los fármacos AR-GLP1, tanto liraglutida como semaglutida han demostrado beneficio cardiovascular al reducir el desenlace combinado MACE5,6.
Para pacientes con enfermedad cardiovascular clínica se recomienda que el tratamiento incluya un iSGLT2 o un GLP-1. Para pacientes con enfermedad renal crónica o insuficiencia cardiaca clínica y enfermedad cardiovascular aterosclerótica se recomienda que el tratamiento incluya un inhibidor de SGLT2. Dentro del algoritmo de tratamiento los AR-GLP-1 se recomiendan ahora como el primer medicamento inyectable que se ha de utilizar si el paciente no alcanza los objetivos de control glucémico, y siempre que no exista hiperglucemia sintomática, en cuyo caso es aconsejable el uso de insulina.
Sin embargo, los ensayos clínicos de seguridad cardiovascular con fármacos antihiperglucemiantes incluyen una población en la que habitualmente están infrarrepresentados pacientes de edad avanzada (como aquellos mayores de 75 años), pacientes frágiles o con comorbilidades severas. En España, uno de los países de mayor longevidad, la prevalencia de diabetes tipo 2 en pacientes mayores de 75 años de edad alcanza el 23%7. Los estudios realizados en vida real muestran que solo un 15,7% de los pacientes con diabetes presentan un riesgo cardiovascular similar a los pacientes incluidos en alguno de los estudios de seguridad cardiovascular8. Respecto a los pacientes con diabetes tipo 2 que ingresan en el hospital, su edad media es de 73 años, presentando un 40% enfermedad cardiovascular establecida9. La insuficiencia renal crónica es otro de los factores de riesgo altamente prevalentes en los pacientes con diabetes y que condiciona el pronóstico cardiovascular. Los estudios llevados a cabo en pacientes con diabetes en España muestran una prevalencia de reducción de filtrado glomerular inferior a 60ml/min/1,73m2 del 28%10; sin embargo, en la población con diabetes tipo 2 esta proporción puede alcanzar el 55%11.
Dado que los pacientes con diabetes que ingresan en los servicios de medicina interna constituyen una población de muy alto riesgo cardiovascular, en el presente estudio nos planteamos como objetivo conocer el uso de terapias antihiperglucemiantes con beneficio cardiovascular. Así mismo, estudiamos los posibles determinantes en la elección de la terapia con beneficio cardiovascular.
MétodosEstudio observacional-transversal basado en la revisión de las historias clínicas. El estudio fue aprobado por el Comité de Investigación del Hospital Marina Baixa (Villajoyosa, Alicante). Hemos seguido las recomendaciones STROBE para la elaboración del presente estudio transversal12.
Diseño del estudioSe preparó un cuestionario para recoger los hábitos de prescripción de fármacos antihiperglucemiantes en pacientes hospitalizados en servicios de medicina interna. La recogida de datos se llevó a cabo en un día determinado entre el 20 de mayo y el 7 de junio del año 2019.
Población de estudioSe incluyeron los pacientes con diabetes tipo 2 hospitalizados durante el periodo de estudio en los servicios de medicina interna de hospitales españoles. Este cuestionario anónimo recogió información en relación con las siguientes variables: datos demográficos, datos antropométricos, datos de laboratorio, valoración de la fragilidad y del deterioro cognitivo, prescripción de fármacos antihiperglucemiantes y dosis.
Desenlace primarioSe definió como desenlace primario la utilización de fármacos iSGLT2 y AR-GLP1 en pacientes de muy alto riesgo cardiovascular, o con insuficiencia cardiaca de acuerdo a las indicaciones según la ficha técnica del producto y las condiciones de financiación del Sistema Nacional de Salud. En España la financiación de fármacos iSGLT2 está reservada para pacientes con diabetes tipo 2 que presentan filtrado glomerular superior a 45ml/min/1,73m2; por otro lado la financiación de fármacos AR-GLP1 está reservada a pacientes con diabetes tipo 2 con índice de masa corporal superior a 30kg/m2 y que presenten un filtrado glomerular superior a 15ml/min/1,73m2.
DefinicionesFragilidad: se definió como pacientes frágiles a aquellos incluidos en los grupos 5 a 9 en la escala de fragilidad de Rockwood13.
Insuficiencia renal: se definió la presencia de insuficiencia renal según los criterios de KDIGO 2012 y se clasificó en función del grado de filtrado glomerular estimado y el grado de proteinuria medido en una muestra aislada de orina recogida por la mañana14. Los valores de creatinina, filtrado glomerular estimado y cociente albuminuria/creatinina se recogieron en la historia clínica con el paciente en situación estable previo al ingreso en el hospital.
Muy alto riesgo cardiovascular: se definió como pacientes con muy alto riesgo cardiovascular a aquellos que tenían historia clínica previa de infarto agudo de miocardio, síndrome coronario agudo, accidente cerebrovascular o accidente isquémico transitorio, procedimientos de revascularización coronaria, aneurisma de aorta y enfermedad arterial periférica. También se incluyeron en este grupo a aquellos pacientes con diabetes tipo 2 y proteinuria, así como a los pacientes con un filtrado glomerular mantenido inferior a 30ml/min/1,73m2, es decir, los que tenían una enfermedad renal crónica15.
Riesgo de sesgoSe remitió el cuestionario a los miembros del Grupo de Estudio de Diabetes, Obesidad y Nutrición de la Sociedad Española de Medicina Interna, siendo su participación voluntaria en la recogida de datos. La muestra final contó con la participación de 73 investigadores (10,6%) de un total de 684 miembros pertenecientes al grupo de estudio. El riesgo de sesgo se estimó como pequeño, ya que el estudio recogió datos sobre prescripción de antihiperglucemiantes de los pacientes previo a su ingreso en el hospital.
Tamaño muestralSegún los datos de la literatura la población de pacientes con diabetes tipo 2 de muy alto riesgo cardiovascular de edad superior a 70 años que sería elegible para tratamiento con iSGLT2 o AR-GLP1 se sitúa entre el 25-40%9. Un intervalo de confianza del 95% con una precisión de±5% proporciona un tamaño muestral efectivo de n≥369. La prevalencia de disminución del filtrado glomerular o la presencia de proteinuria en pacientes con diabetes tipo 2 en España se sitúa en el 35%10: en pacientes con diabetes tipo 2 hospitalizados la proporción de pacientes con filtrado glomerular inferior a 60ml/min/1,73m2 alcanzó el 55% en un amplio estudio transversal llevado a cabo en España11. Un intervalo de confianza al 95% con una precisión de±5% proporciona un tamaño muestral efectivo de n≥381.
Análisis estadísticoLos datos categóricos se presentan como números y porcentajes; los datos continuos con distribución normal como media±desviación estándar (DE) y las variables continuas no distribuidas normalmente como mediana y rango intercuartílico (IQR). El análisis de varianza de una vía (ANOVA) y las pruebas de Kruskal-Wallis se utilizaron para comparar las variables continuas entre los grupos en función de la normalidad de la distribución, y la prueba de la Chi cuadrado se utilizó para las variables categóricas.
Se llevó a cabo un análisis de regresión logística para identificar los determinantes asociados con el uso de fármacos iSGLT2 y AR-GLP1 según las condiciones de financiación de nuestro Sistema Nacional de Salud. Se llevaron a cabo 2 modelos estadísticos, uno cuya variable respuesta fue la presencia de iSGLT2 en el tratamiento de la diabetes antes del ingreso, y otro en el que la variable respuesta fue el uso de AR-GLP1 en el tratamiento de la diabetes antes del ingreso. Como variables independientes se consideraron aquellas que en el análisis univariante presentaban una asociación con un valor de p<0,10. Todos los análisis se realizaron utilizando el software SPSS (v.22). Se consideró un valor p<0,05 como estadísticamente significativo.
Requerimientos éticos y legalesTodos los datos se han anonimizado en su punto de extracción. La información no clínicamente identificable se puso a disposición de los investigadores. El estudio lo aprobó el Comité de Investigación del Hospital Marina Baixa y se clasificó como una auditoría de la práctica actual en comparación con la mejor evidencia disponible, por lo que no se consideró necesario el consentimiento informado de los pacientes.
ResultadosParticipantesParticiparon en la recogida de datos 74 hospitales de un total de 224 pertenecientes al Sistema Nacional de Salud, lo que representa una proporción del 34% (intervalo de confianza al 95% [IC 95%]: 28,0-40,3%). En el periodo de estudio se encontraban ingresados en los servicios de medicina interna un total de 3.290 pacientes, de los cuales 908 (27,6%) tenían diabetes mellitus como diagnóstico primario o secundario. El principal motivo de ingreso de los pacientes en los servicios de medicina interna fue por una enfermedad infecciosa (46%) o una enfermedad cardiovascular (34,5%). Solo un 6,4% de los ingresos estuvo relacionado con descompensaciones glucémicas como diagnóstico primario.
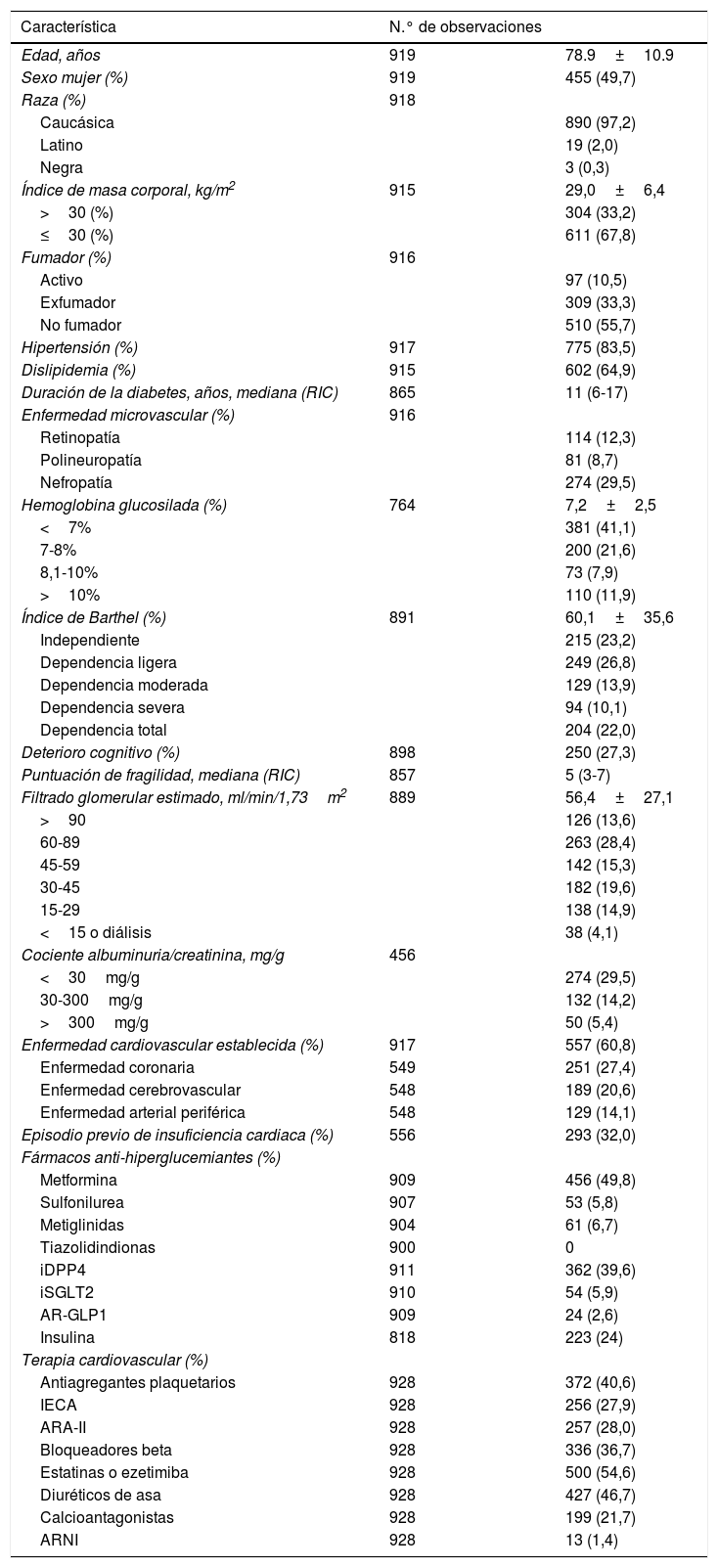
Datos descriptivosLos pacientes incluidos en el estudio tenían una edad media de 78,9 años, con una duración mediana de la diabetes desde el diagnóstico de 11 años (tabla 1). El índice de masa corporal medio fue de 29. Un 60% tenía enfermedad cardiovascular establecida, definida por antecedentes de enfermedad coronaria (27%), enfermedad cerebrovascular (20,4%) o enfermedad arterial periférica (13,9%); aproximadamente una tercera parte de los pacientes había presentado un episodio de insuficiencia cardiaca previo. La media de filtrado glomerular estimado fue de 56,4ml/min/1,73m2. El grado de control glucémico medido por el valor de HbA1c (HbA1c≤8%) fue aceptable en el 62,7% de los pacientes.
Características de los 928 pacientes incluidos en el estudio
| Característica | N.° de observaciones | |
|---|---|---|
| Edad, años | 919 | 78.9±10.9 |
| Sexo mujer (%) | 919 | 455 (49,7) |
| Raza (%) | 918 | |
| Caucásica | 890 (97,2) | |
| Latino | 19 (2,0) | |
| Negra | 3 (0,3) | |
| Índice de masa corporal, kg/m2 | 915 | 29,0±6,4 |
| >30 (%) | 304 (33,2) | |
| ≤30 (%) | 611 (67,8) | |
| Fumador (%) | 916 | |
| Activo | 97 (10,5) | |
| Exfumador | 309 (33,3) | |
| No fumador | 510 (55,7) | |
| Hipertensión (%) | 917 | 775 (83,5) |
| Dislipidemia (%) | 915 | 602 (64,9) |
| Duración de la diabetes, años, mediana (RIC) | 865 | 11 (6-17) |
| Enfermedad microvascular (%) | 916 | |
| Retinopatía | 114 (12,3) | |
| Polineuropatía | 81 (8,7) | |
| Nefropatía | 274 (29,5) | |
| Hemoglobina glucosilada (%) | 764 | 7,2±2,5 |
| <7% | 381 (41,1) | |
| 7-8% | 200 (21,6) | |
| 8,1-10% | 73 (7,9) | |
| >10% | 110 (11,9) | |
| Índice de Barthel (%) | 891 | 60,1±35,6 |
| Independiente | 215 (23,2) | |
| Dependencia ligera | 249 (26,8) | |
| Dependencia moderada | 129 (13,9) | |
| Dependencia severa | 94 (10,1) | |
| Dependencia total | 204 (22,0) | |
| Deterioro cognitivo (%) | 898 | 250 (27,3) |
| Puntuación de fragilidad, mediana (RIC) | 857 | 5 (3-7) |
| Filtrado glomerular estimado, ml/min/1,73m2 | 889 | 56,4±27,1 |
| >90 | 126 (13,6) | |
| 60-89 | 263 (28,4) | |
| 45-59 | 142 (15,3) | |
| 30-45 | 182 (19,6) | |
| 15-29 | 138 (14,9) | |
| <15 o diálisis | 38 (4,1) | |
| Cociente albuminuria/creatinina, mg/g | 456 | |
| <30mg/g | 274 (29,5) | |
| 30-300mg/g | 132 (14,2) | |
| >300mg/g | 50 (5,4) | |
| Enfermedad cardiovascular establecida (%) | 917 | 557 (60,8) |
| Enfermedad coronaria | 549 | 251 (27,4) |
| Enfermedad cerebrovascular | 548 | 189 (20,6) |
| Enfermedad arterial periférica | 548 | 129 (14,1) |
| Episodio previo de insuficiencia cardiaca (%) | 556 | 293 (32,0) |
| Fármacos anti-hiperglucemiantes (%) | ||
| Metformina | 909 | 456 (49,8) |
| Sulfonilurea | 907 | 53 (5,8) |
| Metiglinidas | 904 | 61 (6,7) |
| Tiazolidindionas | 900 | 0 |
| iDPP4 | 911 | 362 (39,6) |
| iSGLT2 | 910 | 54 (5,9) |
| AR-GLP1 | 909 | 24 (2,6) |
| Insulina | 818 | 223 (24) |
| Terapia cardiovascular (%) | ||
| Antiagregantes plaquetarios | 928 | 372 (40,6) |
| IECA | 928 | 256 (27,9) |
| ARA-II | 928 | 257 (28,0) |
| Bloqueadores beta | 928 | 336 (36,7) |
| Estatinas o ezetimiba | 928 | 500 (54,6) |
| Diuréticos de asa | 928 | 427 (46,7) |
| Calcioantagonistas | 928 | 199 (21,7) |
| ARNI | 928 | 13 (1,4) |
ARA-II: antagonistas de los receptores de la angiotensina ii; AR-GLP1: agonistas de los receptores del péptido similar al glucagón tipo 1; ARNI: inhibición dual de la neprilisina y del receptor de la angiotensina; iDPP4: inhibidores de la peptidil peptidasa 4; IECA: inhibidores de la enzima conversora de la angiotensina; iSGLT2: inhibidores del cotransportador sodio-glucosa 2.
Respecto al uso de terapias antihiperglucemiantes, los fármacos más utilizados fueron metformina (49,1%), iDPP4 (39%) e insulina (35,2%). El uso de iSGLT2 y AR-GLP1 estuvo en 5,8% y 2,6%, respectivamente.
El uso de las principales terapias para enfermedad cardiovascular fue de antiagregantes plaquetarios (40,1%), IECAS (27,6%), ARA-II (27,7%), bloqueadores beta (36,2%), diuréticos (46%) y estatinas o ezetimiba (53,9%).
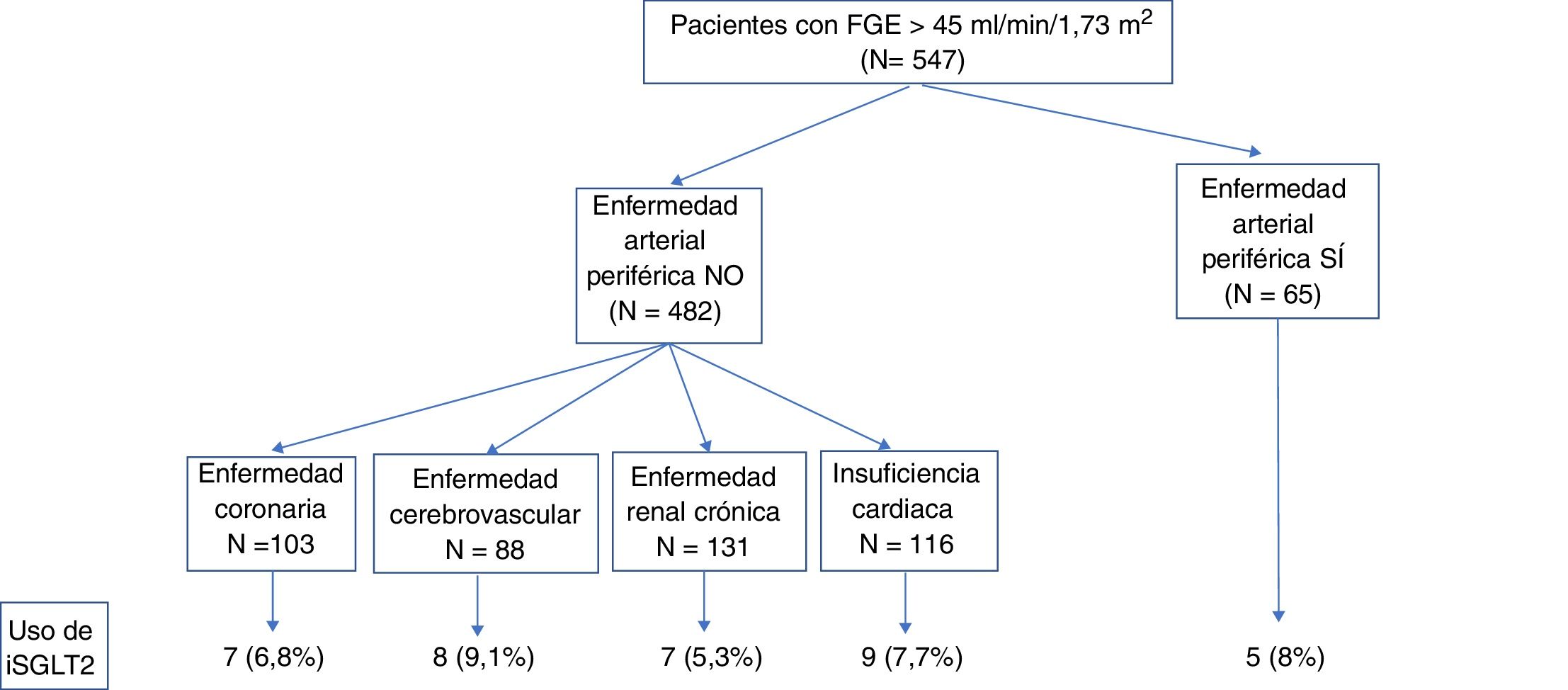
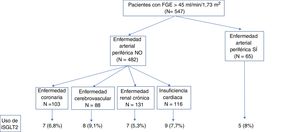
Desenlaces medidosUn total de 547 (60,4%) pacientes mostraban valores de filtrado glomerular estimado por la fórmula CKD-EPI superiores a 45ml/min/1,73m2, límite establecido para la financiación de la prescripción de fármacos iSGLT2 en nuestro país. Entre estos pacientes, 65 (12,2%) presentaban como contraindicación para el uso de iSGLT2 la presencia de enfermedad arterial periférica. La distribución de uso de iSGLT2 en pacientes de muy alto riesgo de enfermedad cardiovascular, definido por enfermedad coronaria, enfermedad cerebrovascular, enfermedad renal crónica e insuficiencia cardiaca congestiva fue inferior al 10% en todos los casos (fig. 1).
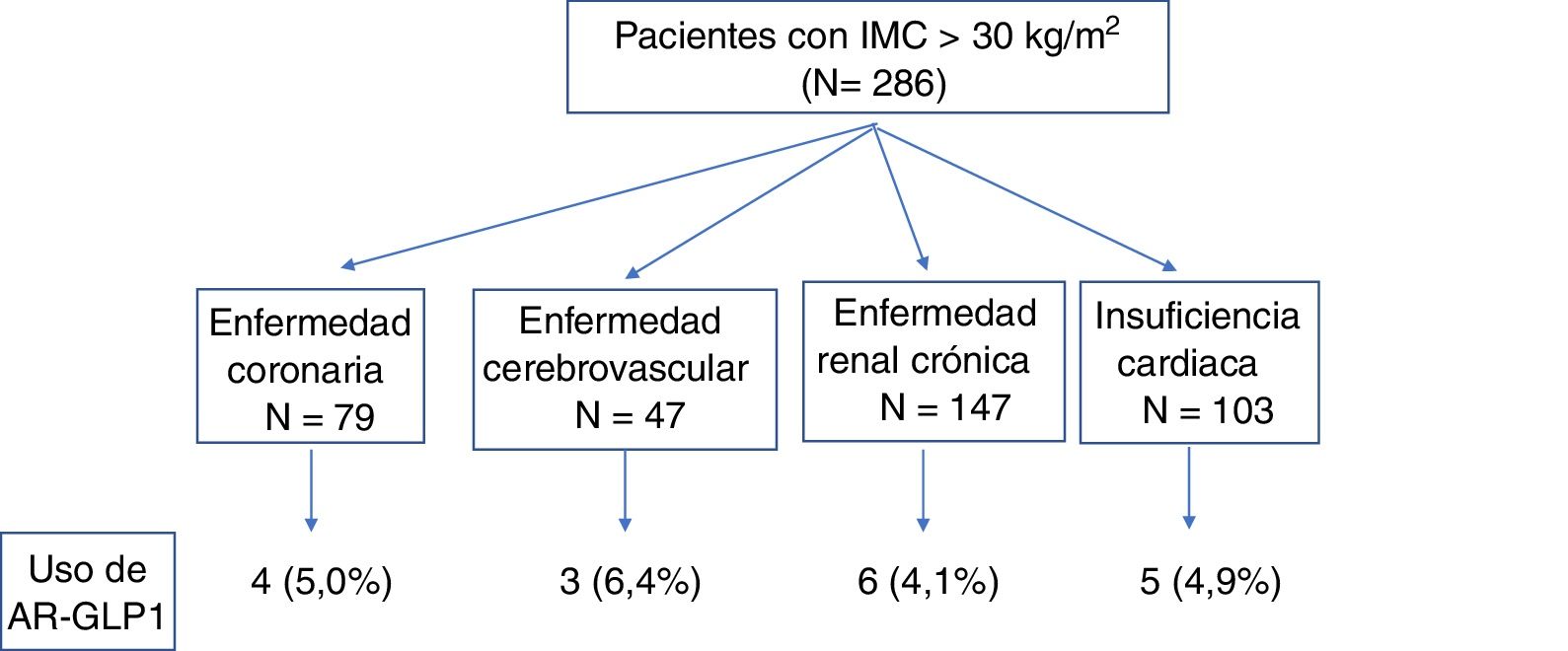
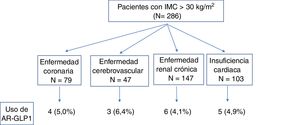
Un total de 286 pacientes presentaba obesidad definida por un índice de masa corporal superior a 30kg/m2, límite estimado para la financiación de tratamiento con AR-GLP1 en nuestro país. Debido al escaso número de observaciones han sido agrupados los AR-GLP1 con mostrado beneficio cardiovascular (liraglutida y semaglutida) con aquellos que presentan seguridad cardiovascular (exenatida de larga acción, lixisenatida y albiglutida). La distribución de uso de AR-GLP1 en pacientes de muy alto riesgo cardiovascular se situó en un valor máximo del 6,4% (fig. 2).
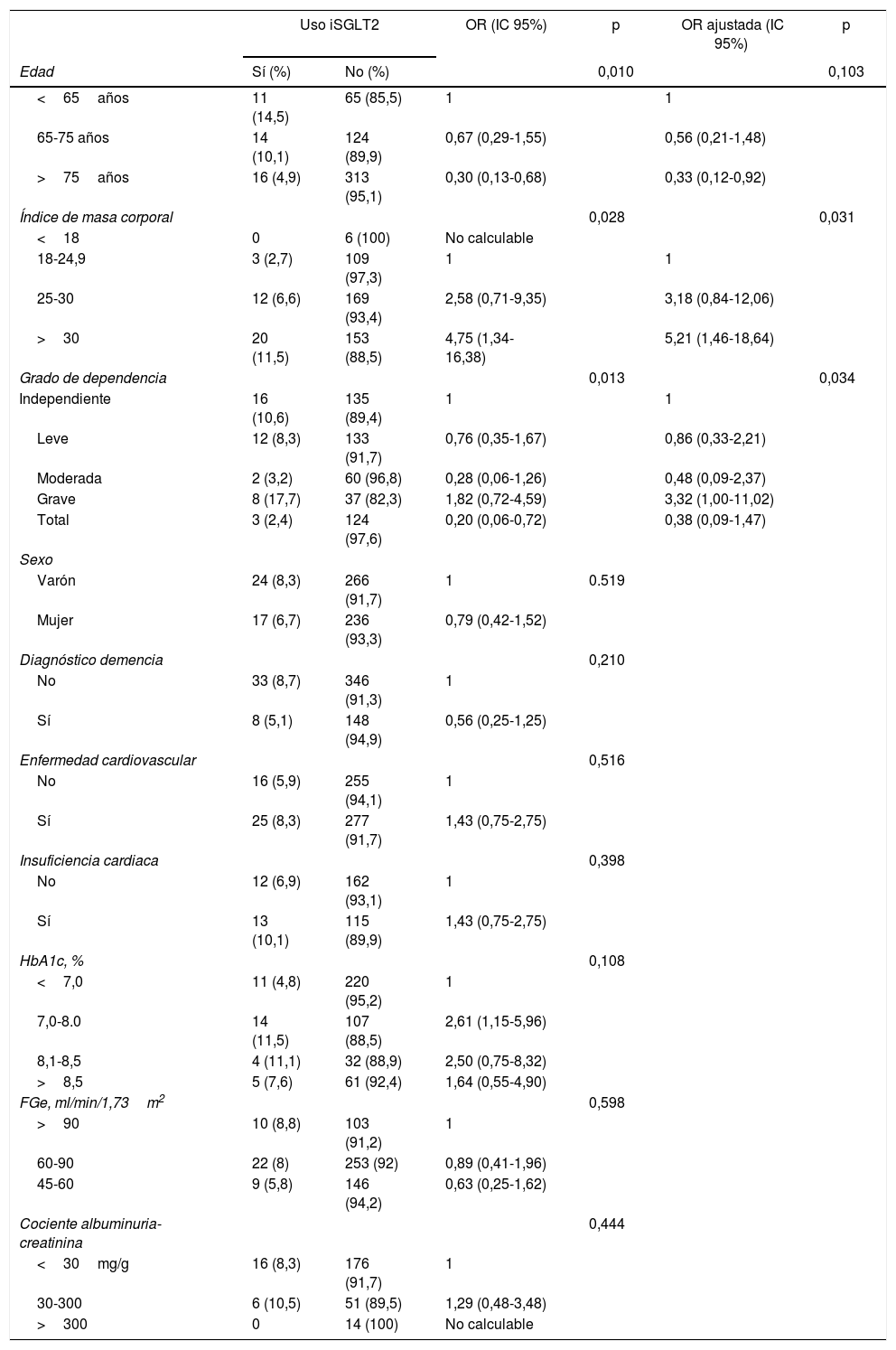
Determinantes de utilización de inhibidores del cotransportador sodio-glucosa 2La tabla 2 muestra la asociación entre la utilización de tratamiento con iSGLT2 y diversas variables demográficas y epidemiológicas en individuos que presentaban un filtrado glomerular estimado superior a 45ml/min/1,73m2 (n=548). En el análisis univariante encontramos una asociación estadísticamente significativa entre la prescripción de iSGLT2 y la edad, el índice de masa corporal y el grado de dependencia. La presencia de enfermedad cardiovascular y enfermedad renal crónica, los antecedentes de insuficiencia cardiaca, el sexo varón, la presencia de demencia o los valores de hemoglobina glucosilada no se asociaron con el uso de iSGLT2 previo al ingreso hospitalario. En el análisis multivariante los pacientes mayores de 75 años de edad mostraron un menor uso de fármacos iSGLT2 con respecto a los pacientes menores de 65 años (odds ratio ajustada: 0,28; IC 95%: 0,10-0,74; p=0,039).
Asociación entre prescripción de tratamiento de iSGLT2 y diversas categorías para pacientes con FGe>45ml/min/1,73m2
| Uso iSGLT2 | OR (IC 95%) | p | OR ajustada (IC 95%) | p | ||
|---|---|---|---|---|---|---|
| Edad | Sí (%) | No (%) | 0,010 | 0,103 | ||
| <65años | 11 (14,5) | 65 (85,5) | 1 | 1 | ||
| 65-75 años | 14 (10,1) | 124 (89,9) | 0,67 (0,29-1,55) | 0,56 (0,21-1,48) | ||
| >75años | 16 (4,9) | 313 (95,1) | 0,30 (0,13-0,68) | 0,33 (0,12-0,92) | ||
| Índice de masa corporal | 0,028 | 0,031 | ||||
| <18 | 0 | 6 (100) | No calculable | |||
| 18-24,9 | 3 (2,7) | 109 (97,3) | 1 | 1 | ||
| 25-30 | 12 (6,6) | 169 (93,4) | 2,58 (0,71-9,35) | 3,18 (0,84-12,06) | ||
| >30 | 20 (11,5) | 153 (88,5) | 4,75 (1,34-16,38) | 5,21 (1,46-18,64) | ||
| Grado de dependencia | 0,013 | 0,034 | ||||
| Independiente | 16 (10,6) | 135 (89,4) | 1 | 1 | ||
| Leve | 12 (8,3) | 133 (91,7) | 0,76 (0,35-1,67) | 0,86 (0,33-2,21) | ||
| Moderada | 2 (3,2) | 60 (96,8) | 0,28 (0,06-1,26) | 0,48 (0,09-2,37) | ||
| Grave | 8 (17,7) | 37 (82,3) | 1,82 (0,72-4,59) | 3,32 (1,00-11,02) | ||
| Total | 3 (2,4) | 124 (97,6) | 0,20 (0,06-0,72) | 0,38 (0,09-1,47) | ||
| Sexo | ||||||
| Varón | 24 (8,3) | 266 (91,7) | 1 | 0.519 | ||
| Mujer | 17 (6,7) | 236 (93,3) | 0,79 (0,42-1,52) | |||
| Diagnóstico demencia | 0,210 | |||||
| No | 33 (8,7) | 346 (91,3) | 1 | |||
| Sí | 8 (5,1) | 148 (94,9) | 0,56 (0,25-1,25) | |||
| Enfermedad cardiovascular | 0,516 | |||||
| No | 16 (5,9) | 255 (94,1) | 1 | |||
| Sí | 25 (8,3) | 277 (91,7) | 1,43 (0,75-2,75) | |||
| Insuficiencia cardiaca | 0,398 | |||||
| No | 12 (6,9) | 162 (93,1) | 1 | |||
| Sí | 13 (10,1) | 115 (89,9) | 1,43 (0,75-2,75) | |||
| HbA1c, % | 0,108 | |||||
| <7,0 | 11 (4,8) | 220 (95,2) | 1 | |||
| 7,0-8.0 | 14 (11,5) | 107 (88,5) | 2,61 (1,15-5,96) | |||
| 8,1-8,5 | 4 (11,1) | 32 (88,9) | 2,50 (0,75-8,32) | |||
| >8,5 | 5 (7,6) | 61 (92,4) | 1,64 (0,55-4,90) | |||
| FGe, ml/min/1,73m2 | 0,598 | |||||
| >90 | 10 (8,8) | 103 (91,2) | 1 | |||
| 60-90 | 22 (8) | 253 (92) | 0,89 (0,41-1,96) | |||
| 45-60 | 9 (5,8) | 146 (94,2) | 0,63 (0,25-1,62) | |||
| Cociente albuminuria-creatinina | 0,444 | |||||
| <30mg/g | 16 (8,3) | 176 (91,7) | 1 | |||
| 30-300 | 6 (10,5) | 51 (89,5) | 1,29 (0,48-3,48) | |||
| >300 | 0 | 14 (100) | No calculable | |||
FGe: filtrado glomerular estimado; HbA1c: hemoglobina glucosilada; iSGLT2: inhibidores del cotransportador sodio-glucosa 2.
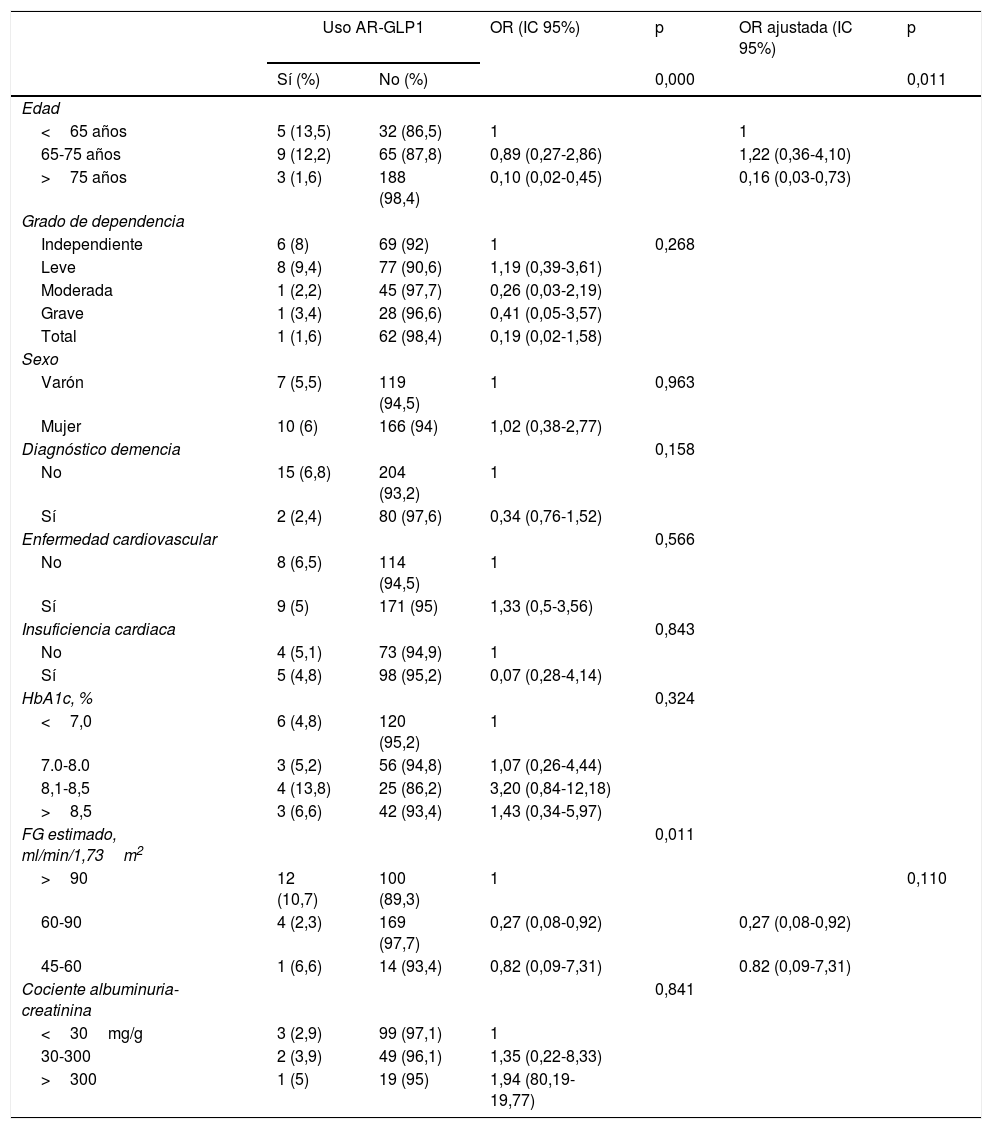
La tabla 3 muestra la asociación entre la utilización de tratamiento con AR-GLP1 y diversas variables demográficas y epidemiológicas en individuos que presentaban un índice de masa corporal mayor de 30kg/m2 (n=302). En el análisis univariante encontramos una asociación estadísticamente significativa entre la prescripción de AR-GLP1, la edad y el filtrado glomerular estimado. El grado de dependencia, la presencia de enfermedad cardiovascular, los antecedentes de insuficiencia cardiaca, el sexo varón, la presencia de demencia o los valores de hemoglobina glucosilada no se asociaron con el uso de AR-GLP1 previo al ingreso hospitalario. En el análisis multivariante solo la edad mantuvo la significación estadística. Los pacientes de más de 75 años de edad tuvieron un menor uso de fármacos AR-GLP1 con respecto a los pacientes menores de 65 años (odds ratio ajustada: 0,09; IC 95%: 0,02-0,46; p=0,006).
Asociación entre prescripción de tratamiento de AR-GLP1 y diversas categorías
| Uso AR-GLP1 | OR (IC 95%) | p | OR ajustada (IC 95%) | p | ||
|---|---|---|---|---|---|---|
| Sí (%) | No (%) | 0,000 | 0,011 | |||
| Edad | ||||||
| <65 años | 5 (13,5) | 32 (86,5) | 1 | 1 | ||
| 65-75 años | 9 (12,2) | 65 (87,8) | 0,89 (0,27-2,86) | 1,22 (0,36-4,10) | ||
| >75 años | 3 (1,6) | 188 (98,4) | 0,10 (0,02-0,45) | 0,16 (0,03-0,73) | ||
| Grado de dependencia | ||||||
| Independiente | 6 (8) | 69 (92) | 1 | 0,268 | ||
| Leve | 8 (9,4) | 77 (90,6) | 1,19 (0,39-3,61) | |||
| Moderada | 1 (2,2) | 45 (97,7) | 0,26 (0,03-2,19) | |||
| Grave | 1 (3,4) | 28 (96,6) | 0,41 (0,05-3,57) | |||
| Total | 1 (1,6) | 62 (98,4) | 0,19 (0,02-1,58) | |||
| Sexo | ||||||
| Varón | 7 (5,5) | 119 (94,5) | 1 | 0,963 | ||
| Mujer | 10 (6) | 166 (94) | 1,02 (0,38-2,77) | |||
| Diagnóstico demencia | 0,158 | |||||
| No | 15 (6,8) | 204 (93,2) | 1 | |||
| Sí | 2 (2,4) | 80 (97,6) | 0,34 (0,76-1,52) | |||
| Enfermedad cardiovascular | 0,566 | |||||
| No | 8 (6,5) | 114 (94,5) | 1 | |||
| Sí | 9 (5) | 171 (95) | 1,33 (0,5-3,56) | |||
| Insuficiencia cardiaca | 0,843 | |||||
| No | 4 (5,1) | 73 (94,9) | 1 | |||
| Sí | 5 (4,8) | 98 (95,2) | 0,07 (0,28-4,14) | |||
| HbA1c, % | 0,324 | |||||
| <7,0 | 6 (4,8) | 120 (95,2) | 1 | |||
| 7.0-8.0 | 3 (5,2) | 56 (94,8) | 1,07 (0,26-4,44) | |||
| 8,1-8,5 | 4 (13,8) | 25 (86,2) | 3,20 (0,84-12,18) | |||
| >8,5 | 3 (6,6) | 42 (93,4) | 1,43 (0,34-5,97) | |||
| FG estimado, ml/min/1,73m2 | 0,011 | |||||
| >90 | 12 (10,7) | 100 (89,3) | 1 | 0,110 | ||
| 60-90 | 4 (2,3) | 169 (97,7) | 0,27 (0,08-0,92) | 0,27 (0,08-0,92) | ||
| 45-60 | 1 (6,6) | 14 (93,4) | 0,82 (0,09-7,31) | 0.82 (0,09-7,31) | ||
| Cociente albuminuria-creatinina | 0,841 | |||||
| <30mg/g | 3 (2,9) | 99 (97,1) | 1 | |||
| 30-300 | 2 (3,9) | 49 (96,1) | 1,35 (0,22-8,33) | |||
| >300 | 1 (5) | 19 (95) | 1,94 (80,19-19,77) | |||
AR-GLP1: agonistas de los receptores del péptido similar al glucagón tipo 1; FGe: filtrado glomerular estimado; HbA1c: hemoglobina glucosilada.
El presente estudio muestra que una elevada proporción de pacientes con diabetes mellitus tipo 2 ingresados en los servicios de medicina interna de hospitales españoles presenta muy alto riesgo cardiovascular. Específicamente un 35% de los pacientes ingresaron debido a la presencia de enfermedad cardiovascular como diagnóstico principal, siendo las enfermedades de base más frecuentes la enfermedad cardiovascular establecida en el 60% de los pacientes o la enfermedad renal crónica en el 54%. Un 32% de los pacientes había presentado con anterioridad al menos un episodio de insuficiencia cardiaca. A pesar del elevado riesgo cardiovascular de los pacientes, el uso previo al ingreso de fármacos antihiperglucemiantes con beneficio cardiovascular ha sido escaso. En concreto, el uso de iSGLT2 fue inferior al 6% de la población y el uso de AR-GLP1 no alcanzó el 3% de los pacientes. El análisis de los determinantes de uso mostró que la prescripción de iSGLT2 se asoció con un mayor índice de masa corporal o un menor grado de dependencia para las actividades de la vida diaria, mientras que la utilización de fármacos AR-GLP1 se asoció con un menor rango de edad y una menor tasa de filtrado glomerular estimado.
Solo un 60% de pacientes con filtrado glomerular superior 30ml/min/1,73m2 recibía tratamiento con metformina, mientras que en los estudios de seguridad cardiovascular con empagliflozina, canagliflozina y dapaglifozina el porcentaje se situó entre el 73-80%2–4. Una hipótesis que podría explicar este hecho es que la metformina comercializada en los países anglosajones y EE. UU. es una formulación de liberación prologanda con mejor tolerabilidad digestiva y mayor coste. La escasa utilización de fármacos antihiperglucemiantes con beneficio cardiovascular se ha confirmado también en otros estudios. En el estudio llevado a cabo por Fadini et al.16 la utilización de iSGLT2 fue del 1,8%, y de AR-GLP1 fue del 3,9% en un total de 563 pacientes, con una edad media de 69 años y enfermedad cardiovascular reciente que tuvieron un primer seguimiento en consulta. Tras sufrir el evento cardiovascular se produjeron incrementos en la prescripción de estatinas, IECA, ARA-II, diuréticos y antiagregantes plaquetarios, pero no surgieron cambios apreciables en la prescripción de iSGLT2 y AR-GLP1. Incluso en los pacientes con enfermedad cardiovascular establecida el uso de otros fármacos, tales como antiagregantes, estatinas, IECA, ARA-II y ARNI presentaron un amplio margen de mejora.
Al contrario que en el estudio aludido, nuestros pacientes presentaban una edad media de 79 años y un mayor grado de dependencia para las actividades de la vida diaria; posiblemente estos factores justifiquen la utilización de fármacos con mejor perfil de tolerabilidad como son los iDPP4 y la metformina. Existen algunos estudios que muestran la eficacia y seguridad de iSGLT2 y AR-GLP1 utilizados en combinación en pacientes con edad avanzada con importante comorbilidad17, pero la experiencia clínica aún es escasa.
Entre las limitaciones, como en todo estudio retrospectivo, debemos destacar que hubo defectos en la recogida de algunos datos por falta de disponibilidad. Tampoco disponemos de información de los médicos prescriptores, por lo que desconocemos el grado de adherencia a las guías de práctica clínica por especialidades, lo que representa una limitación para poder introducir medidas educativas. Por otro lado, hay que tener en cuenta que el informe de posicionamiento terapéutico recomienda precaución en el tratamiento con iSGLT2 o AR-GLP1 en personas mayores de 75 años debido a la escasa información existente en la literatura. La baja utilización de fármacos hipoglucemiantes con probado beneficio cardiovascular también se puede explicar en relación con el decalaje habitual observado desde la inclusión de las recomendaciones en las guías de práctica clínica hasta su implementación en la vida real18. Aunque la difusión de las guías de práctica clínica acerca del tratamiento de la diabetes tipo 2 es amplia, a través de sociedades científicas como la Asociación de Diabetes Americana, la Sociedad Europea para el Estudio de la Diabetes o las guías de la Sociedad Española de Diabetes1,19,20, su implementación en la vida real puede verse dificultada por falta de conocimiento, resistencia al cambio o por barreras organizativas o financieras21–23. Como ejemplo, en Europa la utilización de fármacos con reconocido beneficio sobre la nefropatía diabética mostró una gran variación para el uso de fármacos bloqueantes del sistema renina-angiotensina, con valores entre el 74-84%, o el uso de estatinas en pacientes mayores de 40 años, con valores entre el 40% al 83%24. Sin embargo, en nuestro estudio es llamativo el muy bajo porcentaje de uso de iSGLT2 en pacientes con antecedentes de nefropatía diabética.
Creemos que los resultados de nuestro estudio son generalizables y que en la población con elevada edad el uso de fármacos antihiperglucemiantes con beneficio cardiovascular continúa siendo escaso. Nuestros datos provienen de un total de 74 (34%) hospitales pertenecientes al Sistema Nacional de Salud, lo que representa un total de 3.290 pacientes ingresados en los servicios de medicina interna en el momento del estudio. La recogida de datos fue efectuada por miembros del Grupo de Estudio de Diabetes, Obesidad y Nutrición de la Sociedad de Medicina Interna, con especial interés en el estudio y control de la diabetes en pacientes en los servicios de medicina interna, por lo que es posible que la inclusión de otros hospitales quizás hubiese significado una proporción aún menor de uso de fármacos antihiperglucemiantes con beneficio cardiovascular.
Las implicaciones de nuestro estudio son claras: es preciso implementar el uso de tratamientos antihiperglucemiantes con probado beneficio cardiovascular en pacientes de alto riesgo. Para ello serían necesarios estudios en poblaciones habitualmente no representadas en los ensayos clínicos, como la población anciana.
FinanciaciónEste estudio se ha llevado a cabo con una ayuda de fondos para investigación del Grupo de Trabajo de Diabetes, Obesidad y Nutrición de la Sociedad Española de Medicina Interna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al Dr. José Manuel Casas por crear la hoja de recogida de datos electrónica y su ayuda en el análisis estadístico.
| Olga | Gavin Blanco | Hospital de Alcañiz (Teruel) |
| Pilar | Álvarez Padin | Hospital Santos Reyes. Aranda de Duero (Burgos) |
| Mar | Segarra Soria | Hospital General Universitario de Elda (Valencia) |
| Javier | Ena Muñoz | Hospital Marina Baixa. Villajoyosa (Alicante) |
| Luis Ángel | Sánchez Muñoz | Hospital Clínico Universitario de Valladolid |
| Antonio | Zapatero Gaviria | Hospital Universitario de Fuenlabrada (Madrid) |
| Anna | Pardo | Hospital HM Delfos. Barcelona |
| Víctor | Arenas García | Hospital Universitario San Agustín. Avilés (Asturias) |
| Manuel Lorenzo | López Reboiro | Hospital Comarcal de Monforte de Lemos (Lugo) |
| María Paz | Vaquero Herrero | Hospital Comarcal de Benavente (Zamora) |
| Juana | Carretero Gómez | Hospital de Zafra (Badajoz) |
| Araceli | Menéndez Saldaña | Hospital de Cantoblanco (Madrid) |
| Marta Nataya | Solís Marquínez | Hospital Álvarez Buylla. Mieres (Asturias) |
| Amelia | García Olid | EPHAG. Andújar (Jaén) |
| Lourdes | Mateos Polo | Centro Asistencial de Salamanca |
| Philip | Wikman | Hospital Universitario San Juan de Alicante |
| Agustín Diego | Chacón Moreno | Hospital Universitario Gregorio Marañón. Madrid |
| Julio César | Blázquez Encinar | Hospital Universitario de Torrevieja (Alicante) |
| Sara | Fuente Cosío | Hospital Comarcal de Jarrio. Coaña (Asturias) |
| Francisco Javier | Carrasco Sánchez | Hospital Universitario Juan Ramón Jiménez. Huelva |
| Silvia | Loscos Aranda | Hospital Miguel Servet. Zaragoza |
| Angel | Jiménez Rodríguez | Hospital Infanta Elena. Valdemoro (Madrid) |
| Daniel | Toresano López | Hospital Universitario Marqués de Valdecilla. Santander (Cantabria) |
| Concepción | González Becerra | HSJD Tenerife |
| Beatriz | Valero Novella | Hospital General Universitario de Alicante |
| Antón | Otero Moreiras | Complejo Hospitalario de Vigo (Pontevedra) (H. Meixoeiro) |
| Fernando Javier | Sánchez Lora | Hospital Universitario Virgen de la Victoria. Málaga |
| María de los Ángeles | Tejero Delgado | Hospital Universitario Central de Asturias |
| Ismael | Said Criado | Hospital Vithas Fátima. Vigo |
| Elisa | Ruiz Arabí | Fundación Jiménez Díaz. Madrid |
| Judit | Aranda Lobo | Hospital Moisès Broggi Sant Joan Despí. Barcelona |
| Joaquín | Llorente García | Hospital Universitario San Agustín. Avilés (Asturias) |
| María Elena | Aguirre Alastuey | Hospital Universitario San Agustín. Avilés (Asturias) |
| Joaquín | Castro Jiménez | Hospital Santa Bárbara. Puerto Llano (Ciudad Real) |
| María Luisa | Taboada Martínez | Hospital Universitario Cabueñes (Asturias) |
| Amara | González Noya | Complejo Hospitalario de Ourense |
| Paula | Dios Díez | Complejo Asistencial Universitario de León |
| Pedro | Abad Requejo | Hospital del Oriente de Asturias |
| Antonio | Rabassa | Hospital Universitario Sant Joan. Reus (Tarragona) |
| Aychel Elena | Roura | Hospital Clínico Universitario Virgen de la Arrixaca. Murcia |
| José Ignacio | Ferullo | Fundació Hospital de l’Espirit Sant. Barcelona |
| José María | Calvo Romero | Hospital Ciudad de Coria (Cáceres) |
| Esther | Usandizaga de Antonio | Hospital Moisès Broggi Sant Joan Despí. Barcelona |
| Cristina | Martín Domínguez | Fundación Hospital de Jove. Gijón (Asturias) |
| María del Mar | García Andreu | Hospital Royo Villanova. Zaragoza |
| María Victoria | Villalba García | Hospital Universitario Gregorio Marañón. Madrid |
| Cristina | Soler i Ferrer | Hospital de Sta. Caterina de Salt. Girona |
| María José | Luque Calderón | Hospital Perpetuo Socorro. Badajoz |
| Mónica | Ríos Prego | Complejo Hospitalario Universitario de Pontevedra |
| Olga | Madridano Cobo | Hospital Infanta Sofía. Madrid |
| Paula M. | Pesqueira Fontán | Complejo Hospitalario de Vigo (Pontevedra) (H. Meixoeiro) |
| Montserrat | García Cors | Hospital General de Catalunya. Sant Cugat del Valles (Barcelona) |
| Vanesa | Díaz | Hospital Universitario San Agustín. Avilés (Asturias) |
| Rosa María | Gámez Mancera | Hospital Universitario Virgen del Rocío. Sevilla |
| Alejandro | Parra Virto | Hospital Universitario Gregorio Marañón. Madrid |
| Begoña | Cortés Rodríguez | EPHAG. Andújar (Jaén) |
| María del Carmen | López Ríos | Hospital Universitario Virgen del Rocío. Sevilla |
| Víctor Miguel | Cánovas García | Hospital Vinalopó. Elche (Alicante) |
| Ana Isabel | Pujades Tárraga | Hospital Lluís Alcanyís. Xativa (Valencia) |
| María | Gómez Antúnez | Hospital Universitario Gregorio Marañón. Madrid |
| Pedro Pablo | Casado Escribano | Hospital Universitario La Princesa. Madrid |
| Ana Isabel | Ostos Ruiz | Hospital San Juan de la Cruz de Úbeda (Jaén) |
| Anna | Arjol | Hospital de Mollet del Vallés (Barcelona) |
| Francisco | Estrada Álvarez | Hospital Valle del Nalón. Riaño, Langreo (Asturias) |
| Paola | Tarabini-Castellani | Hospital Universitario de Álava (Vitoria) |
| Rita | Godoy | Hospital Dos de Mayo (Barcelona) |
| Covadonga | Rodríguez Mangas | Hospital Doctor José Molina Orosa. Arrecife (Las Palmas) |
| Marta | Bacete Cebrián | Hospital Universitario Gregorio Marañón. Madrid |
| Marta | Lobo Antuña | Hospital Fundación Jiménez Díaz. Madrid |
| José Luis | Beato Pérez | Complejo Hospitalario Universitario Albacete |
| Cristina | Macía Rodríguez | Hospital POVISA. Vigo (Pontevedra) |
| Paloma | Agudo | Hospital 12 de Octubre. Madrid |
| Begoña | de Escalante Yangüela | Hospital Clínico Lozano Blesa. Zaragoza |
| José Nicolás | Alcalá Pedrajas | Hospital Comarcal de Pozoblanco (Córdoba) |
| Luis | Giménez Miranda | Hospital Universitario Virgen del Rocío. Sevilla |
| Francisco Javier | Polo Romero | Hospital de Hellín (Albacete) |
| Marta | Ortega Reina | Hospital Universitario Virgen del Rocío. Sevilla |
| María Jesús | Igúzquiza Pellejero | Hospital Reina Sofía de Tudela (Navarra) |
| José Manuel | Varela Aguilar | Hospital Universitario Virgen del Rocío. Sevilla |
| M. Elena | Casuso Sáenz | Hospital de Laredo (Cantabria) |
| Carlos | Delgado Verges | Hospital Universitario Cabueñes (Asturias) |
| Begoña | Marí Alfonso | Corporació sanitària Parc Tauli. Sabadell (Barcelona) |
| José Luis | Cabrerizo García | Hospital Clínico Lozano Blesa. Zaragoza |
| Rebeca | Fernández Regueiro | Hospital Universitario Cabueñes (Asturias) |
| María Mercedes | Ferreiro-Mazon Jenaro | Hospital Universitario Gregorio Marañón. Madrid |
| Rafael | Castillo Rubio | Hospital de Liria (Valencia) |
| Cristina | Llamazares Mendo | Hospital Universitario Gregorio Marañón. Madrid |
| Inmaculada | Mejías Real | Hospital Infanta Margarita. Cabra (Córdoba) |
| Carlos | de Andrés David | Consorcio Hospital General Universitario de Valencia |
| Guillermo | Soria Fernández-Llamazares | Hospital Universitario Gregorio Marañón. Madrid |
| María Isabel | Pérez Soto | Hospital Vinalopó. Elche (Alicante) |
| Cristina | Helguera Amezua | Hospital Universitario Cabueñes (Asturias) |
| Virginia | Gracia Lorenzo | Hospital del Tajo. Aranjuez (Madrid) |
| Ornella | Flores Lledó | Consorci Sanitari de Terrassa |
| Víctor | Mato Jimeno | Hospital Universitario Gregorio Marañón. Madrid |
| Diego José | García González | Complejo Hospitalario Universitario Insular Materno-Infantil. Las Palmas |
| Cristina | Ausín García | Hospital Universitario Gregorio Marañón. Madrid |
| Sergio | Moragón Ledesma | Hospital Universitario Gregorio Marañón. Madrid |
| Alberto | Muela Molinero | Complejo Asistencial Universitario de León |
| María Montserrat | Chimeno Viñas | Complejo Asistencial de Zamora |
| Borja | García Tello | Hospital Clínico Lozano Blesa. Zaragoza |
| Juan Francisco | López Caleya | Hospital Universitario Cabueñes (Asturias) |
| Rosa | Fernández-Madera Martínez | Hospital Universitario Cabueñes (Asturias) |
| María del Mar | Martínez López | Hospital Universitario Cabueñes (Asturias) |
| Sagrario María | Santos Seoane | Hospital Universitario Cabueñes (Asturias) |
| Carlota | Argüello | Hospital Universitario Central de Asturias |
| Arturo | Muñoz Blanco | Hospital Infanta Sofía. Madrid |
| Claudia | Morán Casta | Hospital Universitario Central de Asturias |
| Carmen | Yllera | Hospital Universitario Central de Asturias |
| Lucía | Mejide Rodríguez | Hospital Universitario Central de Asturias |
| María | Folgueras | Hospital Universitario Central de Asturias |
| Sara | Rodríguez Suárez | Hospital Universitario Central de Asturias |
| María | Guil García | Hospital Regional Universitario de Málaga |