Describir las características clínicas y el pronóstico–mortalidad intrahospitalaria, a 30 días y a 12 meses y reconsulta en urgencias a 30 días por insuficiencia cardiaca aguda– de pacientes atendidos en servicios de urgencias hospitalarios por insuficiencia cardiaca aguda de nueva aparición o de novo (ICAN) y compararlas con los que consultan por insuficiencia cardiaca crónica descompensada (ICAD).
PacientesNOVICA es un análisis secundario del registro Epidemiology of Acute Heart Failure in Emergency Departments. Se compararon variables demográficas, características basales, datos del episodio agudo y seguimiento a 30 días y al año de pacientes con ICAN e ICAD.
ResultadosSe analizaron 8647 pacientes, 3288 ICAN (38%) y 5359 ICAD (62%). Las ICAN asociaron menor comorbilidad, mejor estado basal, datos de menor gravedad del episodio agudo: menor uso de diuréticos en perfusión intravenosa y de oxigenoterapia, menor tasa de hospitalización. Las ICAN ingresaron más frecuentemente en cardiología o unidades de cuidados intensivos y las ICAD en unidades de corta estancia. La mortalidad cruda a 30 días y a 12 meses y la reconsulta a 30 días fueron inferiores en pacientes con ICAN. No obstante, en el análisis ajustado solo la reconsulta a 30 días fue inferior en las ICAN (p<0,001).
ConclusionesLos pacientes que consultan en servicios de urgencias hospitalarios por ICAN muestran un perfil clínico diferente a los pacientes con ICAD. En los análisis ajustados, no hay diferencias entre los dos grupos en relación a mortalidad intrahospitalaria, a 30 días ni a 12 meses.
To describe the clinical characteristics and prognosis (hospital mortality at 30 days and 12 months and emergency department readmission at 30 days for acute heart failure) of patients treated in hospital emergency departments for new-onset or de novo acute heart failure (NOAHF) and to compare the patients with those who consult for chronic decompensated heart failure (CDHF).
PatientsNOVICA is a secondary analysis of the Epidemiology of Acute Heart Failure in Emergency Departments registry. We compared demographic variables, baseline characteristics and data from acute episodes and follow-up at 30 days and 12 months of patients with NOAHF and CDHF.
ResultsWe analysed 8647 patients, with 3288 cases of NOAHF (38%) and 5359 cases of CDHF (62%). NOAHF was associated with lower comorbidity, better baseline state, less severe acute episode data, less use of diuretics in intravenous infusion and oxygen therapy and lower hospitalization rates. The patients with NOAHF were admitted more often to cardiology and intensive care units, and the patients with CDHF were admitted more often to short-stay units. Rates of crude mortality at 30 days and 12 months and readmission at 30 days were higher for the patients with NOAHF. In the adjusted analysis, however, only the rate of readmission at 30 days was lower for NOAHF (p<.001).
ConclusionsPatients admitted to hospital emergency departments for NOAHF show a different clinical profile from patients with CDHF. In the adjusted analysis, there were no differences between the 2 groups regarding hospital mortality, 30-day mortality or 12-month mortality.
La insuficiencia cardiaca aguda (ICA) es la aparición rápida o el empeoramiento de síntomas o signos de insuficiencia cardiaca (IC) y suele precisar una atención urgente1. En España, constituye la primera causa de hospitalización en mayores de 65 años2, si bien un 24% de los pacientes con ICA reciben el alta desde los servicios de urgencias hospitalarios (SUH) sin precisar ingreso3. Así mismo, un 30% de los pacientes que ingresan por ICA fallecen al año del ingreso4. Según la evolución temporal de la ICA podemos clasificarla en dos categorías, ICA de nueva aparición o de novo (ICAN), que se presenta en pacientes con una primera descompensación aguda de IC, e IC crónica descompensada (ICAD), que corresponde a la exacerbación de síntomas de IC en pacientes con al menos una descompensación previa1. Estudios previos mostraron mayor mortalidad hospitalaria en pacientes con ICAN5–7 por lo que se ha recomendado el ingreso hospitalario en esta entidad8,9. Sin embargo, estos estudios incluían pacientes ingresados en salas de cardiología y en unidades de cuidados intensivos. Estas unidades de hospitalización suelen presentar alta incidencia de pacientes con ICAN en el contexto de un infarto agudo de miocardio como desencadenante del episodio agudo, y por tanto con formas de presentación clínica más graves como el shock cardiogénico. En este contexto, es necesario ampliar el conocimiento de este factor de riesgo potencial.
Los objetivos de nuestro estudio son dos. En primer lugar, describir las características clínicas y la conducta clínica con los pacientes que son atendidos en los SUH por ICAN y compararlas con los que consultan por ICAD. En segundo lugar, valorar el pronóstico de los pacientes con ICAN en relación a los pacientes con ICAD en términos de supervivencia (intrahospitalaria, a 30 días y a 12 meses) y de reconsulta por ICA en los SUH a 30 días.
Pacientes y métodosEl estudio Insuficiencia Cardiaca Aguda de novo (NOVICA) es un análisis retrospectivo del registro Epidemiology of Acute Heart Failure in Emergency Departments (EAHFE)10. EAHFE es un registro multicéntrico, multipropósito, de carácter analítico no intervencionista, con un seguimiento prospectivo que incluye de forma consecutiva a todos los pacientes atendidos por ICA en 34 SUH españoles. Los criterios de inclusión fueron que cumpliesen los criterios diagnósticos de ICA11. Siempre que fue posible se confirmó el diagnóstico con la determinación de péptidos natriuréticos o con la realización de un ecocardiograma1. Los pacientes con ICA en el contexto de un síndrome coronario agudo con elevación del segmento ST (SCACEST) fueron excluidos. El Registro EAHFE cumple con la Declaración de Helsinki y todos los pacientes firmaron el consentimiento informado. El protocolo fue aprobado por los Comités de Ética en Investigación Clínica de los hospitales participantes.
En el presente estudio se han incluido pacientes del EAHFE-1 (2007) al EAHFE-4 (2014). El método de recogida de datos fue similar en los cuatro períodos y ha sido publicado previamente10,12. Se incluyeron todos aquellos pacientes de los que se disponía la variable estudiada –primer episodio de ICA o descompensación de IC en pacientes con episodio previo de ICA– y se les diferenció entre ICAN o ICAD. Se consideró como ICAN a pacientes con una primera descompensación aguda de IC que requería atención urgente. Esta información se obtuvo mediante anamnesis dirigida al paciente o familiares y en la revisión de la historia clínica previa no constaban episodios previos con diagnóstico de insuficiencia cardiaca.
Se recogieron variables demográficas, antecedentes personales, situación funcional basal, tratamiento previo crónico, desencadenante del episodio, signos vitales durante el episodio agudo, pruebas complementarias realizadas, tratamiento administrado en urgencias y desenlace del episodio.
La variable de resultado primario fue mortalidad por cualquier causa durante el año siguiente a la consulta en urgencias por el evento índice. Como variables secundarias se analizó mortalidad intrahospitalaria durante el evento índice, así como mortalidad a 30 días y 12 meses; y reconsulta en el SUH por ICA los 30 días siguientes al alta. Esta información se comprobó mediante contacto telefónico y consulta de la historia clínica electrónica a los 30 días, 90 días y transcurrido un año.
En el análisis estadístico las variables cuantitativas se expresaron como media y desviación estándar (DE), y las cualitativas como números absolutos y porcentajes. El análisis univariable de variables cuantitativas se realizó mediante el test de t de Student o la prueba U de Mann-Whitney en las variables que no seguían una distribución normal según la prueba de Kolmogorov Smirnov, y el de las cualitativas con el test de ji-cuadrado o test exacto de Fisher según correspondiera. Para apreciar el valor pronóstico de ICAN en relación con la reconsulta a 30 días, la mortalidad intrahospitalaria y la mortalidad a 30 días se determinaron los efectos de la variable ICAN respecto ICAD expresado como odds ratio (OR) cruda –con su intervalo de confianza al 95% (IC 95%)–, y posteriormente ajustada mediante un análisis de regresión logística que incluyó todas las variables con un valor de p<0,05 en el análisis univariable. Se realizaron tres modelos diferentes de ajuste utilizando el método introducir: el primero por las diferencias en las características basales, el segundo por las diferencias del episodio agudo, y el tercero por los dos anteriores simultáneamente. Para valorar el valor pronóstico de ICAN en relación con la supervivencia a 12 meses se dibujaron las curvas de supervivencia según el método de Kaplan-Meier, comparándose mediante el log rank test. Además, se calculó mediante el método de regresión de Cox el cociente de riesgo crudo (hazard ratio, HR) y su IC 95% y posteriormente se ajustó según la misma estrategia descrita para las OR. En todas las comparaciones, se aceptó que las diferencias eran estadísticamente significativas si el valor de p era inferior a 0,05, o si el IC 95% de la HR o de la OR excluía el valor 1. El análisis estadístico se realizó con el programa SPSS versión 24.0 para Windows (SPSS Inc, Chicago, EE. UU).
ResultadosDe los 9078 pacientes incluidos en EAHFE 1 a 4, el estudio NOVICA incluyó 8647 pacientes. Se excluyeron 431 (4,74%) por no tener información disponible sobre la cronología del episodio (primer episodio o descompensación) y el resto fueron clasificados como ICAN (3288, 38%) y como ICAD (5359, 62%).
Las características basales de los pacientes se describen en la tabla 1. Los pacientes con ICAD eran más ancianos y presentaron mayor prevalencia de prácticamente todas las comorbilidades analizadas y una peor situación basal. Así mismo, recibían tratamiento con más frecuencia en la mayoría de los fármacos estudiados a excepción de los diuréticos tiazídicos y los ARA-II.
Características basales de los pacientes con insuficiencia cardiaca aguda
| Total N=8647 (n[%]) | Valores perdidos (n[%]) | ICA de novo N=3288(n[%]) | ICA descompensada N=5359(n[%]) | p | |
|---|---|---|---|---|---|
| Datos demográficos | |||||
| Edad, años (media[DE]) | 79,7(10,0) | 31 (0,4) | 79,1 (10,6) | 80,0 (9,6) | <0,001 |
| Sexo mujer | 4.820 (55,9) | 21 (0,2) | 1.755 (53,5) | 3.065 (57,3) | <0,001 |
| Comorbilidades | |||||
| Hipertensión | 7.247 (83,4) | 4 (0,0) | 2.624 (79,9) | 4.623 (86,3) | <0,001 |
| Diabetes mellitus | 3.682 (42,6) | 7 (0,1) | 1.215 (37) | 2.467 (46,1) | <0,001 |
| Dislipemia | 3.616 (41,8) | 6 (0,1) | 1.260 (38,4) | 2.356 (44) | <0,001 |
| Cardiopatía isquémica | 2.627 (30,4) | 6 (0,1) | 782 (23,8) | 1.845 (34,5) | <0,001 |
| Enfermedad renal crónica | 2008 (23,2) | 5 (0,1) | 547 (16,7) | 1461 (27,3) | <0,001 |
| Enfermedad cerebrovascular | 1092 (12,6) | 6 (0,1) | 391 (11,9) | 701 (13,1) | 0,106 |
| Fibrilación auricular | 4.146 (48) | 7 (0,1) | 1.171 (35,6) | 2.975 (55,6) | <0,001 |
| Valvulopatía | 23.358 (27,3) | 6 (0,1) | 612 (18,6) | 1.746 (32,6) | <0,001 |
| Arteriopatía periférica | 735 (8,5) | 8 (0,1) | 239 (7,2) | 496 (9,2) | 0,001 |
| Enfermedad obstructiva crónica | 2.179 (25,2) | 14 (0,2) | 684 (20,8) | 1.495 (27,9) | <0,001 |
| Demencia | 895 (12,2) | 1336 (15,5) | 352 (12) | 543 (12,4) | 0,638 |
| Neoplasia | 925 (12,7) | 1336 (15,5) | 382 (13) | 543 (12,4) | 0,412 |
| Situación basal | |||||
| Índice de Barthel (media(DE)) | 78,9 (25,5) | 1209 (14,0) | 83,1 (24,1) | 76,4 (25,9) | <0,001 |
| Clase NYHA III-IV | 2001 (23,1) | 618 (7,1) | 430 (13,0) | 1571 (29,31) | <0,001 |
| Tratamiento crónico | |||||
| Diuréticos del asa | 5.551 (67) | 364 (4,2) | 1.413 (44,9) | 4.138 (80,6) | <0,001 |
| Diuréticos tiazídicos | 1.063 (12,8) | 364 (4,2) | 497 (15,8) | 566 (11,0) | <0,001 |
| IECA | 2871 (34,7) | 363 (4,2) | 948 (30,1) | 1923 (37,4) | <0,001 |
| ARA II | 2.058 (24,8) | 363 (4,2) | 770 (24,5) | 1.288 (25,1) | 0,519 |
| Betabloqueantes | 3.047 (37,1) | 363 (4,2) | 953 (30,3) | 2.121 (41,3) | <0,001 |
| Antagonistas de los receptores de aldosterona | 1.438 (17,4) | 363 (4,2) | 293 (9,3) | 1.145 (22,3) | <0,001 |
| Digoxina | 1.504 (18,2) | 373 (4,3) | 347 (11) | 1.157 (22,6) | <0,001 |
ARA: antagonistas de los recepetores de angiotensina-II; IECA: inhibidores de la enzima convertidora de angiotensina; NYHA: New York Heart Association.
Los valores de p en negrita destacan aquellas diferencias que se consideraron estadísticamente significativas.
En la tabla 2 se muestran los datos referentes al episodio de ICA. En el global del estudio, la infección fue el factor desencadenante más habitual. Se puede observar cómo la fibrilación auricular y la isquemia coronaria fueron más frecuentes en pacientes con ICAN (p<0,05) y que la infección o el incumplimiento terapéutico eran más habituales en los pacientes con ICAD (p<0,05). A destacar que el uso de ventilación invasiva y perfusiones continuas endovenosas fue superior en el grupo de pacientes con ICAD (p<0,05). Del total de pacientes ingresaron 6457 (74,7%). El destino más habitual de ambos grupos fue medicina interna sin diferencias estadísticamente significativas entre ellos (ICAN 30,7%, ICAD 33,5%, p=0,19). Los pacientes con ICAN ingresaron más en servicios de cardiología y en unidades de cuidados intensivos (p<0,001) y los pacientes con ICAD en unidades de estancia corta (p<0,001).
Características del episodio de insuficiencia cardiaca aguda y de seguimiento (mortalidad y reconsulta)
| Total N=8647 (n[%]) | Valores perdidos (n[%]) | ICA de novo N=3288(n[%]) | ICA descompensada N=5359(n[%]) | p | |
|---|---|---|---|---|---|
| Desencadenante del episodio | |||||
| Identificación de algún factor desencadenante | 5.241 (73,3) | 1.493 (17,3) | 2.108 (73,8) | 3.133 (72,9) | 0,414 |
| Infección | 2.415 (33,8) | 1.492 (17,3) | 886 (31) | 1.529 (35,6) | <0,001 |
| Fibrilación auricular rápida | 1.025 (14,3) | 1.494 (17,3) | 538 (18,8) | 487 (11,3) | <0,001 |
| Anemia | 454 (6,3) | 1.492 (17,3) | 184 (6,4) | 270 (6,3) | 0,788 |
| Urgencia hipertensiva | 459 (6,4) | 1.494 (17,3) | 202 (7,1) | 257 (6,0) | 0,066 |
| Incumplimiento terapéutico o dietético | 259 (3,6) | 1.494 (17,3) | 72 (2,5) | 187 (4,4) | <0,001 |
| Isquemia coronaria | 300 (4,2) | 1.494 (17,3) | 146 (5,1) | 154 (3,6) | 0,002 |
| Signos vitales durante el episodio agudo | |||||
| Presión arterial sistólica (mmHg) (media[DE]) | 142,1 (28,2) | 173 (2,0) | 144,5 (28,3) | 140,6 (28,3) | <0,001 |
| Frecuencia cardiaca (lpm) (media [DE]) | 89,3 (24,3) | 245 (2,8) | 92,9 (26,1) | 87,1 (22,9) | <0,001 |
| Saturación basal de oxígeno (%) (media [DE]) | 91,9 (6,5) | 386 (4,5) | 92,3 (6,3) | 91,9 (6,6) | <0,001 |
| Electrocardiograma | |||||
| Fibrilación auricular | 3.679 (48,4) | 1.040 (12,0) | 1.295 (43,6) | 2.384 (51,4) | <0,001 |
| Hipetrofia ventricular izquierda | 341 (4,5) | 1.038 (12) | 121 (4,1) | 220 (4,7) | 0,166 |
| Bloqueo de rama izquierda | 786 (10,3) | 1.040 (12) | 254 (8,5) | 532 (11,5) | <0,001 |
| Datos de laboratorio durante el episodio agudo | |||||
| Glucemia (mg/dL) (media [DE]) | 149,2 (69,2) | 1574 (18,2) | 147,4 (68,7) | 150,3 (69,5) | 0,085* |
| Creatinina (mg/dL) (media [DE]) | 1,3 (0,83) | 155 (1,8) | 1,9 (0,84) | 1,4 (0,82) | <0,001* |
| Hemoglobina (g/dL) (media [DE]) | 11,9 (2,0) | 137 (1,6) | 12,2 (2,1) | 11,8 (1,9) | <0,001* |
| Sodio (mEq/L) (media [DE]) | 137,6 (5,0) | 261 (3,0) | 137,9 (4,8) | 137,5 (5,0) | <0,001 |
| Péptidos natriuréticos elevados** | 2.021 (50) | 4.603 (53,2) | 691 (44,6) | 1.330 (53,3) | <0,001 |
| Troponinas elevadas*** | 2.192 (48,6) | 917 (49,9) | 917 (49,9) | 1.275 (47,7) | 0,114 |
| Tratamiento durante el episodio agudo | |||||
| Oxigenoterapia | 6.434 (75,4) | 110 (1,3) | 2.305 (70,7) | 4.129 (78,2) | <0,001 |
| Digoxina | 1.359 (15,9) | 109 (1,3) | 540 (16,6) | 819 (15,5) | 0,189 |
| Diuréticos intravenosos en bolo | 6.905 (80,9) | 107 (1,2) | 2.615 (80,3) | 4.290 (81,2) | 0,276 |
| Diuréticos intravenosos en perfusión | 501 (5,9) | 110 (1,3) | 143 (4,4) | 358 (6,8) | <0,001 |
| Nitroglicerina intravenosa | 1.600 (18,7) | 108 (1,2) | 570 (17,5) | 1.030 (19,5) | 0,021 |
| Morfina | 413 (6,4) | 2.197 (25,4) | 172 (6,4) | 241 (6,4) | 0,967 |
| Ventilación no invasiva | 579 (6,8) | 144 (1,7) | 204 (6,3) | 375 (7,1) | 0,131 |
| Ventilación invasiva | 277 (3,6) | 929 (10,7) | 87 (2,9) | 190 (4) | 0,007 |
| Inotropos/vasopresores | 195 (2,5) | 919 (10,6) | 54 (1,8) | 141 (3) | 0,001 |
| Destino tras asistencia en urgencias | |||||
| Ingreso hospitalario | 6.457 (74,7) | 4 (0,01) | 2.380 (72,4) | 4.077 (76,1) | <0,001 |
| Hospitalización en medicina interna | 2.803 (32,4) | 4 (0,01) | 1.008 (30,7) | 1.795 (33,5) | 0,19 |
| Hospitalización en cardiología | 1.363 (15,8) | 4 (0,01) | 610 (18,6) | 753 (14,1) | <0,001 |
| Hospitalización unidad estancia corta | 1.137 (17,6) | 4 (0,01) | 340 (10,3) | 797 (14,9) | <0,001 |
| Hospitalización en geriatría | 469 (5,4) | 4 (0,01) | 143 (4,3) | 326 (6,1) | 0,437 |
| Hospitalización en unidad cuidados intensivos | 125 (1,4) | 4 (0,01) | 72 (2,2) | 53 (1,0) | <0,001 |
| Hospitalización en otros servicios | 509 (5,4) | 4 (0,01) | 187 (5,7) | 322 (6,0) | 0,953 |
| Seguimiento | |||||
| Reconsulta a 30 días en urgencias | 1.651 (29) | 2962 (34,3) | 513 (23,3) | 1.138 (32,7) | <0,001 |
| Mortalidad intrahospitalaria | 639 (7,4%) | 13 (0,2) | 227 (6,9) | 412 (7,7) | 0,170 |
| Mortalidad a 30 días | 794 (10,9) | 703 (8,1) | 274 (9,7) | 520 (11,7) | 0,010 |
| Mortalidad a 12 meses | 1.657 (29,1) | 1.186 (13,3) | 507 (11,7) | 1.150 (32,9) | <0,001 |
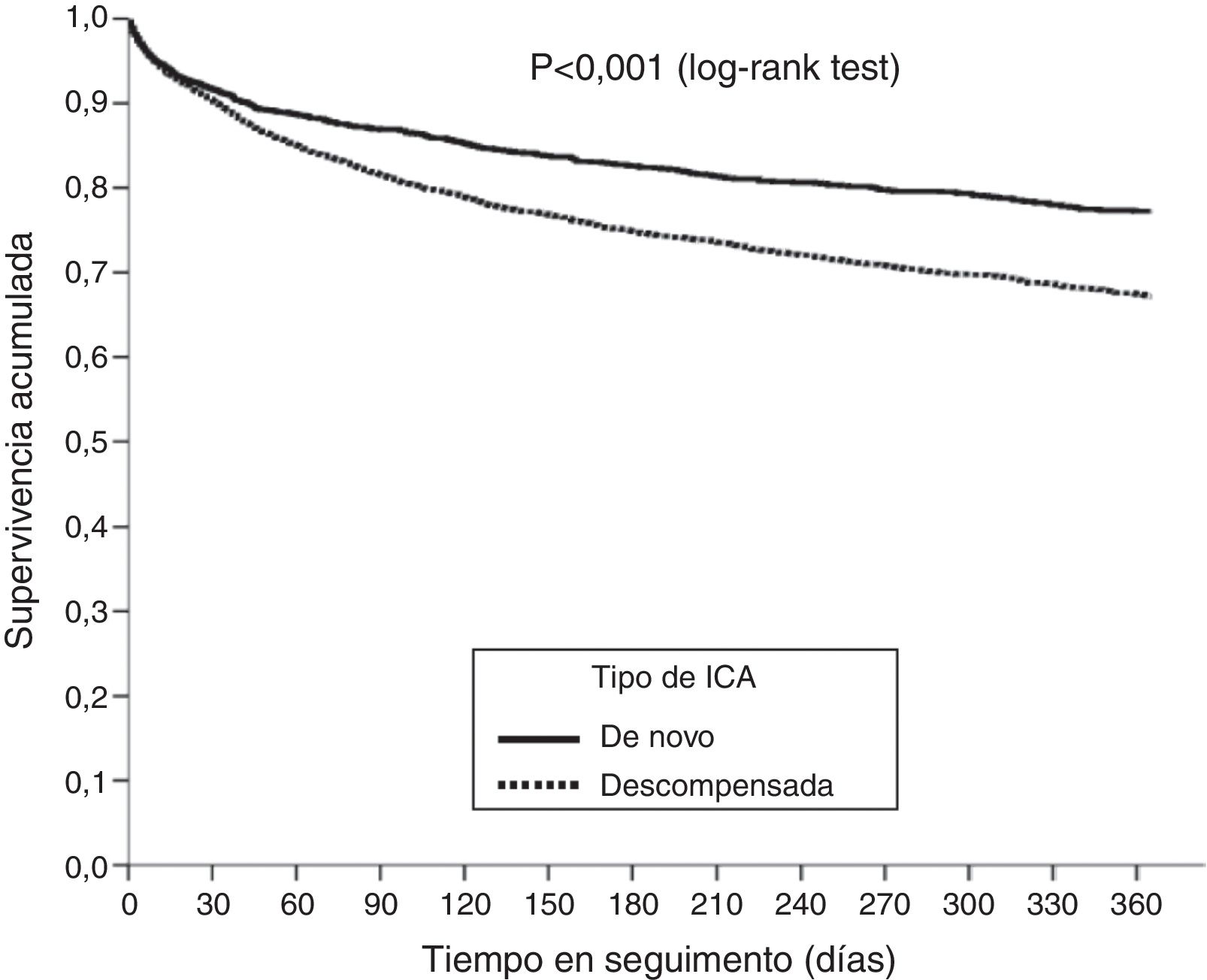
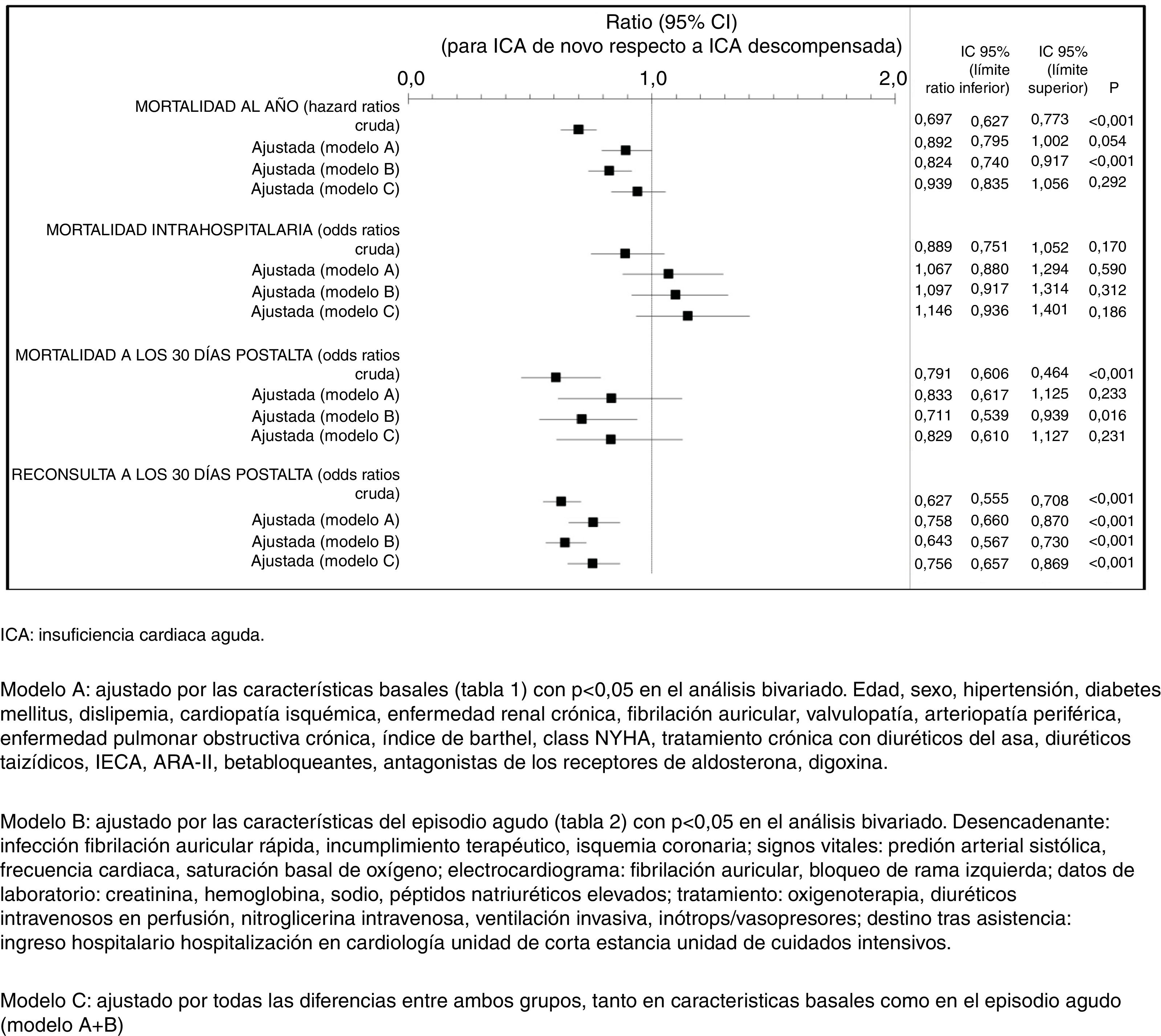
En relación al pronóstico, mortalidad y reconsulta a los 30 días por ICA, en la tabla 2 se muestran los resultados sin ajuste. Al año de la consulta en urgencias por ICA fallecieron 507 pacientes (11,7%) con ICAN respecto a 1150 pacientes (32,9%) con ICAD (p<0,001). La figura 1 muestra las curvas de supervivencia crudas. La figura 2 muestra el pronóstico, crudo y ajustado de supervivencia (intrahospitalaria, a 30 días y a 12 meses) y reconsulta por ICA en SUH a 30 días. Se han realizado modelos ajustados por las diferencias en las características basales (modelo A), por las diferencias de las características del episodio (modelo B), o por todas las diferencias entre ambos grupos (modelo C). Destaca que en los modelos ajustados por todas las variables (modelo C) no se observaron diferencias para la mortalidad pero sí para la reconsulta por ICA a 30 días que fue menor en los pacientes con ICAN (OR=0,756; IC 95% 0,667-0,869).
DiscusiónEl estudio NOVICA es el primero en España que investiga las características y la evolución de los pacientes que consultan en los SUH por ICA en función de si se trata de un primer episodio o una descompensación. Las publicaciones previas similares tenían una muestra menor y se realizaron en pacientes ingresados5–7,13–15. Creemos que los resultados son representativos de la realidad actual asistencial de la ICA en España ya que analiza todos los pacientes que consultaron por ICA, incluyendo aquellos dados de alta desde SUH y que presumiblemente presentaban una ICA más leve.
En nuestro análisis, el perfil del paciente con ICA es el de un paciente mayor de 75 años, con elevada comorbilidad. Al categorizar como ICAN vs. ICAD, se observa cómo el grupo con ICAN tiene menor comorbilidad, mejor situación funcional y recibe menos fármacos. Debido al gran tamaño de la muestra, muchas de las diferencias observadas entre ICAN e ICAD presentan significación estadística (p<0,05), si bien la significación clínica puede no ser relevante. Los resultados observados los atribuimos a que los pacientes con ICAN están en un momento evolutivo anterior en la historia natural de la enfermedad.
Respecto a las características del episodio agudo, a su llegada a urgencias los pacientes con ICAN mostraron cifras de presión arterial y frecuencia cardiaca mayores posiblemente por no encontrarse bajo tratamiento farmacológico previo13. Sin embargo, estudios previos demuestran que cifras de presión arterial conservadas o elevadas durante un episodio de ICA se asocian a un mejor pronóstico1, lo que coincide con lo observado en nuestro estudio. Los pacientes con ICAD presentaron peores resultados en pruebas de laboratorio realizadas excepto en los valores de troponina. Sin embargo, solo se determinó en la mitad de los pacientes debido a que la indicación de determinación de troponina cardiaca en la IC es posterior a la inclusión de algunos casos y además la adherencia a esta recomendación no es óptima1. Por otro lado, la determinación del péptido natriurético tipo B es baja. De nuevo la baja adherencia a las guías puede ser una explicación, así como la falta de disponibilidad de este biomarcador en algunos SUH16. Esto es especialmente relevante en pacientes con ICAN, ya que existe la recomendación de medir siempre este biomarcador en dichos pacientes17.
Adicionalmente, nuestros resultados sugieren que los pacientes con ICAD presentaban mayor gravedad ya que su saturación basal era inferior y precisaron con mayor frecuencia oxigenoterapia, ventilación invasiva y no invasiva, así como del uso de fármacos en perfusión (diuréticos, inotropos y nitratos). La infección fue el factor desencadenante más frecuente en los dos grupos seguido de la FA rápida. Esta fue más frecuente en los pacientes con ICAN debido posiblemente a que muchos pacientes con ICAD recibían tratamiento con fármacos frenadores de la FC. También fue más frecuente la isquemia coronaria en los pacientes con ICAN, aunque solo ocurrió en un 5%. Este resultado debe ser comentado ya que estudios previos que sugieren un peor pronóstico en los pacientes con ICAN mostraban una incidencia global de IAM de cerca del 30% y siempre mayor en el grupo de ICAN5–7,15, por lo que el exceso de mortalidad en este grupo podría estar relacionado con la causa desencadenante, isquemia coronaria, y no con la IC. Esta diferencia respecto a lo observado en nuestro trabajo la atribuimos, en primer lugar, a que el registro EAHFE excluye pacientes con SCACEST a su llegada a SUH, y en segundo lugar, a que los estudios previos se realizaron en servicios de cardiología o intensivos, donde ingresan más frecuentemente los pacientes con isquemia coronaria.
En relación al destino de los pacientes, ingresaron 6457 (74,7%), similar a estudios previos en los que oscilaba entre el 64% (Canadá) y el 84% (EE. UU.)18. Los pacientes con ICAD presentaron mayor necesidad de ingreso probablemente por su mayor comorbilidad y peor estado funcional. El número de ingresos en UCI fue superior en pacientes con ICAN a pesar de presentar una menor gravedad. Esto puede deberse en primer lugar a la frecuencia de isquemia coronaria como desencadenante del episodio, más habitual en los pacientes con ICAN y en segundo lugar, es posible que en algunos pacientes con ICAD, dado su peor perfil funcional, su edad y su grado de dependencia, se limitase el ingreso en UCI. Destaca que el destino más habitual de los pacientes con ICAN sea la sala de medicina interna y no cardiología, como se recomienda8. Este resultado puede explicarse por las características de la población estudiada y la disponibilidad de camas de hospitalización.
Respecto al pronóstico, las diferencias en mortalidad intrahospitalaria no fueron estadísticamente significativas. Este resultado difiere de otras publicaciones donde los pacientes con ICAN presentaron una mayor mortalidad intrahospitalaria6,7. En nuestro estudio no se incluyeron pacientes con SCACEST, factor precipitante más frecuente del shock cardiogénico6, lo que explicaría este resultado. La mortalidad cruda al año fue más elevada en pacientes con ICAD. Este resultado se ha observado en previas publicaciones14,15,19,20 y se puede atribuir a una fase más avanzada de la historia natural de la enfermedad, mayor comorbilidad y peor estado funcional basal. De hecho, esta disminución del riesgo se corrigió en el modelo con ajuste global.
La reconsulta por ICA a 30 días postalta, cruda y ajustada fue menor en la ICAN. Sin embargo podemos hipotetizar que al tratarse de pacientes con mejor estado funcional y menor comorbilidad algunas de las reconsultas pudieron producirse en atención primaria u otros dispositivos de atención urgente diferentes de un SUH.
Entre las limitaciones de nuestro estudio cabe citar la exclusión de los pacientes con ICA asociada a SCACEST. Tampoco se dispone de las causas de muerte. Por otro lado, para la inclusión de los pacientes con IC el diagnóstico es clínico, pero creemos que refleja la práctica clínica en nuestro medio. No se recogieron datos asistenciales correspondientes a la fase de atención urgente prehospitalaria, la cual podría influir en el pronóstico12,21 y puede ser diferente entre los pacientes con y sin antecedentes de IC. Finalmente, dado que se trata de un análisis secundario, no hubo un cálculo previo del tamaño de la muestra, por lo que no puede descartarse que exista un error de segunda especie en algunas de las estimaciones.
ConclusionesLos pacientes que consultan en un SUH por ICAN muestran un perfil clínico diferente a los pacientes con ICAD. En los análisis ajustados, no hay diferencias entre los dos grupos en relación a mortalidad tanto a corto como a largo plazo.
FinanciaciónEl presente estudio ha sido posible en parte gracias a las becas PI15/01019, PI15/00773, PI 18/00393, PI18/00456 del Instituto de Salud Carlos III procedentes de fondos del Ministerio de Sanidad, Servicios Sociales e Igualdad (MSSSI) y Fondo Europeo de Desarrollo Regional (FEDER); a las becas de la Generalitat de Catalunya para Grupos de Investigación Consolidados (GRC 2009/1385, 2014/0313, 2017/1424); y a la beca de Fundació La Marató de TV3 (2015/2510). El grupo ICA-SEMES ha recibido ayudas no condicionadas de Orion-Pharma, Otsuka y Novartis España.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
El presente estudio ha sido posible en parte gracias a las becas PI15/01019, PI15/00773, PI 18/00393, PI18/00456 del Instituto de Salud Carlos III procedentes de fondos del Ministerio de Sanidad, Servicios Sociales e Igualdad (MSSSI) y Fondo Europeo de Desarrollo Regional (FEDER); a las becas de la Generalitat de Catalunya para Grupos de Investigación Consolidados (GRC 2009/1385, 2014/0313, 2017/1424); y a la beca de Fundació La Marató de TV3 (2015/2510). El grupo ICA-SEMES ha recibido ayudas no condicionadas de Orion-Pharma, Otsuka y Novartis España.