Existen pocos estudios que hayan evaluado el tratamiento hipolipemiante (LLTs) y la consecución de objetivos de colesterol de lipoproteínas de baja densidad (c-LDL) después de la publicación de las guías de 2019 de la Sociedad Europea de Cardiología (ESC) y Aterosclerosis (EAS). Este manuscrito presenta los datos basales de la subpoblación española del estudio SANTORINI (denominado SANTORINI España) sobre la consecución de objetivos de c-LDL y el uso de LLTs en los pacientes con riesgo cardiovascular alto y muy alto.
MétodosSANTORINI fue un estudio multinacional, prospectivo y observacional que incluyó a pacientes con riesgo cardiovascular alto y muy alto de 14 países europeos en entornos de atención primaria y atención especializada. En el presente análisis se han analizado datos sociodemográficos, niveles de lípidos en sangre y tratamientos hipolipemiantes utilizados, en los 1.018 participantes españoles, y se han puesto en perspectiva con la cohorte europea excluida la población española.
ResultadosSegún el criterio de los médicos participantes, 295 (29,0%) pacientes fueron clasificados como de riesgo cardiovascular alto y 723 (71,0%) como de riesgo muy alto. Globalmente, el 26,5% alcanzó los objetivos de c-LDL recomendados por las guías europeas de 2019, un 23,1% de los pacientes con riesgo cardiovascular alto y un 27,9% de aquellos con riesgo cardiovascular muy alto. El tratamiento con estatinas de alta intensidad en monoterapia se utilizó en el 21,8%, la terapia combinada de hipolipemiantes en el 41,2% y el 10,7% no recibió ningún LLT.
ConclusionesLos datos basales de la población de SANTORINI España muestran que solo alrededor de una cuarta parte de los pacientes alcanza los objetivos de c-LDL recomendados por las guías ESC/EAS de 2019 en los pacientes con riesgo cardiovascular alto y muy alto. A pesar de dicho riesgo, la utilización de tratamientos de alta intensidad y de tratamientos en combinación están infrautilizados. ClinicalTrials.gov: NCT04271280.
There are very few studies evaluating lipid-lowering treatments (LLTs) and low-density lipoprotein-cholesterol (LDL-C) goal attainment after the release of the 2019 guidelines of the European Societies of Cardiology (ESC) and Atherosclerosis (EAS). This manuscript shows baseline data of the Spanish subset from SANTORINI study (namely SANTORINI Spain) on LDL-C goal attainment and use of LLTs in patients at high and very high cardiovascular risk.
MethodsSANTORINI was a multinational, prospective, observational study involving patients at high and very high cardiovascular risk from 14 European countries in primary care and specialized healthcare settings. Sociodemographic data, blood lipid levels, and lipid treatments from the 1018 Spanish participants, were separately analyzed and were put into perspective with the European cohort without Spanish participants.
ResultsAccording to physicians, 295 (29.0%) subjects were classified as high, and 723 (71.0%) as very high cardiovascular risk. Overall, 26.5% attained risk-based LDL-C targets recommended by 2019 European guidelines, with 23.1% of patients at high cardiovascular risk and 27.9% at very high cardiovascular risk. High-intensity statin therapy in monotherapy was used in 21.8%, LLT combination therapy in 41.2%, and 10.7% were not receiving any LLT.
ConclusionsBaseline data from SANTORINI Spain population show that only about one-fourth of patients attain LDL-C targets recommended by the 2019 ESC/EAS guidelines in patients at high and very high risk. Despite their cardiovascular risk, patients appear to be not adequately treated, and high-intensity and combination LLT seem to be underused for cardiovascular disease prevention in the real-world setting. ClinicalTrials.gov Identifier: NCT04271280.
En Europa, las enfermedades cardiovasculares (ECV) son responsables de más de 4 millones de muertes, y suponen una carga importante para los sistemas sanitarios1,2. El colesterol unido a lipoproteínas de baja densidad (c-LDL) se ha identificado como un importante factor predictivo y causal de ECV aterosclerótica (ECVA)3,4. Por ello, la reducción del c-LDL se ha convertido en el objetivo principal en la prevención de episodios cardiovasculares (CV). De hecho, cada reducción de 1mmol/l de c-LDL se ha asociado con una reducción del riesgo relativo de hasta el 23% de episodios vasculares y coronarios importantes y del 10% de la mortalidad total en 5 años4,5. La actualización de 2019 de las guías de la Sociedad Europea de Cardiología (ESC) y de la Sociedad Europea de Aterosclerosis (EAS) estableció unos objetivos estrictos de c-LDL y recomendó reducir las concentraciones de c-LDL a menos de 1,8mmol/l (<70mg/dl) y 1,4mmol/l (<55mg/dl) y una reducción de al menos un 50% de las concentraciones basales de c-LDL en pacientes con riesgo CV alto y muy alto, respectivamente4. Estudios en la vida real realizados durante la última década y basados en umbrales más altos de c-LDL han demostrado sistemáticamente que muchos pacientes, incluidos los de mayor riesgo CV, no logran los objetivos recomendados de c-LDL basados en el riesgo en prevención primaria y secundaria6–14. A diferencia de la extensa bibliografía sobre la baja tasa de consecución de c-LDL utilizando objetivos de guías previas6–12, los datos sobre el impacto de las guías ESC/EAS de 2019 en los tratamientos hipolipemiantes (LLTs) son limitados13,14. Por tanto, se necesitan nuevos estudios que proporcionen una imagen actualizada del tratamiento actual del c-LDL. Además, como revela la encuesta EUROASPIRE V, el tratamiento de la dislipidemia varía notablemente entre países9. Por este motivo, también se requieren estudios que caractericen el uso de LLTs en España.
El estudio SANTORINI (Treatment of High and Very High riSk Dyslipidemic pAtients for the PreveNTion of CardiOvasculaR Events in Europe - a MultInatioNal ObservatIonal Study - Estudio observacional multinacional de un tratamiento de pacientes con dislipidemia de alto y muy alto riesgo para la prevención de los episodios cardiovasculares en Europa) tenía por objeto describir el tratamiento lipídico en los años siguientes a la actualización de las guías ESC/EAS de 2019, en pacientes de riesgo CV alto y muy alto de 14 países europeos en entornos de atención primaria y atención especializada14. Recientemente se han publicado los datos basales de 7.210 pacientes con información completa sobre c-LDL (2.033 con riesgo CV alto, 5.173 con riesgo CV muy alto y 4 sin clasificación de riesgo), demostrando que solo el 21,2% de ellos alcanzaron los objetivos de c-LDL de 2019.
En este artículo presentamos las características demográficas y clínicas basales, la consecución del objetivo de c-LDL y el uso de LLTs en la subpoblación española de participantes del estudio SANTORINI (denominado SANTORINI España). Además, nos centramos en poner los datos en perspectiva con la cohorte europea sin los participantes españoles (denominado SANTORINI Europa sin España).
MétodosDiseño del estudio y pacientesEl diseño, los objetivos y la metodología de SANTORINI (NCT04271280) han sido descritos en su totalidad en otros artículos15. En resumen, se incluyó en el estudio a pacientes adultos (≥18 años) con riesgo CV alto o muy alto de acuerdo a los médicos que los atendían y elegibles para recibir LLTs, que tenían una esperanza de vida prevista superior a un año en el momento de la inclusión en el estudio. No se establecieron criterios de exclusión15. Después del reclutamiento, cada paciente fue seguido durante un máximo de 12 meses. Se obtuvo el consentimiento informado por escrito de todos los participantes. El estudio se llevó a cabo de conformidad con la Declaración de Helsinki y fue aprobado por un comité de ética independiente.
Criterios de valoración del estudioEl objetivo principal del estudio SANTORINI era describir las pautas hipolipemiantes que se están utilizando en la práctica clínica habitual para pacientes con riesgo CV alto y muy alto, y la proporción de pacientes que alcanzan los objetivos de c-LDL recomendados por las guías de dislipemia de la ESC/EAS de 201915. Los médicos participantes determinaron el riesgo CV de cada paciente en el momento de la inclusión. En este artículo presentamos los datos basales de SANTORINI España. Además, también se analizaron los datos de SANTORINI Europa sin España.
Análisis estadísticoAl tratarse de un estudio observacional, solo se han realizado análisis descriptivos. Las variables basales continuas se presentan en forma de media y desviación estándar (DE) o de mediana y amplitud intercuartílica (AIC). Las variables categóricas se expresan como frecuencias absolutas y relativas (porcentajes). Se muestran los resultados en la población total y en relación al riesgo CV, valorado por los médicos (riesgo alto y muy alto). Todos los análisis se realizaron con el programa SAS versión 9.4, SAS Institute Inc., Cary, NC, EE. UU.
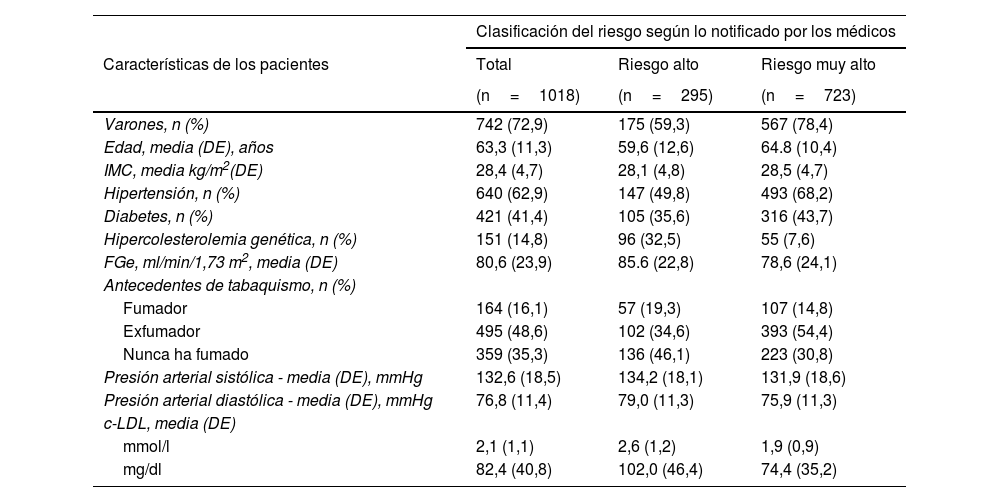
ResultadosRiesgo cardiovascular y características de los pacientesEntre marzo de 2020 y febrero de 2021 se incluyó a un total de 9.559 pacientes en el estudio SANTORINI. De ellos, se reclutaron 1.043 pacientes en 82 centros sanitarios españoles, principalmente hospitales (89,7%); sin embargo, se excluyó a 25 por no disponer de datos completos en la evaluación basal, lo que dejó 1.018 pacientes para el análisis. Las características sociodemográficas y clínicas de los pacientes evaluables de SANTORINI España se presentan en la tabla 1. Los pacientes eran predominantemente varones (72,9%), con una edad media de 63,3 años (DE: 11,3) y una proporción elevada de pacientes con hipertensión (62,9%) y diabetes (41,4%). En conjunto, el 67,4% tenía ECV aterosclerótica confirmada. Según sus médicos, 295 pacientes (29,0%) tenían un riesgo CV alto, mientras que 723 (71,0%) tenían un riesgo CV muy alto.
Características sociodemográficas y clínicas basales en la población total de SANTORINI España, y por riesgo cardiovascular de los pacientes (según lo notificado por los médicos)
| Clasificación del riesgo según lo notificado por los médicos | |||
|---|---|---|---|
| Características de los pacientes | Total | Riesgo alto | Riesgo muy alto |
| (n=1018) | (n=295) | (n=723) | |
| Varones, n (%) | 742 (72,9) | 175 (59,3) | 567 (78,4) |
| Edad, media (DE), años | 63,3 (11,3) | 59,6 (12,6) | 64.8 (10,4) |
| IMC, media kg/m2(DE) | 28,4 (4,7) | 28,1 (4,8) | 28,5 (4,7) |
| Hipertensión, n (%) | 640 (62,9) | 147 (49,8) | 493 (68,2) |
| Diabetes, n (%) | 421 (41,4) | 105 (35,6) | 316 (43,7) |
| Hipercolesterolemia genética, n (%) | 151 (14,8) | 96 (32,5) | 55 (7,6) |
| FGe, ml/min/1,73 m2, media (DE) | 80,6 (23,9) | 85.6 (22,8) | 78,6 (24,1) |
| Antecedentes de tabaquismo, n (%) | |||
| Fumador | 164 (16,1) | 57 (19,3) | 107 (14,8) |
| Exfumador | 495 (48,6) | 102 (34,6) | 393 (54,4) |
| Nunca ha fumado | 359 (35,3) | 136 (46,1) | 223 (30,8) |
| Presión arterial sistólica - media (DE), mmHg | 132,6 (18,5) | 134,2 (18,1) | 131,9 (18,6) |
| Presión arterial diastólica - media (DE), mmHg | 76,8 (11,4) | 79,0 (11,3) | 75,9 (11,3) |
| c-LDL, media (DE) | |||
| mmol/l | 2,1 (1,1) | 2,6 (1,2) | 1,9 (0,9) |
| mg/dl | 82,4 (40,8) | 102,0 (46,4) | 74,4 (35,2) |
DE: desviación estándar; IMC: índice de masa corporal; FGe: filtración glomerular estimada; c-LDL: colesterol unido a lipoproteínas de baja densidad.
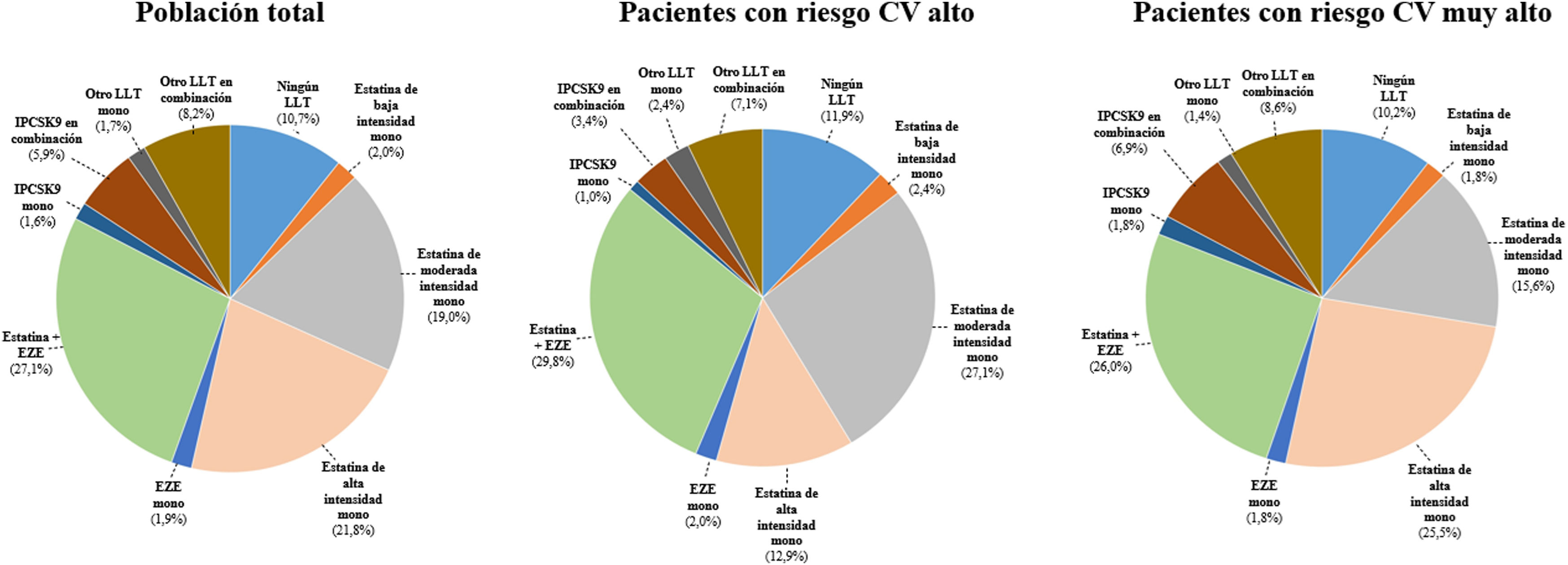
En conjunto, el 43,0% de los pacientes del estudio SANTORINI España fueron tratados con una estatina en monoterapia, el 42,4% de los de riesgo alto y el 43,3% de los de riesgo muy alto, respectivamente (fig. 1). Se prescribió tratamiento con estatinas de alta intensidad en monoterapia en el 12,9 y 25,5% de los pacientes con riesgo CV alto y muy alto, respectivamente. Se utilizaron otros LLTs en monoterapia en la población total en menos del 2,0% de los pacientes cada uno: 1,9% ezetimiba, 1,6% inhibidores de la proproteína convertasa subtilisina kexina tipo 9 (IPCSK9) y 1,7% otros LLTs orales. El 41,2% de los pacientes fueron tratados con una combinación de LLT, y el 27,1% recibió combinaciones de estatina y ezetimiba. En total, el 5,9% de los pacientes estaba recibiendo un tratamiento combinado basado en IPCSK9. Por último, el 10,7% de los pacientes no estaba recibiendo ningún LLT.
Uso de tratamiento hipolipemiante en SANTORINI España, en la población total y en pacientes con riesgo alto y muy alto (clasificación del riesgo evaluado por el médico). CV: cardiovascular; EZE: ezetimiba; IPCSK9: inhibidor de la proproteína convertasa subtilisina/kexina tipo 9; LLT: tratamiento hipolipemiante.
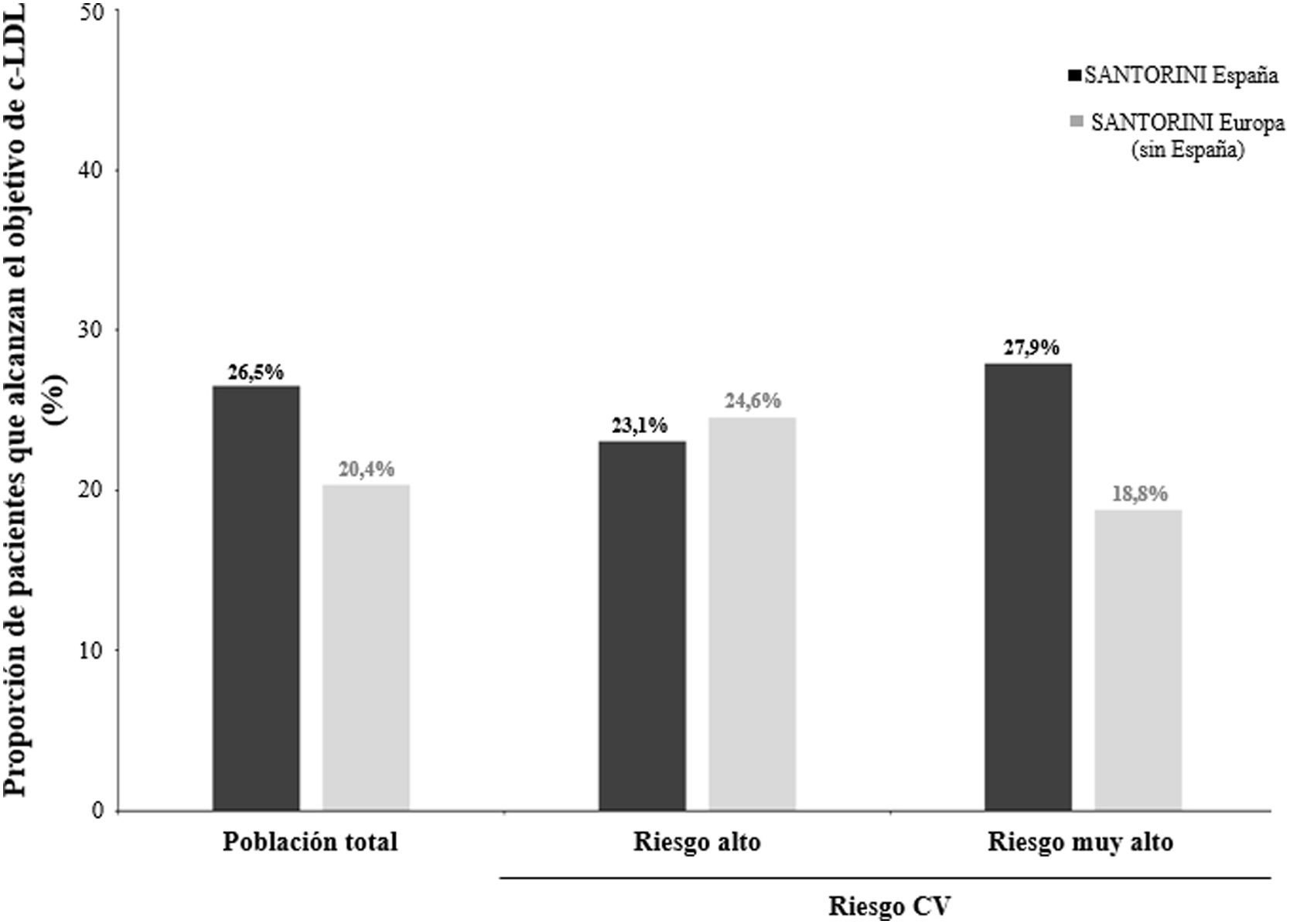
En conjunto, el 26,5% de los pacientes de SANTORINI España (conjunto de datos de c-LDL N=956) ya había alcanzado los objetivos de c-LDL basados en el riesgo recomendados por las guías ESC/EAS de 2019 en el momento basal, con un 23,1% de los pacientes con riesgo CV alto y un 27,9% con riesgo CV muy alto (fig. 2). Las concentraciones medias de c-LDL eran de 82,4mg/dl (DE: 40,8) en todos los pacientes, 102,0mg/dl (DE: 46,4) de alto riesgo CV y 74,4mg/dl (DE: 35,2) en los pacientes con riesgo CV muy alto.
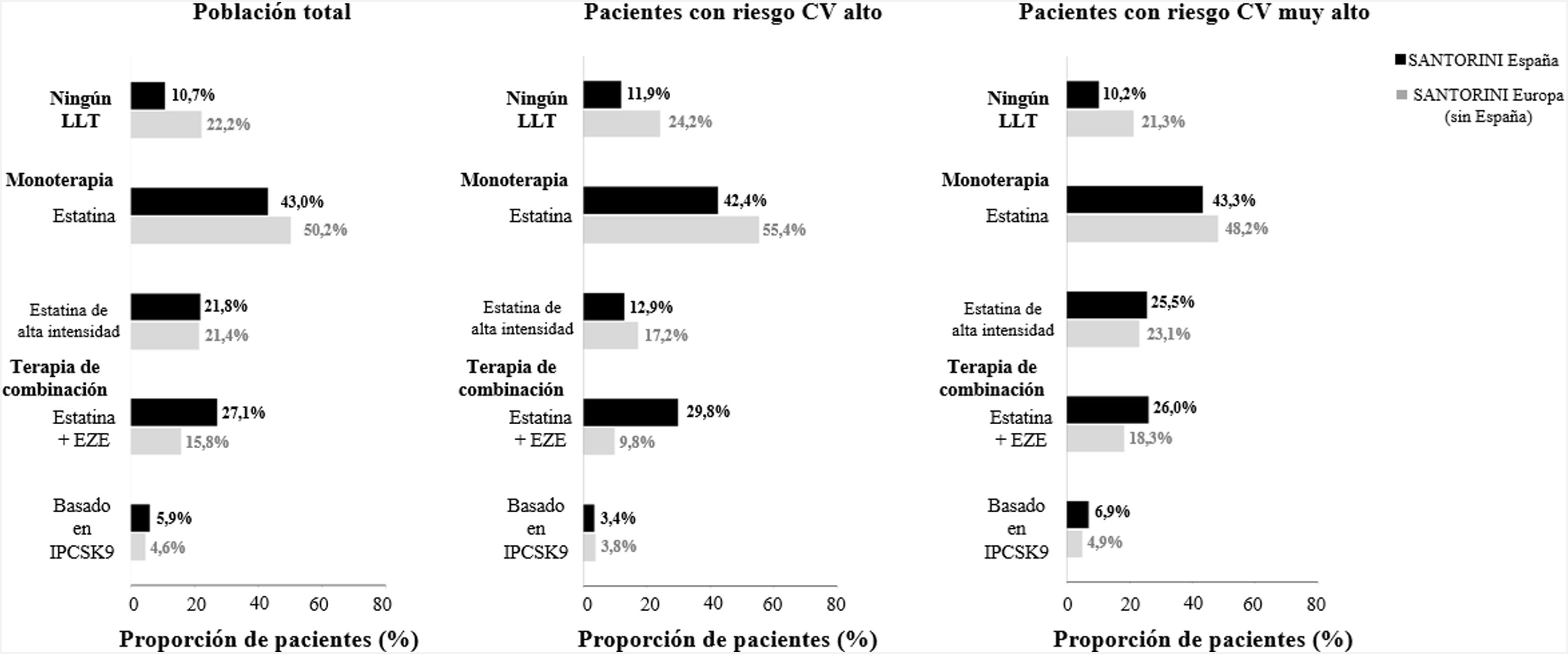
Perspectiva de SANTORINI España en relación con SANTORINI Europa sin EspañaAl relacionar los datos con SANTORINI Europa sin España, la proporción de pacientes que no estaban recibiendo LLT en SANTORINI España fue menor (10,7 y 22,2%, respectivamente) (fig. 3). El uso de combinaciones de estatinas más ezetimiba (27,1 y 15,8%) e iPCSK9 (5,9 y 4,6%) fue mayor en SANTORINI España, dejando una proporción algo menor de pacientes con tratados con estatinas de alta intensidad en monoterapia (21,8 y 21,4%, respectivamente). La consecución del objetivo de c-LDL en SANTORINI España (conjunto de datos de C-LDL) fue mayor (26,5 y 20,4%), especialmente en los pacientes de muy alto riesgo (27,9 y 18,8%) (fig. 2).
DiscusiónLos resultados del presente análisis, en el que participaron los pacientes españoles del estudio SANTORINI (SANTORINI España), confirmaron la consecución subóptima del objetivo de c-LDL en pacientes con riesgo CV alto y muy alto, de modo que tan solo el 26,5% de los pacientes logró los objetivos de c-LDL basados en el riesgo en 2019. Cabe señalar que, a pesar de las recomendaciones de las guías para el tratamiento de los pacientes de riesgo más alto, en estos pacientes se infrautilizaron las estatinas de alta intensidad y los LLT combinados. Además, es necesario destacar que el riesgo CV de nuestros pacientes fue establecido por los médicos participantes en función de su percepción.
Muchos estudios en vida real realizados antes de la publicación de las guías ESC/EAS de 2019 en Europa9–12 y, concretamente, en España6–8 demostraron que la consecución del objetivo de c-LDL ya era complicada, incluso con objetivos menos estrictos. Por ejemplo, en el estudio DA VINCI, un estudio observacional transversal dirigido a proporcionar información sobre la consecución de los objetivos de c-LDL en 18 países europeos y 58.88 pacientes (3.000 y 2.888 en prevención primaria y secundaria, respectivamente), el 54% de ellos alcanzó sus objetivos basados en el riesgo de 2016 (63, 75, 63 y 39% para riesgo bajo, moderado, alto y muy alto)11. De manera análoga, en la encuesta EUROASPIRE V realizada en pacientes con cardiopatía coronaria de 27 países europeos9 y en el registro PATIENT CARE10 realizada en 7.824 y 14.08 pacientes, respectivamente, solo el 29 y el 41,9% de los pacientes alcanzaron el objetivo de c-LDL<1,8 mmol/l (<70mg/dl) recomendado por las directrices de la ESC/EAS de 2016.
Por el contrario, los datos en vida real sobre la consecución de los objetivos de c-LDL tras la actualización de 2019 de las guías ESC/EAS se limitan a solo dos estudios, SANTORINI14 y el Dylipidemia Observatory13. Este último se refiere a un estudio transversal, observacional y multicéntrico realizado en España con datos de 4.010 pacientes de riesgo CV alto y muy alto en el que únicamente el 22 y el 25% de ellos, respectivamente, alcanzaron los objetivos de c-LDL basados en el riesgo en 201913. Estos resultados son muy comparables a los presentados aquí. Fueron recogidos en un plazo similar, y también por médicos de atención primaria (28% de ellos), medicina interna (24%), endocrinología (13%) y cardiología (34%), aunque en diferente proporción.
En SANTORINI se notificó una tasa de consecución del objetivo de c-LDL del 20,1% en los pacientes con riesgo CV alto y muy alto14. Poniendo los datos en perspectiva con SANTORINI, nuestros resultados muestran una mayor proporción de pacientes que alcanzan su objetivo de c-LDL en SANTORINI España. Se observan diferencias entre SANTORINI España y SANTORINI en función del riesgo del paciente. De hecho, mientras que en SANTORINI España (conjunto de datos de c-LDL) un mayor número de pacientes con riesgo CV muy alto cumplieron los objetivos de c-LDL basados en el riesgo en comparación con los pacientes de riesgo alto (27,9 frente al 23,1%), en SANTORINI ocurrió al contrario, el mayor número procedió de pacientes con riesgo CV alto que de pacientes con riesgo CV muy alto (17,3 frente al 24,2%)14.
Los resultados de estudios anteriores, junto con los resultados del estudio SANTORINI España, muestran la importante diferencia existente entre las recomendaciones de las guías para la prevención de la ECV y la práctica clínica habitual, lo que pone de relieve la necesidad de un tratamiento más intensivo para reducir el c-LDL en pacientes con riesgo CV alto y muy alto.
La baja tasa de consecución del objetivo de c-LDL en nuestra cohorte podría deberse en cierta medida a la baja tasa de prescripción de estatinas de alta intensidad y del tratamiento combinado con ezetimiba u otros LLT. En nuestro análisis observamos que, a pesar del bajo porcentaje de pacientes que alcanzaron los objetivos lipídicos, solo el 27,1% recibía tratamiento combinado con estatinas y ezetimiba. Además, en el 5,9% de los pacientes se utilizaron combinaciones basadas en IPCSK9. Un estudio retrospectivo de la práctica real realizado en España describió el uso de tratamiento optimizado (concretamente estatinas de alta intensidad o estatinas en combinación con ezetimiba) en el 46,2% de los pacientes con arteriopatía coronaria16. Estudios europeos anteriores en los que se evaluó el efecto de las guías ESC/EAS de 2019 sobre los patrones de prescripción de LLT también pusieron de manifiesto la infrautilización en las guías de LLT optimizados recomendados. Por ejemplo, en un análisis retrospectivo del Registro de prevención secundaria suizo (SwissPR) en 875 pacientes con arteriopatía coronaria se notificó el uso de un tratamiento combinado con ezetimiba en tan solo el 18% de los pacientes al incorporarse a la rehabilitación cardíaca (y el 51% tras recibir el alta) tras la publicación de las guías de 2019, de modo que tan solo al 2% de los pacientes se les prescribieron IPCSK917. En comparación con estudios previos en los que se evaluó el tratamiento clínico tras la publicación de las guías europeas de 2019, los datos basales del estudio SANTORINI revelaron que el uso de tratamientos combinados para reducir el c-LDL ha aumentado, pero sigue siendo inaceptablemente bajo14. Al poner en perspectiva los datos de SANTORINI España con SANTORINI14, observamos que el número de pacientes que utilizaban tratamiento combinado con estatinas más ezetimiba y tratamientos con IPCSK9 era notablemente mayor en SANTORINI España que en SANTORINI (27,1 frente al 14,7% y 7,5 frente al 7,0%, respectivamente). Además, el porcentaje de pacientes que no estaban recibiendo ningún LLT en SANTORINI España (10,7%) fue menor que en SANTORINI (23,1%)14. Ambos resultados podrían explicar la mayor tasa de consecución de c-LDL en SANTORINI España (26,5%) que en SANTORINI (19,3%)14. Las diferencias en el uso del LLT con respecto a otros países europeos podrían explicarse por las divergencias en la práctica clínica habitual según las recomendaciones de las guías locales, los sistemas sanitarios, los patrones y requisitos de prescripción (es decir, limitaciones de reembolso) para la prescripción del LLT y la disponibilidad de estatinas en dosis específicas. Además, también se han evidenciado diferencias en la consecución del objetivo de c-LDL y en el uso del LLT entre las regiones españolas18.
La encuesta EUROASPIRE V también evidenció las diferencias en el manejo de la dislipemia entre países9. El país con la mayor proporción de pacientes tratados con LLTs de alta intensidad (definidos como dosis diarias que, por término medio, se asocian a una reducción del c-LDL≥50%) fue Letonia (88,5%, n=115/130), seguido de España (81,7%, n=276/338), Suecia (76,2%, n=186/244), y Reino Unido (72,0%, n=288/400). Por el contrario, los países con el porcentaje más bajo fueron Kirguistán (9,0%, n=30/335), Kazajstán (15,8%, n=64/405) y Ucrania (21,3%, n=76/357).
Además de la infrautilización del LLT de alta intensidad y del tratamiento combinado para la prevención de la ECV, la escasa consecución de los objetivos de c-LDL recomendados por las guías también puede explicarse por un retraso habitual en la aplicación de las guías en la práctica clínica, teniendo en cuenta la publicación de la actualización de 2019 y el período de inclusión de pacientes en el estudio iniciado a partir de marzo de 2020 en SANTORINI. Las barreras que pueden justificar el menor control del c-LDL podrían estar relacionadas con el médico (inercia clínica o la consideración de que ya se haya alcanzado el objetivo de c-LDL), con el paciente (incumplimiento de la medicación prescrita), con la medicación (dosis máxima tolerada, aparición de acontecimientos adversos) o con el sistema sanitario (acceso limitado a tratamientos combinados y/o complementarios)19,20.
La principal limitación de este estudio deriva del hecho de que los centros participantes en la investigación suelen tener más experiencia; por consiguiente, los presentes resultados podrían reflejar la situación más favorable. En lo que respecta al uso de LLT, es posible que no se haya optimizado el tratamiento de los pacientes en el momento de la inclusión en el estudio. El estudio se llevó a cabo durante la pandemia de COVID, lo que podría haber influido en los resultados finales. Por este motivo, se necesitan datos de un año de seguimiento para corroborar los presentes resultados. Además, del estudio no se pueden inferir asociaciones entre el c-LDL y el LLT porque dicho estudio no se diseñó específicamente para abordarlas. Además de todas estas limitaciones, hasta donde sabemos, este es el primer estudio prospectivo y la serie más amplia que proporciona datos actualizados de la práctica real sobre el control de los lípidos y la consecución de los objetivos de c-LDL en pacientes con un riesgo CV más alto tras la publicación de las guías ESC/EAS de 2019 en España.
ConclusionesLos datos basales de la población del estudio SANTORINI España muestran una consecución subóptima del objetivo de c-LDL en pacientes de riesgo alto y muy alto, de modo que tan solo una cuarta parte de los pacientes alcanza sus objetivos de c-LDL basados en el riesgo recomendados por las guías ESC/EAS de 2019. A pesar de su riesgo CV, los pacientes parecen no recibir un tratamiento adecuado y los LLT en combinación parece infrautilizarse para el tratamiento de la prevención de la ECV en la práctica real.
FinanciaciónEste estudio fue financiado por Daiichi Sankyo Europe GmbH, Múnich, Alemania. Evidence Health España S.L.U. prestó asistencia en la redacción médica, que fue financiada por Daiichi Sankyo Europe.
Conflicto de interesesJosé María Mostaza declara haber recibido honorarios como asesor de Daiichi Sankyo, Novartis y Sanofi; pagos/honorarios de Daiichi Sankyo, Amgen, Novartis, Servier, Sanofi, Ferrer y Viatris; y apoyo para asistir a reuniones de Daiichi Sankyo.
Manuel Antonio Suárez Tembra declara que ha recibido pagos/honorarios de Servier y apoyo para asistir a reuniones de Alter y Rovi.
Luis Manzano-Espinosa declara que ha recibido becas/contratos de Amgen y Novartis, así como honorarios por asesoramiento, pagos/honorarios y apoyo para asistir a reuniones de Novartis.
Alberico L. Catapano declara haber recibido becas/contratos de Amryt Pharma, Menarini y Ultragenyx; y honorarios/honorarios de Amarin Amgen Amryt Pharma, Astrazeneca, Daiichi Sankyo, Esperion Ionis Pharmaceutical Medscaper, Menarini, Merck, Novartis, NovoNordisk, Peervoice Pfizer Recordati Regeneron, Sandoz, Sanofi The Corpus, Ultragenyx y Viatris.
Kausik K. Ray declara haber recibido apoyo editorial de Springer financiado por Daiichi Sankyo Europe; asesoramiento de Daiichi para la elaboración del plan de análisis estadístico, el protocolo y la supervisión como IP; becas/contratos de Amgen, Daiichi Sankyo, Sanofi, Regeneron y Ultragenyx; honorarios por asesoramiento de Abbott Laboratories, Amgen, AstraZeneca, Bayer Healthcare Pharmaceuticals, Boehringer Ingelheim, Cargene, CRISPR, Daiichi Sankyo, Eli Lilly Company, EmendoBio, Esperion, Kowa, New Amsterdam Pharma, Novartis Corporation, Nodthera, GSK, Novo Nordisk, Pfizer, Regeneron, Sanofi, SCRIBE, Silence Therapeutics y VAXXINITY; pagos/honorarios de Novartis, Daiichi Sankyo, Novo Nordisk, Amgen, Sanofi y Boehringer Ingelheim; y opciones sobre acciones de New Amsterdam Pharma, Scribe, Pemi31. También es presidente de la EAS. Gema Díaz Moya es empleada de Daiichi Sankyo.
Juan Pedro-Botet Montoya declara haber recibido honorarios como asesor de Sanofi, Amgen, Amarin, Daiichi Sankyo; pagos/honorarios de Almirall, Amarin, Amgen, Daiichi Sankyo, Esteve, Organon y Sanofi; y apoyo para asistir a reuniones de Daiichi Sankyo.
Luis García-Ortiz, Pedro Talavera Calle, Javier Chimeno García, Vanessa Escolar Pérez y José Luis Díaz-Díaz declaran que no tienen conflictos de intereses.
El trabajo de ALC está respaldado por una subvención de Ricerca Corrente del Ministerio de Sanidad de Italia a Multimedica IRCCS.