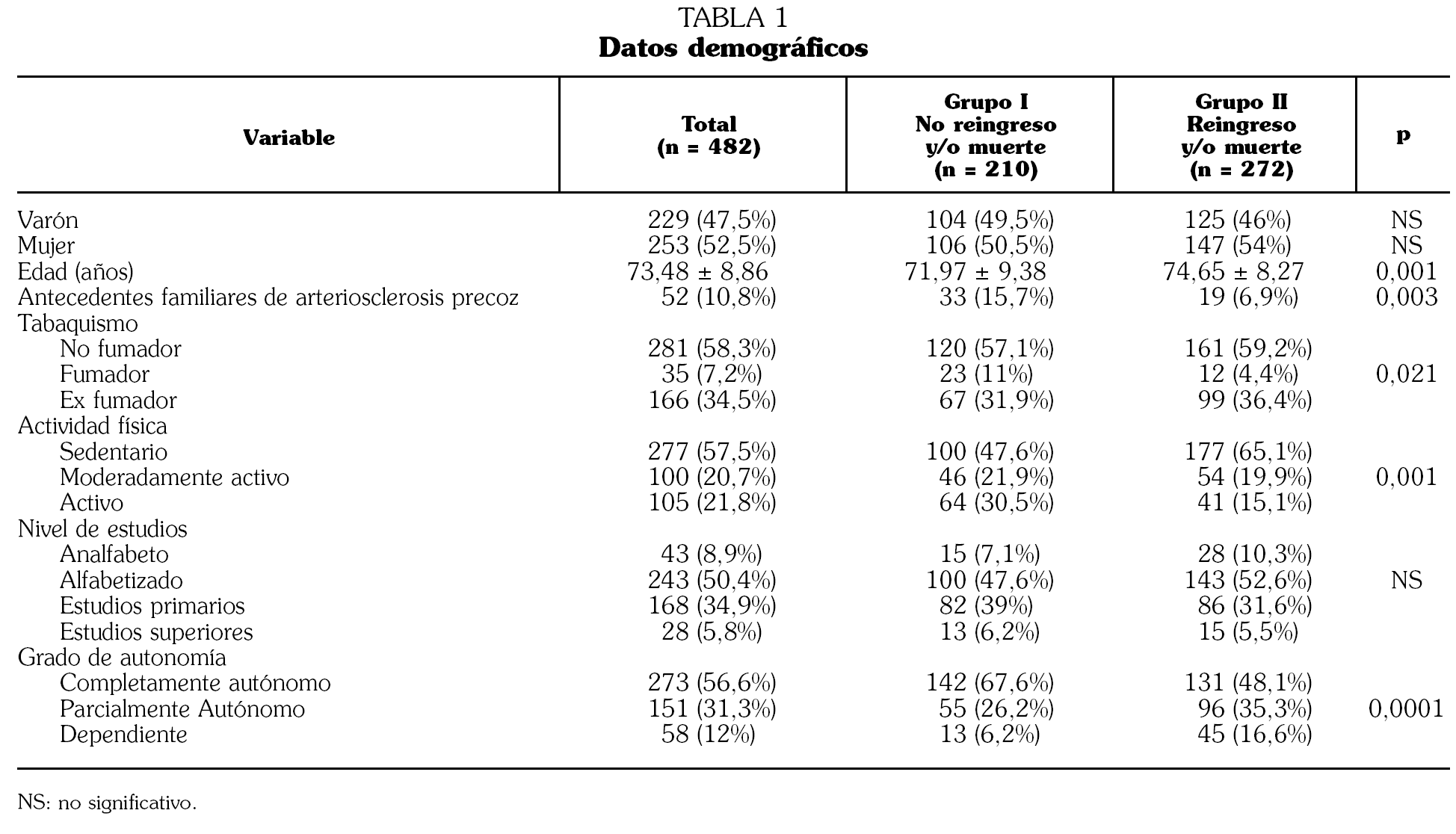
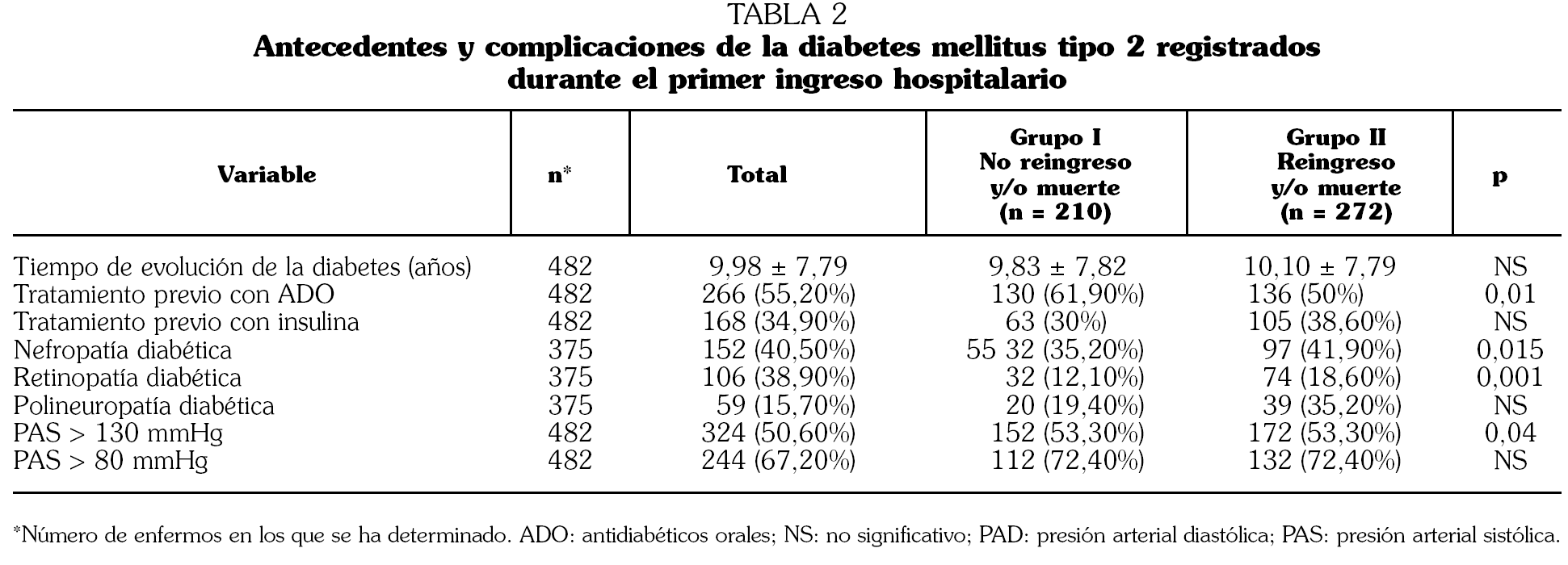
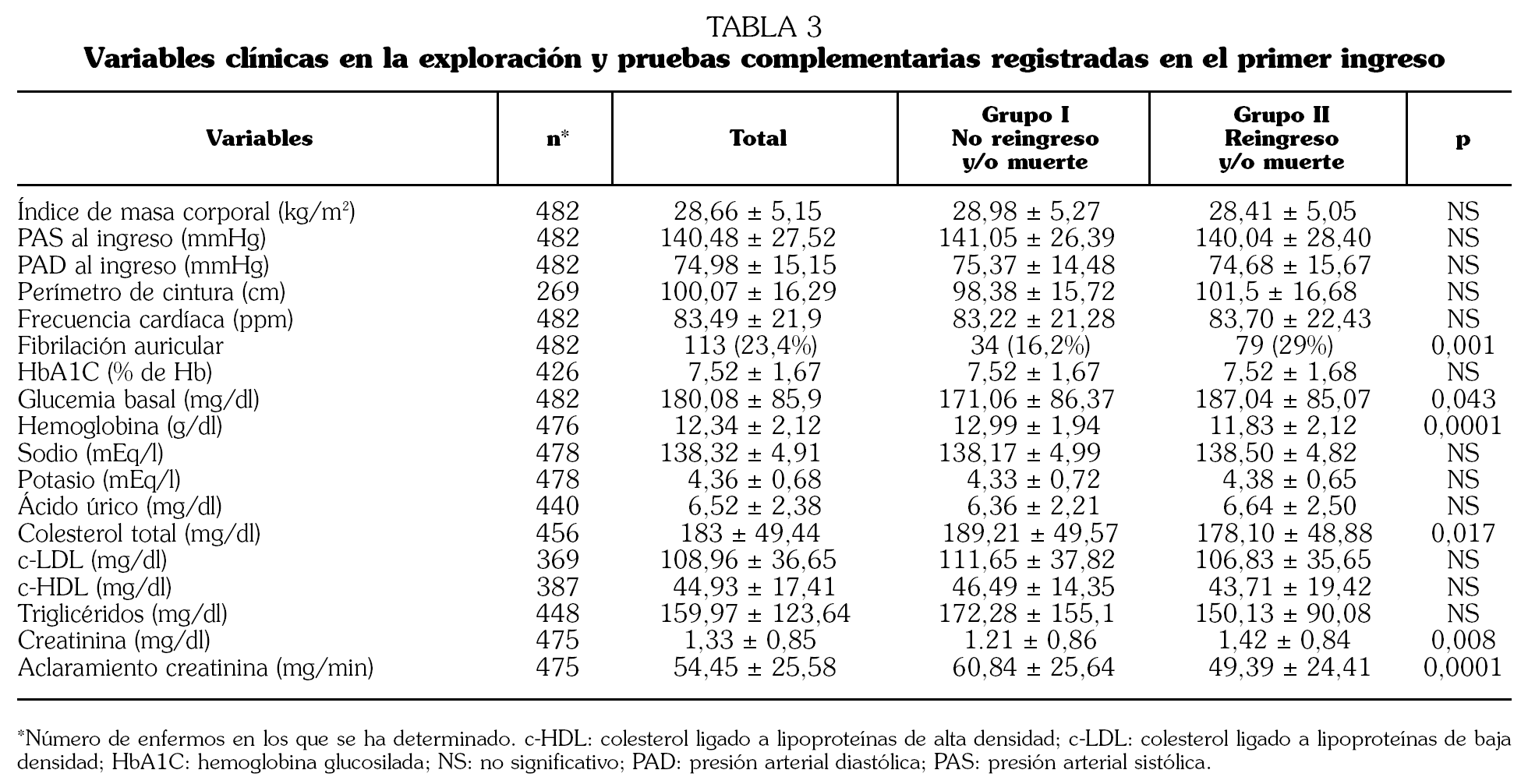
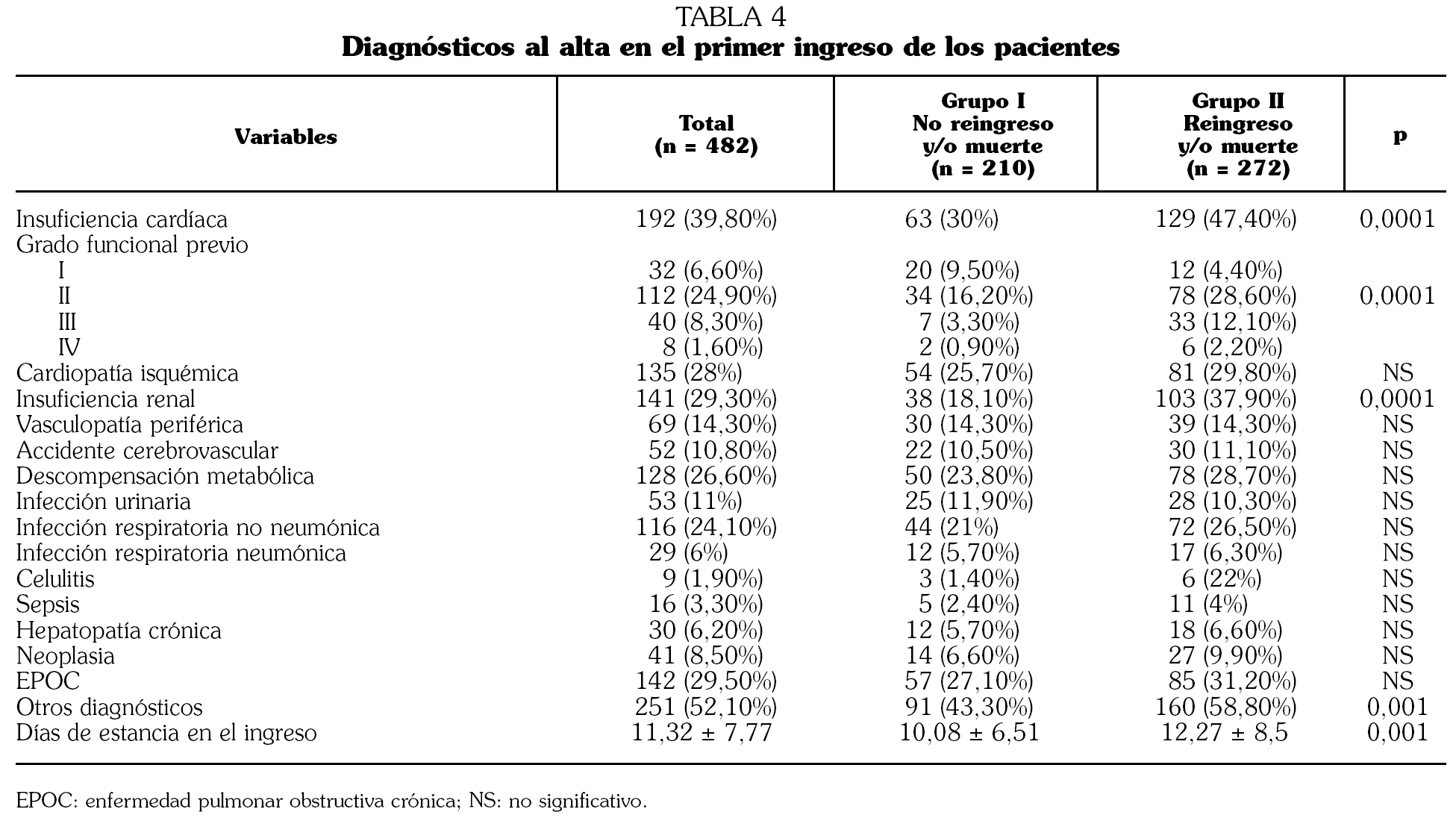
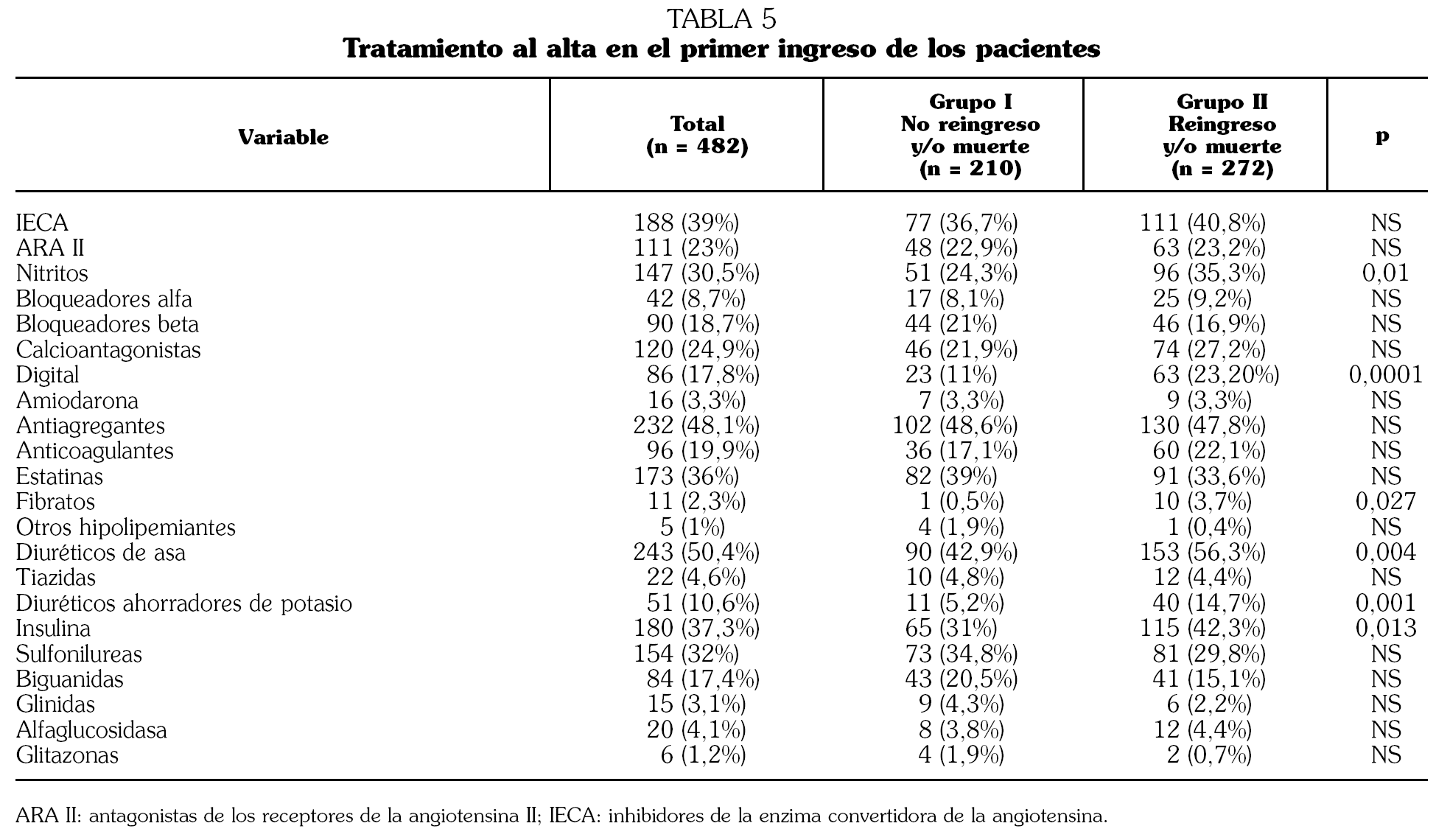
Introducción. La diabetes mellitus tipo 2 (DMT2) constituye un problema de Salud Pública que determina un incremento de la mortalidad y del número de ingresos hospitalarios, con un aumento de los costes sanitarios en este grupo de población. Se analizan los indicadores clínicos que determinan el reingreso y/o muerte en un año de seguimiento. Métodos. Estudio de cohorte prospectivo de pacientes ingresados en Servicios de Medicina Interna con el diagnóstico de DMT2 en dos períodos diferentes (1-15 de junio y 1-15 de noviembre de 2003). Como variable resultado se consideraron el reingreso hospitalario y/o la muerte en un año de seguimiento. Resultados. El grupo de estudio lo constituyen 482 pacientes, 229 varones (47,5%) y 253 mujeres (52,5%) con 73,48 ± 8,86 años de edad. Doscientos diez (43,6%) no reingresaron y/o fallecieron en el seguimiento y 272 (56,4%) reingresaron y/o fallecieron. Estos 272 pacientes presentaron de forma significativa un porcentaje mayor de insuficiencia cardíaca (odds ratio [OR] 1,760; 1,073-2,886), fibrilación auricular (OR 1,747; 1,010-3,022), historia previa de presión arterial sistólica (PAS) > 130 mmHg (OR 0,400; 0,241-0,666), niveles superiores de glucemia al ingreso (OR 1,004; 1,001-1,007), niveles más bajos de hemoglobina (OR 0,756; 0,677-0,845) y aclaramiento de creatinina (OR 0,985; 0,976-0,994). Conclusiones. La DMT2 que ingresa en los Servicios de Medicina Interna se da en pacientes de edad avanzada y elevados índices de reingreso hospitalario y/o muerte en períodos de seguimiento cortos (un año). La coexistencia de insuficiencia cardíaca, fibrilación auricular, deterioro de función renal y descenso de cifras de hemoglobina pudiera predecir esta peor evolución.
Palabras clave:
diabetes mellitus tipo 2, factores pronósticos, reingreso hospitalario, mortalidad
Introduction. Type II diabetes mellitus (T2DM) is a prevalent Public Health Care problem that causes an increase in morbidity, mortality and number of hospital admissions as well as increased costs in care services in this population group. The clinical indicator that determine readmission and/or death are analyzed in a 12 month follow-up period. Methods. All T2DM patients admitted in Spanish Internal Medicine Services between two different periods (june 1-15, 2003 and november 1-15) were enrolled in a prospective cohort study. Primary endpoint were readmission and/or death in the year following the first admission. Results. Population of the study (n = 482) was distributed in 229 males (47.5%) and 253 females (52.5%). Mean age was 73.48 ± 8.86 years. A total of 210 (43.6%) were not readmitted to the hospital and/or died in the follow-up and 272 (56.4%) were readmitted and/or died. The latter 272 patients had a significantly greater percentage of heart failure (odds ratio [OR] 1.760; 1.073-2.886), atrial fibrillation (OR 1.747; 1.010- 3.022) and previous history of systolic blood pressure (OR 0.400; 0.241-0.666). They also showed increased levels of plasma glucose (OR 1.004; 1.001-1.007), and lower concentration of plasma hemoglobin (OR 0.756; 0.677-0.845) and creatinine clearance (OR 0.985; 0.976-0.994). Conclusions. T2DM patients who are admitted to the Internal Medicine Services in Spain are elderly patients with elevated indices of readmission and death in a short follow-up period (one year). The coexistence of heart failure, atrial fibrillation, renal dysfunction deterioration and decrease in hemoglobin levels may predict this worse outcome.
Keywords:
type 2 diabetes mellitus, prognostic factors, hospital readmission, mortality