Evaluar el grado de control glucémico en los pacientes con diabetes tipo 2 (DM2) en España, e identificar los factores asociados con el nivel de control glucémico.
Pacientes y métodosEstudio epidemiológico transversal, multicéntrico realizado en consultas de atención primaria en España. Se incluyeron 5.591 pacientes con DM2 (> 1año evolución) y con tratamiento farmacológico (>3 meses). En una única visita, se determinó la HbA1c (sistema A1cNow+) y se registraron las variables relacionadas con la diabetes y su tratamiento, los factores de riesgo cardiovascular (FRCV), la presencia de lesiones de órgano diana (LOD), y la presencia de hipoglucemia y modificación del peso en el año previo.
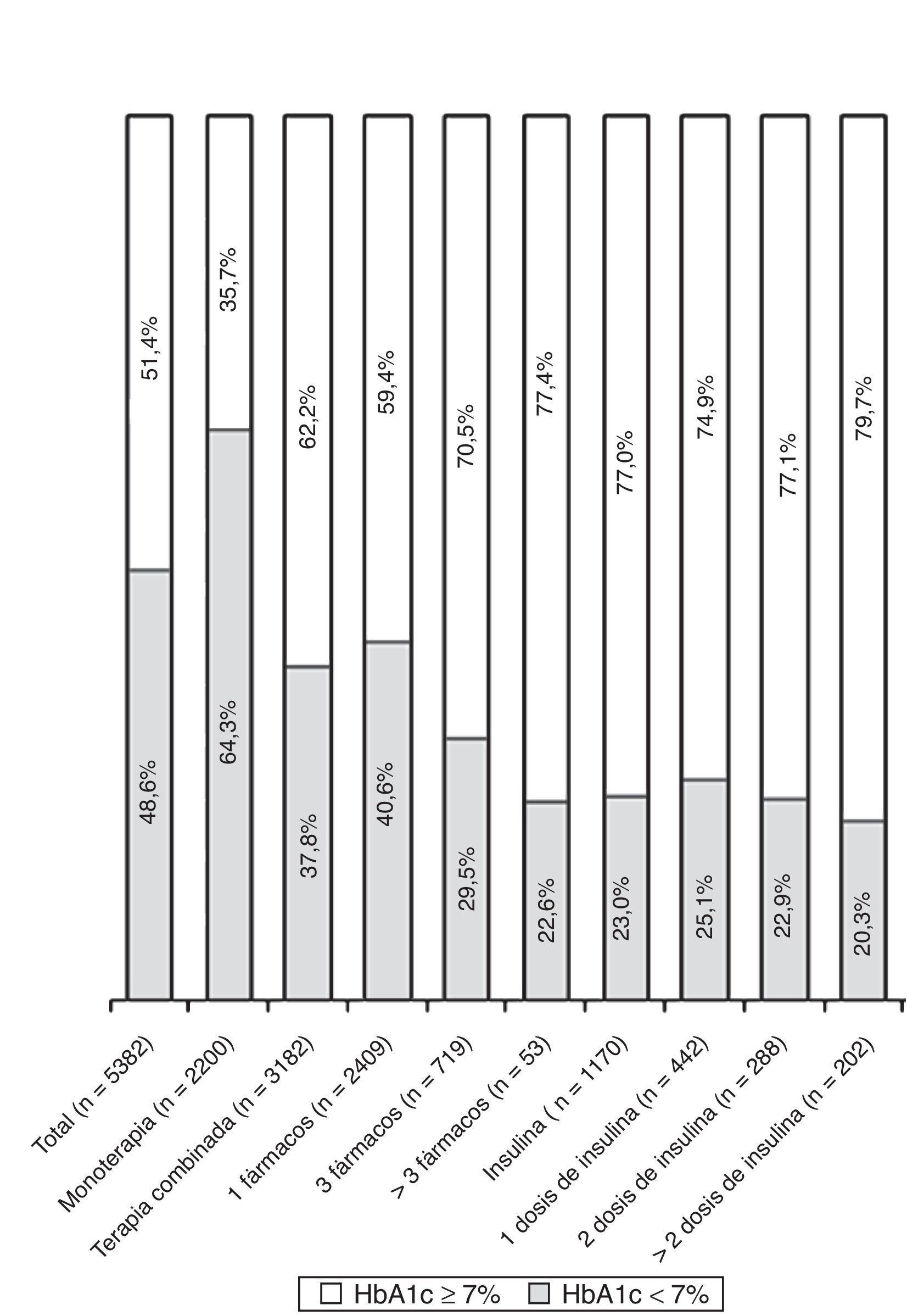
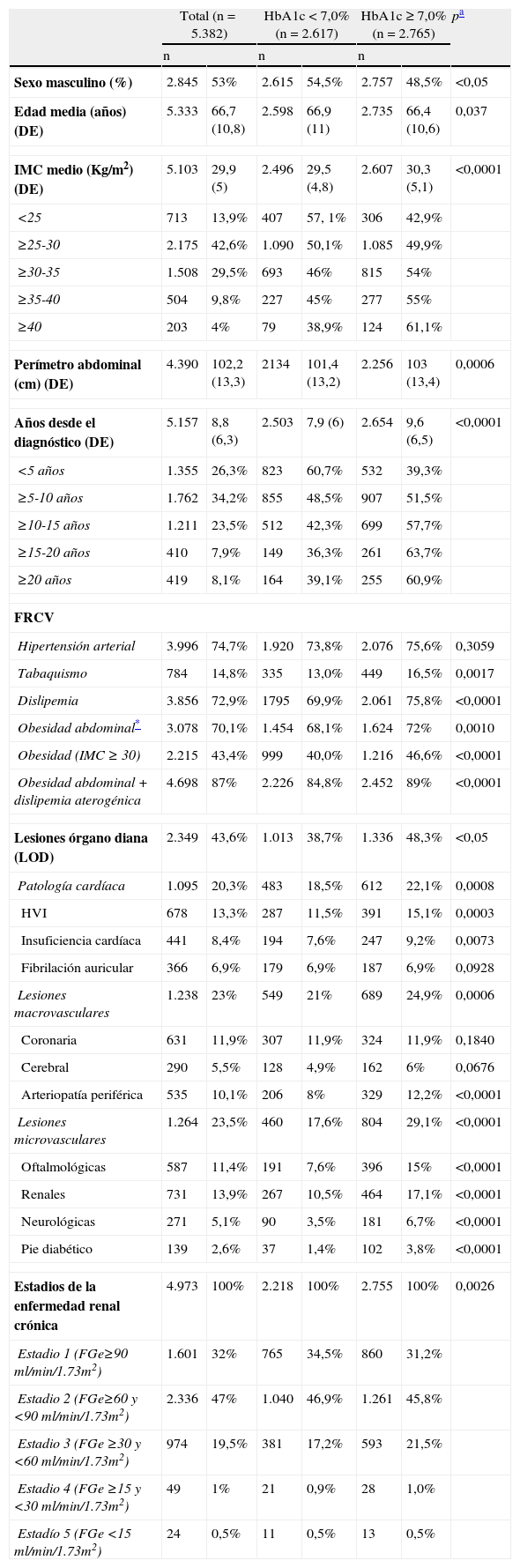
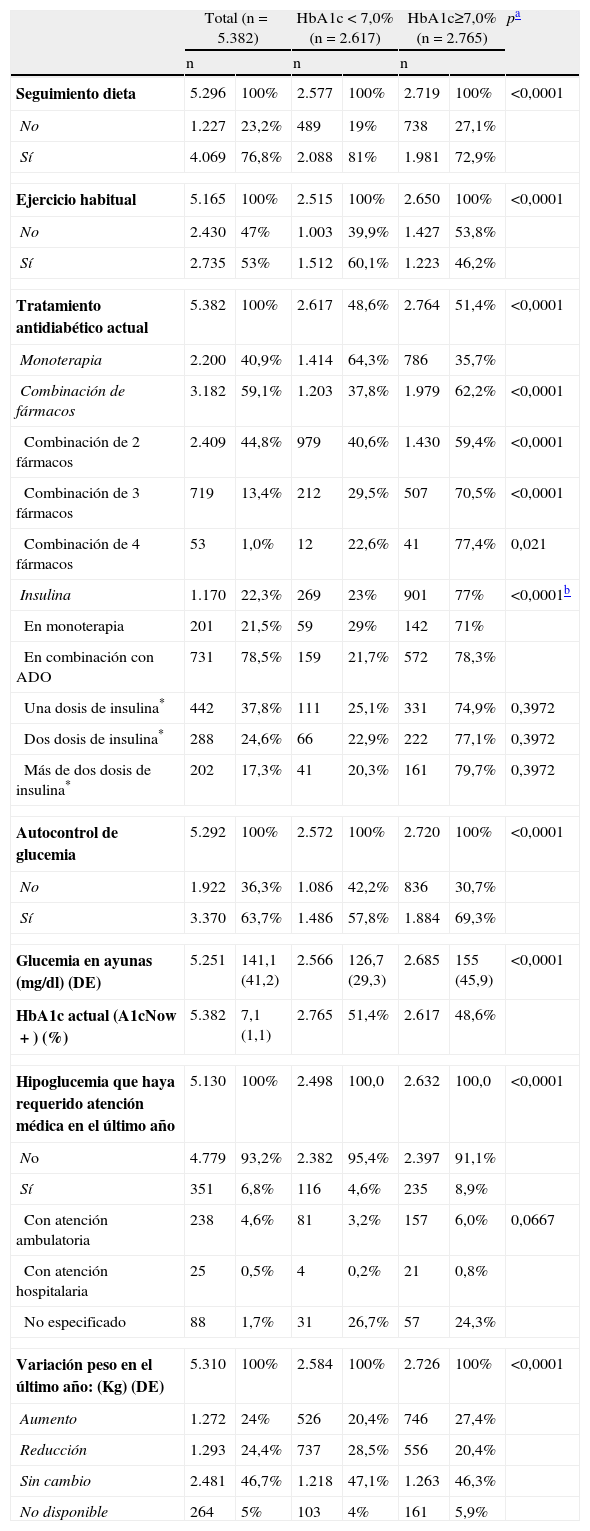
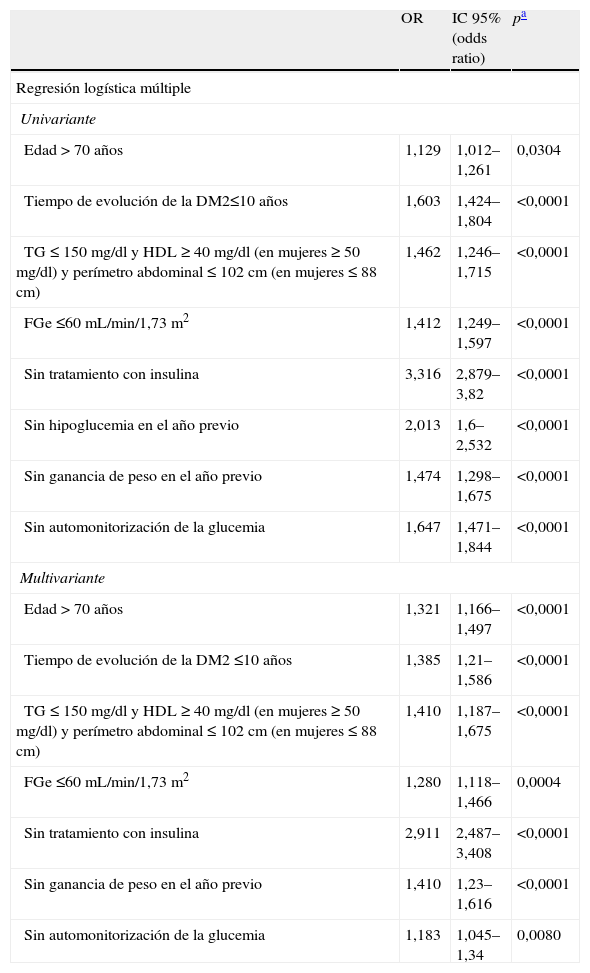
ResultadosSe analizaron los datos de 5.382 pacientes (edad media 66,7 años; 8,8 años de evolución); el 43,6% presentaban alguna LOD y el 59,1% recibían ≥ 2 fármacos. La HbA1c media fue de 7,1 (1,1)% y el 48,6% tenían HbA1c<7,0%. Los pacientes con HbA1c≥7,0% presentaban mayor duración de la diabetes, mayor prevalencia de LOD y FRCV, usaban terapias más complejas y en el año previo presentaron más hipoglucemias y mayor aumento de peso. En el análisis multivariante, la ausencia de tratamiento con insulina, la ausencia de obesidad abdominal y dislipemia aterogénica, el tiempo de evolución de DM2<10 años y la edad>70 años se asociaron con mejor control glucémico.
Conclusionesla proporción de DM2 con deficiente control en España es elevada. Los factores que reflejan la complejidad de la enfermedad y del tratamiento hipoglucemiante, así como el antecedente de hipoglucemia y aumento de peso, se asocian con peor control glucémico.
To evaluate the degree of glycemic control in patients with type 2 diabetes in Spain and identify factors associated with glycemic control.
Patients and methodsThis was a cross-sectional, multicenter, epidemiological study that used consecutive sampling and was conducted in primary care practices in Spain. A total of 5591 patients with type 2 diabetes mellitus lasting more than 1 year and who were treated with hypoglycemic agents for more than 3 months were included in the study. At a single visit, HbA1c levels were measured (A1cNow+ system) and demographic and clinical variables related to diabetes and its treatment were recorded. During the visit, CV risk factors (CVRF), the presence of target-organ damage (TOD), the presence of hypoglycemia and body weight changes within the previous year were recorded.
ResultsWe analyzed data from 5382 patients (mean age 66.7 [10.8] years, mean duration of the diabetes 8.8 [6.3] years). TOD was present in 43.6% of the patients and 59.1% were taking 2 or more drugs. The patients’ mean HbA1c was 7.1 (1.1)%, and 48.6% had HbA1c levels <7.0%. The patients with HbA1c levels ≥7.0% had longer-standing diabetes, a higher prevalence of TOD and CVRF, used more complex therapies, experienced more hypoglycemic episodes in the previous year and had more weight gain. In the multivariate analysis, the absence of insulin treatment, the absence of abdominal obesity and atherogenic dyslipidemia, a duration of the diabetes <10 years and an age >70 years were associated with improved glycemic control.
ConclusionsPatients with poorly controlled type 2 diabetes mellitus are highly prevalent in Spain. Factors associated with poorer glycemic control include the complexity of both the disease and the hypoglycemic therapy, a history of hypoglycemia and weight gain.
Artículo
Diríjase desde aquí a la web de la >>>FESEMI<<< e inicie sesión mediante el formulario que se encuentra en la barra superior, pulsando sobre el candado.

Una vez autentificado, en la misma web de FESEMI, en el menú superior, elija la opción deseada.

>>>FESEMI<<<