293 - PREFERENCIAS DE LOS PACIENTES CON INSUFICIENCIA CARDÍACA EN LA FASE AVANZADA-TERMINAL EN UN HOSPITAL TERCIARIO: RESULTADOS DEL REGISTRO PREFICTER
Hospital Universitario 12 de Octubre, Madrid, España.
Objetivos: La insuficiencia cardíaca (IC) es una de las principales causas de morbimortalidad en nuestro entorno con una mortalidad del 10% en un ingreso y del 50% a 5 años. Sin embargo, la atención a las preferencias del paciente en situación terminal por esta patología sigue siendo subóptima. El objetivo principal de este estudio es determinar las preferencias de cuidados en pacientes hospitalizados por IC, incluyendo atención al final de la vida, y su correlación con la percepción médica.
Métodos: Se empleó la base de datos del registro PREFICTER de la Sociedad Española de Medicina Interna (estudio observacional prospectivo multicéntrico de pacientes ingresados por IC) reclutados en el Hospital Universitario de tercer nivel entre abril-junio 2023. Se recogieron variables epidemiológicas, escalas de dependencia, prioridades de los pacientes al final de la vida, percepción de síntomas por el paciente (escala EVA; grave ≥ 8) y por el médico y encuesta sobre preferencias al final de vida.
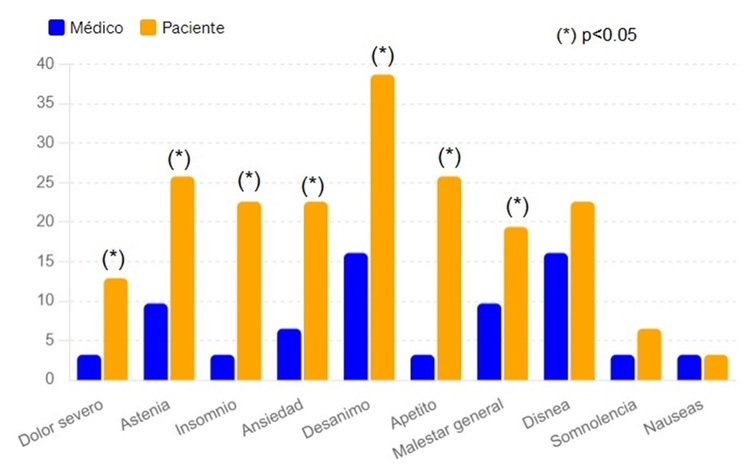
Resultados: Se incluyeron 31 pacientes (edad media 86,9 ± 5,1 años; 54,8% mujeres). El 80,6% tenían FEVI preservada. La media de evolución de la IC fue de 4,19 ± 4,13años con una media de ingresos previos en último año 1,32 ± 1,25. La mediana de índice de Charlson fue 4 puntos (3-6), Barthel 70 puntos (51-88) (dependencia leve) y de Frail 2,5 (2-4) (prefrágiles/frágiles). Las características clínicas más relevantes se recogen en la tabla. En relación a las prioridades de los pacientes al final de la vida, la principal fue el control de la disnea (29%), seguido del control del dolor (22,6%) y aliviar carga al cuidador (19,4%). Sobre la percepción de los síntomas, hubo diferencias significativas entre la percepción entre médico (infravalora) y paciente de dolor severo (3,2 vs. 12,9% p = 0,012), astenia (9,7 vs. 25,8%, p = 0,003), insomnio (3,2 vs. 22,6%, p < 0,001), ansiedad (6,5 vs. 22,6%; p < 0,001), desanimo (16,1 vs. 38,7%; p < 0,001), apetito (3,2 vs. 25,8%, p < 0,001) y malestar general (9,7 vs. 19,4%; p = 0,05). Se observó, aunque sin ser significativo, que los médicos infravaloran la disnea (16,1 vs. 22,6%; p = 0,25), la somnolencia (3,2 vs. 6,5%; p = 0,27) y las náuseas (3,2 vs. 3,2%; p = 1,0) (fig. 1). En cuanto a las preferencias al final de la vida, solo el 25,8% afirmó presentar buena calidad de vida. El 74,2% consideró que era importante hablar sobre su enfermedad, prefiriendo el 80,6% calidad a cantidad de vida. La mayoría (77,4%) no había hablado con su médico sobre RCP, prefiriendo 38,7% que no se le reanimara. El 77,4% no tenía testamento vital. El 67,7% prefería sedación a final de la vida, fallecer en domicilio un 42% y con atención religiosa un 61,3%. El 19,4% contemplaría solicitar eutanasia (fig. 2). A los 6 meses, el 32,3% de los pacientes había fallecido.
|
Características de la cohorte (N = 31) |
|
|
Edad media (años) |
86,9 ± 5,1 |
|
Mujeres (%) |
54,8 |
|
Nivel de estudios primario (%) |
51,6 |
|
Viudos (%) |
67,7 |
|
Cuidador a tiempo completo (%) |
25,8 |
|
Institucionalizados (%) |
22,6 |
|
FEVI preservada (> 50%) (%) |
80,6 |
|
Evolución de la IC (años) |
4,19 ± 4,13 |
|
Ingresos previos en el último año |
1,32 ± 1,25 |
|
Índice de Charlson (mediana, IQR) |
4 (3-6) |
|
Índice de Barthel (mediana, IQR) |
70 (51-88) |
|
Índice FRAIL (mediana, IQR) |
2,5 (2-4) |
|
HTA (%) |
90,3 |
|
Fibrilación auricular (%) |
80,6 |
|
ERC (%) |
71,0 |
|
Anemia (%) |
45,2 |
|
Diabetes (%) |
38,7 |
|
Cardiopatía isquémica (%) |
22,6 |
|
Etiología IC (%) |
|
|
HTA |
38,7 |
|
Valvular |
35,5 |
|
Isquémica |
16,1 |
|
Amiloidosis |
6,5 |
|
NT-proBNP (pg/ml) |
9.968 ± 8.873 |
293.jpg
Conclusiones: Existe una infravaloración médica de los síntomas y calidad de vida de los pacientes ingresados por IC. Debemos mejorar cómo determinar las preferencias de cuidados en estos pacientes y la comunicación sobre su atención al final de vida.








