La tuberculosis es una endemia difícil de controlar. En España la tasa de incidencia es superior a la de otros países del entorno en los últimos años, a expensas de un mayor número de extranjeros afectos. Este estudio se propuso comparar sus características entre población inmigrante y autóctona en la última década.
Pacientes y métodoEstudio observacional, retrospectivo (2000-2011), multicéntrico en 2 áreas urbanas de Cataluña, comparativo de la presentación clínica (factores de riesgo, localización, infectividad), del retraso diagnóstico y cumplimentación del tratamiento de la tuberculosis, entre inmigrantes-autóctonos.
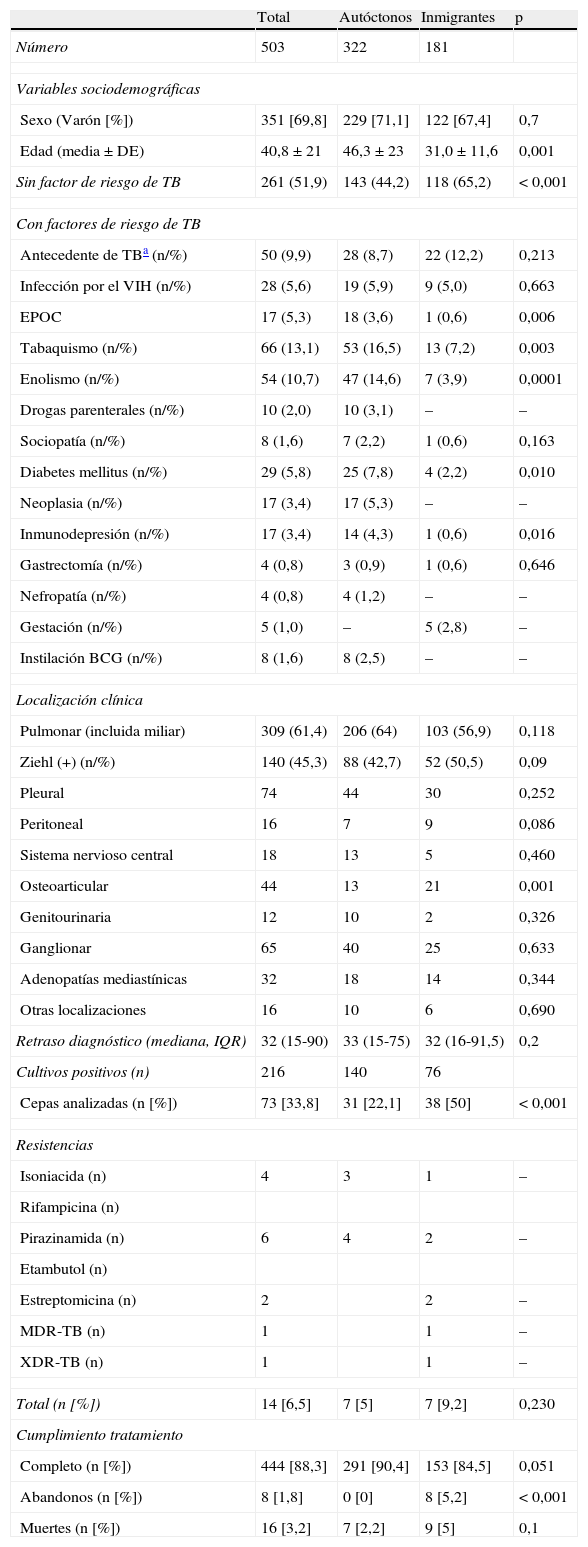
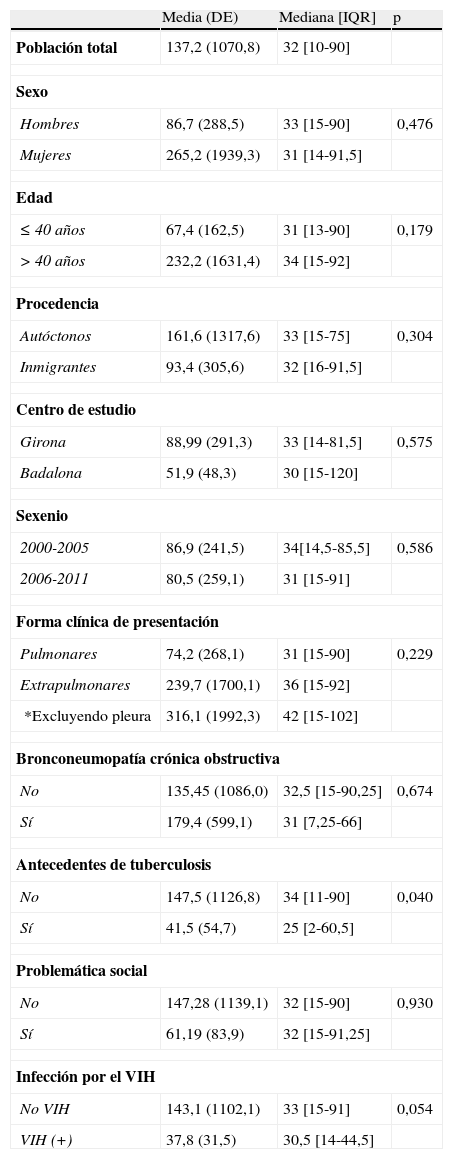
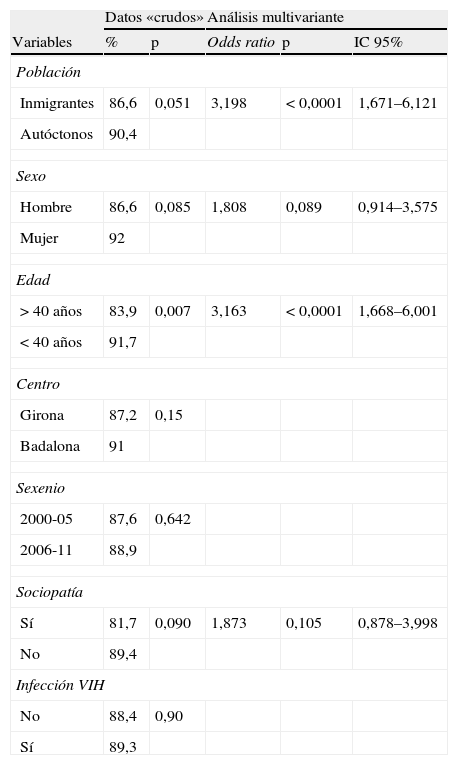
ResultadosSe incluyó a 503 pacientes, 181 inmigrantes y 322 españoles. Los inmigrantes fueron más jóvenes (31 frente a 46 años de edad media; p<0,001). El 70,8% llevaba en España menos de 5 años. La tuberculosis pulmonar fue la forma de presentación clínica más común (61,4%), con frecuencias similares en inmigrantes o autóctonos. Solo la afectación osteoarticular fue significativamente más frecuente en inmigrantes procedentes del África subsahariana. La mediana de retraso diagnóstico fue de 32 días, sin diferencias con respecto a la población española. La correcta cumplimentación del tratamiento tuberculostático tendió a ser inferior en inmigrantes (84,3% frente a 88,3%; p=0,051). Los abandonos del tratamiento fueron más frecuentes en inmigrantes (8 abandonos; p<0,001).
ConclusiónLas principales características clínicas, así como del manejo diagnóstico y terapéutico de los pacientes inmigrantes con tuberculosis incluidos en este estudio fueron similares a los de la población autóctona.
Tuberculosis is a difficult-to-control endemic, and its incidence rate in Spain is greater than that of neighboring countries. In recent years, this has been due to an increased number of foreigners infected with the disease. The aim of this study was to compare the characteristics of this disease between immigrant and native populations in the last decade.
Patients and methodObservational, retrospective (2000-2011) multicenter study in 2 urban areas of Catalonia comparing the clinical presentation (risk factors, location and infectivity), the diagnostic delay and the completion of tuberculosis treatment between immigrants and natives.
ResultsA total of 503 patients (181 immigrants and 322 Spaniards) were included. The immigrants were younger (mean age of 31 versus 46 years; P<.001), and 70.8% had lived in Spain for less than 5 years. Pulmonary tuberculosis was the most common clinical presentation (61.4%), with similar frequencies in immigrants and natives. Only osteoarticular involvement was significantly more common in immigrants from sub-Saharan Africa. The median diagnostic delay was 32 days, with no differences compared with the Spanish population. Proper adherence to the tuberculostatic treatment tended to be lower for immigrants (84.3% vs. 88.3%, P=.051). Treatment dropout was more common in immigrants (8 dropouts, P<.001).
ConclusionThe main clinical characteristics and the diagnostic and therapeutic handling of immigrant patients with tuberculosis included in this study were similar to those of the native population.
Artículo
Diríjase desde aquí a la web de la >>>FESEMI<<< e inicie sesión mediante el formulario que se encuentra en la barra superior, pulsando sobre el candado.

Una vez autentificado, en la misma web de FESEMI, en el menú superior, elija la opción deseada.

>>>FESEMI<<<