651 - CARACTERIZACIÓN DE UNA MUESTRA DE PACIENTES HIPERTENSOS CON SÍNDROME DE APNEA-HIPOPNEA OBSTRUCTIVA DEL SUEÑO ATENDIDOS EN NUESTRA CONSULTA DE RIESGO VASCULAR
Hospital Universitario San Cecilio, Granada.
Objetivos: Describir las características sociodemográficas y clínicas de una muestra de pacientes con hipertensión arterial y síndrome de apnea-hipopnea obstructiva del sueño, así como los fármacos antihipertensivos más comúnmente empleados entre los mismos.
Métodos: Se revisaron las historias clínicas de 41 pacientes hipertensos que cumplían criterios de síndrome de apnea-hipopnea obstructiva del sueño (SAHOS) por poligrafía, valiéndonos de la información recogida en la última visita a nuestra consulta para la obtención de datos sociodemográficos, antropométricos, resultados de exploraciones realizadas hasta ese momento y tratamiento farmacológico activo entonces.
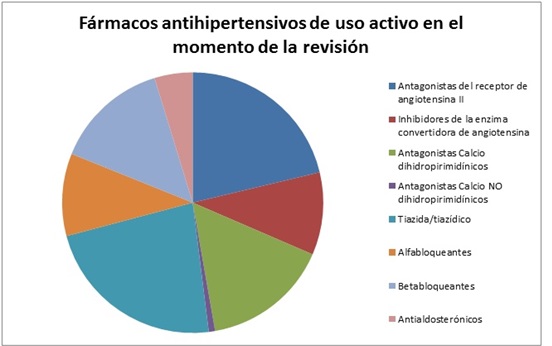
Resultados: 13 pacientes eran mujeres (31,7%) y 28 varones (68,3%), siendo la edad mínima de 39 años y la máxima de 83. En 21 de los pacientes (51,21%) se había realizado monitoreo ambulatorio de la presión arterial (MAPA): 5 pacientes (23,8%) presentaron patrón "no dipper", 6 pacientes (25,57%) patrón "dipper" y 10 pacientes (47,6%) patrón "riser". 29 pacientes (70,73% del total) presentaban lesión de al menos un órgano diana (tabla). Tres pacientes (7,3% del total) estaban diagnosticados de hiperaldosteronismo primario, uno de ellos sometido a adrenalectomía por adenomas bilaterales. Los antihipertensivos más utilizados fueron las tiazidas/diuréticos tiazídicos (70,73%), seguidas de los antagonistas del receptor de angiotensina II (65,85%), antagonistas del calcio dihidropirimidínicos (48,78%), betabloqueantes (43,9%), alfabloqueantes e inhibidores de la enzima convertidora de angiotensina (ambos 31,7%), los antialdosterónicos (14,63%) y antagonistas del calcio no dihidropirimidínicos (2,43%) (fig.). En lo que respecta a la CPAP (dispositivo de presión positiva continua de las vías respiratorias, en inglés), el 63,4% de los pacientes refería un uso regular de la misma, un 7,3% un uso irregular y un 29,3% no la tenía prescrita por tratarse de SAHOS leves. En el grupo de pacientes que empleaba la CPAP de forma regular, la media de fármacos antihipertensivos prescrita fue de 3,23 principios activos, frente a los 4,33 de los pacientes con uso irregular de la CPAP y los 2,75 de los pacientes que no la tenían prescrita (SAHOS leves). Un total de 16 pacientes (39,02%) tenía prescrito más de tres fármacos antihipertensivos, y todos ellos salvo uno tenía un IMC superior a 25 kg/m2 en la última visita. Todos los pacientes presentaban cifras tensionales en consulta de revisión < 140/90 mmHg, excepto un varón de 59 años, con enfermedad renal crónica G3b, índice de masa corporal de 29%, patrón no dipper en MAPA y en tratamiento con cuatro fármacos (olmesartán 40 miligramos, hidroclorotiazida 25 miligramos, doxazosina 8 miligramos y bisoprolol 5 miligramos diarios).
|
Lesión de órgano diana |
Porcentaje de pacientes con la afectación |
|
Hipertrofia ventricular izquierda y/o dilatación de aurícula izquierda |
43,9% |
|
Filtrado glomerular < 60 mililitros/minuto según CKD-EPI |
19,5% |
|
Micro o macroalbuminuria |
17,07% |
|
Enfermedad cerebrovascular |
17,07% |
|
Retinopatía |
9,75% |
|
Arteriopatía periférica |
7,3% |
Conclusiones: Aunque se trata de un estudio descriptivo, con las limitaciones propias de este tipo de estudios, hay varios aspectos que llaman la atención en nuestra muestra: 1. Los pacientes que usaban la CPAP de forma regular necesitaban de menos fármacos antihipertensivos que aquéllos que la empleaban de forma irregular. 2. Fue frecuente que los pacientes que necesitaban de más de tres fármacos antihipertensivos presentasen un IMC superior a 25 kg/m2. 3. Un 7,3% de los pacientes presentaba hiperaldosteronismo primario en forma de adenomas suprarrenales, lo que invita a pensar que ambas entidades (SAOHS e hiperaldosteronismo primario) puedan estar asociadas.






