1765 - ¿TIENEN NUESTROS PACIENTES INDICACIÓN DE TRATAMIENTO ANTIAGREGANTE?
Hospital Universitario Virgen Macarena, Sevilla.
Objetivos: Describir el uso de medicación antiagregante, así como su indicación o no, en pacientes ingresados en la Unidad de Gestión Clínica (UGC) de Medicina Interna de un hospital de tercer nivel.
Métodos: Estudio observacional descriptivo transversal en pacientes ingresados en la UGC de Medicina Interna de un hospital de tercer nivel en octubre de 2021. Los datos se han recogido de manera anónima de la historia clínica y se han procesado en el programa estadístico SPSS versión 22. Recogemos datos epidemiológicos y analíticos como variables cuantitativas y cualitativas. Medimos comorbilidad y esperanza de vida en 10 años mediante el índice de Charlson; la dependencia con puntuación menor a 55 en el índice de Barthel. La indicación de antiagregación se valora según la guía de la Sociedad Europea de Cardiología (ESC) 2017 sobre el diagnóstico y tratamiento de la enfermedad arterial periférica, guía ESC 2019 para el diagnóstico y tratamiento del síndrome coronario crónico, la guía ESC 2020 sobre el diagnóstico y tratamiento del síndrome coronario agudo sin elevación del ST, la guía ESC 2016 de prevención de enfermedad cardiovascular en la práctica clínica.
Resultados: 495 pacientes (48,9% hombres, 51,1% mujeres) con edad media 76 años (desviación típica [DE] 13,36). El 13,3% era menor de 60 años y el 10,3% mayor de 90, con un índice de Charlson medio de 6,06 (DE 2,85), siendo la supervivencia estimada en 10 años del 2,25%. El 41% de pacientes se consideró dependiente y un 7,3% estaba institucionalizado. 172 pacientes (34,7%) han tenido uno o más eventos cardiovasculares (53 en más de un territorio, 97 en uno solo). En total, el recuento es de 92 cardiopatía isquémica, 88 accidente cerebrovascular y 48 arteriopatía periférica. Un 33,5% (166) está antiagregado (73,5% monoantiagregados con ácido acetilsalicílico (AAS), 13,3% con clopidogrel; 10,2% con combinación AAS + clopidogrel y 1,2% AAS + ticagrelor). Solo el 59,3% de los antiagregados tenía indicación. Hasta un 14,1% (70) de la muestra tenía indicación de antiagregación pero no se trataba; de estos, 45 estaban anticoagulados (53,3% anticoagulantes de acción directa y 40% antivitamina K; resto con heparina). Únicamente el 3,8% (19) del total se trató con antiagregantes y anticoagulantes; 4 con triple terapia.
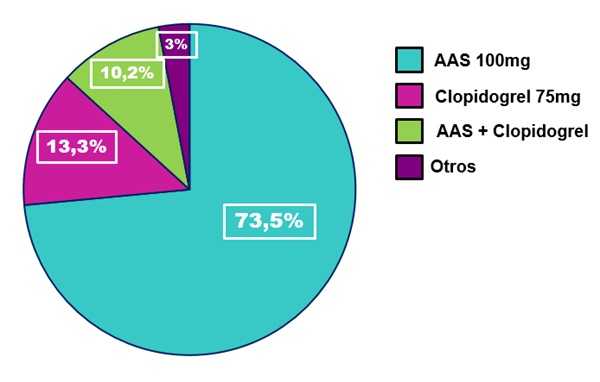
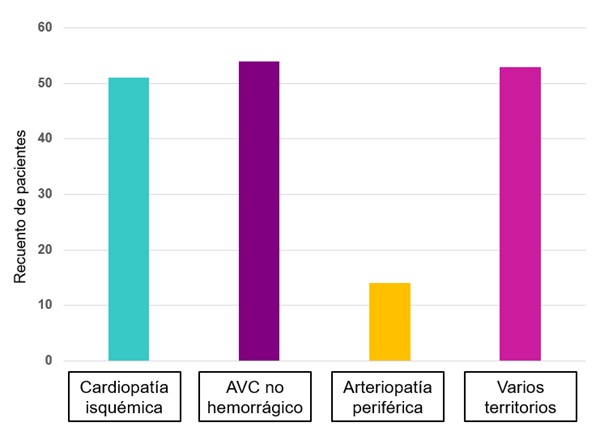
Discusión: El perfil de paciente ingresado en Medicina interna es de edad elevada, con abundantes comorbilidades y, hasta en la mitad de los casos, dependiente. En resumen, nuestros pacientes son ancianos frágiles. Por este motivo, el uso de medicamentos tan ampliamente extendido como los antiagregantes (en concreto el AAS), con todos los potenciales efectos adversos que conlleva, debe ser revisado. Hasta hace unos años, el uso de AAS como prevención primaria en pacientes con múltiples factores de riesgo cardiovascular estaba a la orden del día. Sin embargo, en las últimas guías de práctica clínica dicha indicación ha desaparecido, manteniéndose únicamente en prevención secundaria. Un tercio de nuestros pacientes antiagregados la usa aún en prevención primaria, por lo que consideramos necesario que se revise su indicación y se valore la continuidad.
Conclusiones: El uso de tratamiento antiagregante plaquetario es ampliamente utilizado en nuestros pacientes, en su mayoría de edad avanzada y gran comorbilidad. Siguiendo las guías más recientes, hasta un tercio de los usuarios no tiene indicación, a pesar de los efectos secundarios potencialmente peligrosos que pueden provocar. Por tanto, debería revisarse sistemáticamente la prescripción de antiagregación en nuestros pacientes y valorar su retirada.
Bibliografía
- Guía ESC 2017 sobre el diagnóstico y tratamiento de la enfermedad arterial periférica, desarrollada en colaboración con la European Society for Vascular Surgery (ESVS). Revista Española de Cardiología. 2018;71(2):111.
- Guía ESC 2019 sobre el diagnóstico y tratamiento de los síndromes coronarios crónicos. Rev Esp Cardiol. 2020;73(6):495.
- Guía ESC 2020 sobre el diagnóstico y tratamiento del síndrome coronario agudo sin elevación del segmento ST. Rev Esp Cardiol. 2021;74(6):544.
- Guía ESC 2016 sobre prevención de la enfermedad cardiovascular en la práctica clínica. Rev Esp Cardiol. 2016;69(10):939.






